O câncer de pele é um tumor maligno que se desenvolve a partir das células epidérmicas (células de cobertura) da pele.
O melanoma é um tumor extremamente maligno das células pigmentares da pele.
Causas do câncer de pele
As causas do câncer de pele podem ser divididas em: exógenas e endógenas.
1. Fatores exógenos (externos).
— Um dos factores exógenos mais importantes do cancro da pele é a exposição à radiação UV (em particular, o espectro UV dos raios solares). Embora os danos crónicos causados pelos raios UV na pele sejam importantes para o desenvolvimento de cancros da pele de células basais e de células escamosas, o risco de desenvolver melanoma é maior com a exposição intensa intermitente (possivelmente até única) à luz solar. Esta posição é confirmada pelo fato de que o melanoma cutâneo ocorre frequentemente em áreas do corpo protegidas por roupas. Foi estabelecido que o melanoma cutâneo é mais comum em pessoas que passam a maior parte do tempo em ambientes fechados, mas que são periodicamente expostas a intensa exposição aos raios UV (recreação ao ar livre sob o sol). Enquanto o câncer de pele ocorre em áreas desprotegidas. Acredita-se que o aumento da incidência de câncer de pele até certo ponto
associada à destruição da camada de ozônio, localizada na estratosfera e bloqueando a maior parte dos raios UV.
Um fator etiológico importante e muito comum do melanoma cutâneo é o trauma por nevos pigmentados (hematomas, escoriações e cortes).
Há relatos do possível papel etiológico dos raios provenientes da iluminação fluorescente, dos carcinógenos químicos, em especial das tinturas de cabelo, bem como das radiações ionizantes e dos fortes campos eletromagnéticos.
2. Fatores endógenos.
— Fatores étnicos influenciam a incidência do câncer de pele. O tumor é mais comum entre pessoas de pele clara; ocorre com menos frequência entre negros.
— O câncer de pele e o melanoma ocorrem mais frequentemente em indivíduos com uma pequena quantidade de pigmento nos tecidos (ou seja, pele clara, cabelos, olhos), o que é combinado com uma maior sensibilidade aos raios UV. Levando em consideração a cor da pele e do cabelo, o risco de desenvolver câncer aumenta 1,6 vezes nas loiras, 2 vezes nas pessoas de pele clara e 3 vezes nas pessoas com cabelos ruivos.
— Nos últimos anos, os fatores imunológicos do corpo tornaram-se cada vez mais importantes na ocorrência de câncer de pele. Os estados de imunossupressão e imunodeficiência do corpo aumentam o risco da doença. Além disso, os fatores endócrinos são de certa importância. Em particular, foi estabelecido que a gravidez pode
têm um efeito estimulante na degeneração dos nevos pigmentados.
— Influência na doença por sexo, idade e localização anatômica do tumor. Esses fatores estão intimamente relacionados. O melanoma cutâneo é 2 vezes mais comum em mulheres, com pico de incidência ocorrendo na idade de 41-50 anos; afeta mais frequentemente pessoas na 5ª década de vida; as localizações mais comuns do tumor são a pele das extremidades e do tronco; Nas mulheres, o melanoma primário está mais frequentemente localizado na face, nádegas e pernas, nos homens - na pele da superfície anterior e lateral da parede torácica, coxas, mãos, calcanhares e dedos dos pés.
- além disso, existem várias doenças hereditárias da pele que predispõem ao desenvolvimento do cancro (xeroderma pigmentoso, doença de Bowen, doença de Paget e outras).
Tipos de câncer de pele:
1. O carcinoma basocelular (basalioma) é um tumor da camada superior da epiderme, de mesmo nome, caracterizado pelo crescimento nas profundezas dos tecidos com sua destruição, não é capaz de metastatizar e não recidiva.
Pode aparecer como nódulos confluentes medindo 2-5 mm, com tendência a ulceração, ou como um grande nódulo medindo até 2 cm ou mais.
Não é perigoso, exceto nos casos em que se localiza na face ou nas orelhas, caso em que pode atingir tamanhos grandes e germinar órgãos faciais: nariz, globo ocular, ouvido com sua destruição e desenvolvimento de infecções, incluindo danos cerebrais.
Mais comum em pessoas idosas. Talvez em combinação com tumores de órgãos internos: intestinos, estômago e outros.
2. Carcinoma espinocelular - surge a partir de células das camadas mais profundas da pele, tem crescimento agressivo, pode atingir tamanhos grandes e metastatizar para gânglios linfáticos e órgãos internos. O tumor tem aparência de nódulo ou nódulo, ou aparência de “couve-flor”.
3. O câncer de apêndice cutâneo é um tumor maligno das glândulas sebáceas, sudoríparas ou folículos capilares.
Câncer de apêndice de pele
4. Melanoma - não é um câncer de pele, é um tumor maligno pigmentado da pele extremamente agressivo, que metastatiza rapidamente, praticamente intratável. Tem a aparência de uma mancha pigmentada (mancha), preta brilhante ou rosa, de crescimento rápido (melanoma não pigmentado, menos comum).
Freqüentemente, uma toupeira comum degenera em melanoma.
Sintomas de câncer de pele
Existem vários sinais de degeneração maligna de uma pinta (nevo):
1) Crescimento horizontal;
2) Crescimento vertical acima dos tecidos circundantes;
3) Aparecimento de assimetria ou contornos irregulares (recortes) das bordas, ou seja, alteração de sua forma;
4) Alteração total ou parcial (irregular) da cor, aparecimento de áreas de despigmentação associadas;
5) O aparecimento de sensação de coceira e queimação;
6) Ulceração da epiderme sobre a pinta;
7) Umedecimento da superfície e sangramento de sua superfície;
Ausência ou perda de pelos na superfície do nevo;
9) Inflamação na área do nevo e nos tecidos que o rodeiam;
10) Descamação da superfície do nevo com formação de crostas “secas”;
11) O aparecimento de pequenos nódulos pontiagudos na superfície da toupeira;
12) O aparecimento de formações filhas pigmentadas ou rosadas (satélites) na pele ao redor do nevo;
13) Alteração na consistência do nevo, ou seja, seu amolecimento ou afrouxamento;
14) A aparência de uma superfície brilhante e brilhante;
15) Desaparecimento do padrão de pele na superfície da toupeira.
Diagnóstico de câncer de pele
O diagnóstico do câncer de pele é feito com base em uma série de exames:
— exame visual: avalia-se a aparência do tumor, o tamanho e a condição dos gânglios linfáticos próximos;
— um esfregaço ou raspagem de um tumor é feito por um médico com um instrumento especial, o material retirado é enviado a um laboratório de citologia para exame ao microscópio; pela aparência das células, um ou outro tumor de pele pode ser determinado com precisão ou suspeito. Sob nenhuma circunstância você deve raspar ou ferir tumores suspeitos de melanoma, pois isso pode causar o desenvolvimento de metástases.
- biópsia: retirar um pedaço ou todo o tumor para exame (biópsia total) para exame ao microscópio;
- o exame ultrassonográfico do tumor e dos gânglios linfáticos próximos é utilizado para um diagnóstico mais preciso do tumor e da presença de metástases;
— o exame ultrassonográfico dos órgãos abdominais é realizado para excluir metástases à distância nos órgãos abdominais;
- Radiografia dos pulmões: para excluir metástases nos pulmões.
Estágios do câncer de pele:
Estágio 1: o tamanho do tumor não ultrapassa 2 cm;
Estágio 2: tamanho do tumor de 2 a 5 cm;
Estágio 3: o tamanho do tumor é superior a 5 cm ou há danos metastáticos nos gânglios linfáticos próximos (por exemplo, para tumores da pele do ombro - danos nos gânglios linfáticos axilares);
Estágio 4: o tumor cresce em órgãos próximos (músculos, ossos, cartilagem) ou são detectadas metástases distantes.
Essa classificação não se aplica ao melanoma; para ele, o estadiamento é utilizado de acordo com a profundidade de germinação na pele e nos tecidos subjacentes.
A sobrevivência do cancro da pele é certamente diferente em diferentes fases: com as primeiras 2 fases, o prognóstico é muito melhor e a taxa de sobrevivência atinge 100%, com 3-4 fases a taxa de sobrevivência diminui drasticamente para 70% ou menos. Quanto ao melanoma, mesmo nos estágios iniciais o prognóstico nem sempre é positivo, esse tumor pode metastatizar rapidamente para qualquer órgão interno e para o cérebro.
Tratamento de câncer de pele
No tratamento do câncer de pele, como qualquer tumor maligno, o papel principal pertence ao método cirúrgico. A remoção do tumor dentro do tecido saudável é a chave para a sobrevivência a longo prazo e a ausência de recidivas.
Para o tratamento dos carcinomas basocelulares da pele, principalmente da face, onde não há muita pele e é difícil obter um bom efeito cosmético, a radioterapia na dose de 40-50 Gy é utilizada com sucesso. Além disso, a radioterapia pode ser usada para tratar o câncer de pele de células escamosas. Em pacientes idosos e debilitados, anteriormente eram utilizadas pomadas quimioterápicas, mas agora foram substituídas por métodos mais eficazes, como cirurgia e radiação.
Na presença de metástases de câncer de pele, se não for possível removê-las completamente, utiliza-se a quimioterapia, e também na presença de metástases em linfonodos próximos, para prevenir recidivas da doença.
No tratamento dos melanomas cutâneos também é utilizado o método cirúrgico, na presença de metástases são possíveis vários esquemas quimioterápicos, mas o efeito deles é insignificante, pois o tumor é praticamente insensível a qualquer um dos quimioterápicos modernos. O tratamento com radiação não é utilizado para o melanoma, pois o tumor não é sensível a ele.
O tratamento com remédios populares é inaceitável, especialmente no caso do melanoma, uma vez que quaisquer compressas e loções podem aumentar drasticamente o crescimento do tumor.
Complicações do câncer de pele
As complicações do câncer de pele podem incluir: desenvolvimento de infecção (supuração); sangramento do tumor, germinação de órgãos vitais pelo tumor (grandes vasos, globo ocular, meninges e tecido cerebral quando o tumor está localizado na cabeça e em casos avançados).
Prevenindo o câncer de pele
A prevenção do câncer de pele e do melanoma consiste principalmente na redução da exposição solar, principalmente em pessoas de pele clara, e em países quentes e com clima escaldante e incomum. Você também deve evitar lesões ocupacionais e danos à pele (produtos químicos, metais, arsênico).
Consulta com um médico sobre câncer de pele e melanoma:
Pergunta: Quão comum é o câncer de pele?
Resposta: Este é o tumor mais comum, principalmente o carcinoma basocelular. Esses tumores são encontrados em todos os lugares a partir dos 60 anos, muitos pacientes não prestam atenção neles, pois o crescimento do tumor é lento e não preocupa.
Pergunta: O que é melanoma e por que é perigoso?
Resposta: O melanoma é um tumor pigmentado extremamente maligno da pele e das membranas mucosas. É perigoso devido ao seu crescimento agressivo e rápida metástase para os gânglios linfáticos próximos e órgãos internos. As metástases do melanoma podem levar rapidamente à exaustão e à morte dos pacientes, mesmo com o uso de todo o arsenal de meios médicos modernos.
O melanoma é considerado um dos tumores malignos humanos mais insidiosos, cuja morbidade e mortalidade aumentam constantemente de ano para ano. Falam sobre isso na TV, escrevem em revistas e na internet. O interesse do cidadão comum se deve ao fato de o tumor ser cada vez mais detectado em residentes de diversos países e o número de mortes ainda ser elevado, mesmo apesar do tratamento intensivo.
Em termos de prevalência, o melanoma fica significativamente atrás dos tumores epiteliais da pele (carcinoma espinocelular, carcinoma basocelular, etc.), segundo várias fontes, representando 1,5 a 3% dos casos, mas é muito mais perigoso. Ao longo dos 50 anos do século passado, a incidência aumentou 600%. Este número é suficiente para temer seriamente a doença e procurar as causas e métodos de tratamento.
O que é isso?
O melanoma é um tumor maligno que se desenvolve a partir dos melanócitos – células pigmentares que produzem melanina. Junto com o câncer de pele de células escamosas e basocelulares, é um tumor maligno de pele. Está predominantemente localizado na pele, menos comumente na retina e nas membranas mucosas (cavidade oral, vagina, reto).
Um dos tumores malignos humanos mais perigosos, muitas vezes recorrente e metastatizando por via linfogênica e hematogênica para quase todos os órgãos. Uma peculiaridade é a fraca resposta do organismo ou a sua ausência, razão pela qual o melanoma muitas vezes progride rapidamente.
Causas
Vejamos os principais motivos que causam o desenvolvimento do melanoma:
- Exposição prolongada e frequente à radiação ultravioleta na pele. O sol no seu zênite é especialmente perigoso. Isto também inclui a exposição a fontes artificiais de radiação ultravioleta (solários, lâmpadas bactericidas, etc.).
- Lesões traumáticas de manchas senis, nevos, principalmente em locais onde há contato constante com roupas e outros fatores ambientais.
- Lesões traumáticas de pintas.
O melanoma se desenvolve a partir de manchas ou nevos em 60% dos casos. Isso é bastante. Os principais locais onde os melanomas se desenvolvem são partes do corpo como: cabeça; pescoço; mãos; pernas; voltar; seios; Palmeiras; solas; escroto.
Pessoas que têm mais de um dos seguintes fatores de risco têm maior probabilidade de desenvolver melanoma:
- Uma história de queimaduras solares.
- Presença de doenças de pele, câncer de pele, melanoma na família.
- Cor do cabelo ruivo determinada geneticamente, presença de sardas e também pele clara.
- Pele clara, quase branca, devido às características genéticas, baixo teor de pigmento melanina na pele.
- A presença de manchas senis e nevos no corpo. Mas, se o cabelo crescer no nevo, essa área da pele não pode degenerar para uma forma maligna.
- A presença de um grande número de manchas no corpo. Acredita-se que se houver mais de 50 toupeiras, isso já pode ser perigoso.
- Velhice, mas recentemente o melanoma está se tornando mais comum em jovens.
- A presença de doenças de pele que podem desencadear o desenvolvimento do melanoma. São doenças como melanose de Dubreuil, xeroderma pigmentoso e algumas outras.
Se uma pessoa pertence a algum grupo da lista acima, deve ter muito cuidado ao sol e estar atenta à sua saúde, pois tem uma probabilidade bastante elevada de desenvolver melanoma.
Estatisticas
Segundo a OMS, em 2000, mais de 200 mil casos de melanoma foram diagnosticados em todo o mundo e ocorreram 65 mil mortes relacionadas ao melanoma.
No período de 1998 a 2008, o aumento na incidência de melanoma na Federação Russa foi de 38,17%, e a taxa de incidência padronizada aumentou de 4,04 para 5,46 por 100.000 habitantes. Em 2008, o número de novos casos de melanoma cutâneo na Federação Russa totalizou 7.744 pessoas. A taxa de mortalidade por melanoma na Federação Russa em 2008 foi de 3.159 pessoas, e a taxa de mortalidade padronizada foi de 2,23 pessoas por 100.000 habitantes. A idade média dos pacientes com melanoma diagnosticados pela primeira vez na vida em 2008 na Federação Russa foi de 58,7 anos[3]. A maior incidência foi observada na faixa etária de 75 a 84 anos.
Em 2005, os Estados Unidos registaram 59.580 novos casos de melanoma e 7.700 mortes devido a este tumor. Em SEER (A Vigilância, Ep >
Tipos clínicos
Na verdade, existe um número considerável de melanomas, incluindo melanoma sanguíneo, melanoma ungueal, melanoma pulmonar, melanoma coroidal, melanoma não pigmentado e outros, que se desenvolvem ao longo do tempo em diferentes partes do corpo humano devido ao curso da doença e metástases, mas na medicina distinguem-se: principais tipos de melanomas:
- Melanoma superficial ou superficial. Este é o tipo de tumor mais comum (70%). O curso da doença é caracterizado por um crescimento prolongado e relativamente benigno na camada externa da pele. Nesse tipo de melanoma surge uma mancha com bordas recortadas, cuja cor pode mudar: marrom claro, vermelho, preto, azul ou até branco.
- O melanoma nodular (nodular) ocupa o segundo lugar em número de pacientes diagnosticados (15-30% dos casos). Mais comum em pessoas com mais de 50 anos de idade. Pode se formar em qualquer parte do corpo. Mas, via de regra, esses tumores aparecem nas mulheres - nas extremidades inferiores, nos homens - no corpo. Freqüentemente, o melanoma nodular se forma no contexto de um nevo. Caracterizado por crescimento vertical e desenvolvimento agressivo. Desenvolve-se em 6 a 18 meses. Este tipo de tumor tem formato redondo ou oval. Os pacientes costumam consultar um médico quando o melanoma já assumiu a forma de uma placa preta ou preto-azulada, com limites claros e bordas elevadas. Em alguns casos, o melanoma nodular atinge um tamanho grande ou assume a forma de um pólipo que apresenta ulcerações e é caracterizado por hiperatividade.
- Melanoma lentiginoso. Esta forma da doença também é conhecida como lentigo maligno ou sarda de Hutchinson. Na maioria das vezes, é formado a partir de uma mancha pigmentada relacionada à idade, uma marca de nascença ou, menos frequentemente, de uma pinta comum. Esse tipo de tumor tem tendência a se formar nas áreas do corpo mais expostas à radiação ultravioleta solar, como rosto, orelhas, pescoço e mãos. Este melanoma desenvolve-se muito lentamente na maioria das pessoas doentes, por vezes pode demorar até 30 anos para atingir a fase final do seu desenvolvimento. A metástase ocorre raramente e há evidências de reabsorção dessa formação, portanto o melanoma lentiginoso é considerado o câncer de pele mais favorável em termos de prognóstico.
- Lentigo maligno é semelhante ao melanoma superficial. O desenvolvimento é longo, nas camadas superiores da pele. Nesse caso, a área afetada da pele é plana ou ligeiramente elevada, com cor irregular. A cor dessa mancha é padronizada com componentes marrons e marrons escuros. Este melanoma ocorre frequentemente em pessoas idosas devido à exposição constante à luz solar. As lesões aparecem na face, orelhas, braços e parte superior do tronco.
Sintomas de melanoma
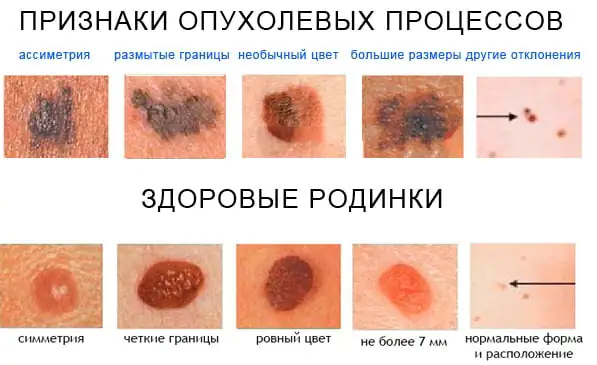
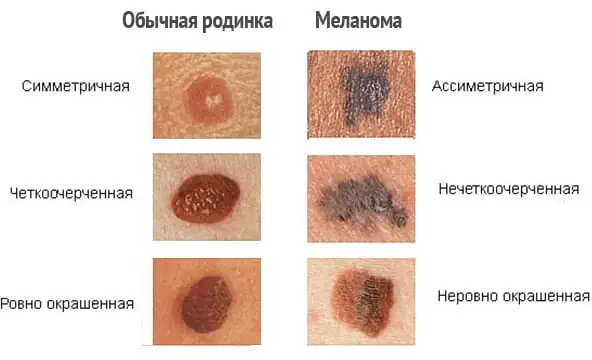
No estágio inicial de desenvolvimento de um tumor maligno na pele saudável, e ainda mais no contexto de um nevo, existem poucas diferenças visuais óbvias entre eles. As marcas de nascença benignas são caracterizadas por:
- Forma simétrica.
- Contornos suaves e uniformes.
- Pigmentação uniforme, conferindo à formação uma cor que vai do amarelo ao marrom e às vezes até preto.
- Uma superfície plana que fica nivelada com a superfície da pele circundante ou ligeiramente elevada acima dela.
- Nenhum aumento de tamanho ou ligeiro crescimento durante um longo período de tempo.
Os principais sintomas do melanoma são os seguintes:
- A perda de cabelo na superfície do nevo é causada pela degeneração dos melanócitos em células tumorais e pela destruição dos folículos capilares.
- Coceira, queimação e formigamento na área de formação do pigmento são causados pelo aumento da divisão celular dentro dela.
- Úlceras e/ou rachaduras, sangramento ou exsudação são causados pela destruição das células normais da pele pelo tumor. Portanto, a camada superior se rompe, expondo as camadas inferiores da pele. Como resultado, ao menor ferimento, o tumor “explode” e seu conteúdo é derramado. Nesse caso, as células cancerígenas entram na pele saudável, penetrando nela.
- Um aumento no tamanho indica aumento da divisão celular dentro da formação de pigmento.
- Bordas irregulares e espessamento da toupeira são sinais de aumento da divisão das células tumorais, bem como de sua germinação em pele saudável.
- O aparecimento de manchas “filhas” ou “satélites” perto da formação pigmentar principal é um sinal de metástase local de células tumorais.
- O aparecimento de vermelhidão em forma de corola ao redor da formação do pigmento é uma inflamação, indicando que o sistema imunológico reconheceu células tumorais. Por isso, ela enviou ao local do tumor substâncias especiais (interleucinas, interferons e outras), que têm como objetivo combater as células cancerígenas.
- O desaparecimento do padrão da pele é causado pelo tumor que destrói as células normais da pele que formam o padrão da pele.
- Sinais de lesões oculares: aparecem manchas escuras na íris do olho, distúrbios visuais e sinais de inflamação (vermelhidão), há dor no olho afetado.
- Mudança de cor:
1) O fortalecimento ou aparecimento de áreas mais escuras na formação do pigmento se deve ao fato do melanócito, degenerando em célula tumoral, perder seus processos. Portanto, o pigmento, incapaz de sair da célula, se acumula.
2) A limpeza se deve ao fato da célula pigmentar perder a capacidade de produzir melanina.
Cada “marca de nascença” passa pelos seguintes estágios de desenvolvimento:
- Nevo limítrofe, que é uma formação irregular, cujos ninhos de células estão localizados na camada epidérmica.
- Nevo misto - ninhos de células migram para a derme em toda a área da mancha; clinicamente, tal elemento é uma formação papular.
- Nevo intradérmico - as células formadoras desaparecem completamente da camada epidérmica e permanecem apenas na derme; gradualmente a formação perde pigmentação e sofre desenvolvimento reverso (involução).
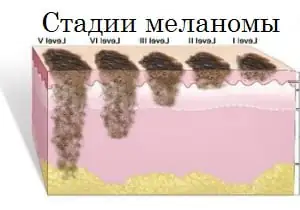
Estágios
O curso do melanoma é determinado pelo estágio específico ao qual corresponde a condição do paciente em um determinado momento; são cinco no total: estágio zero, estágios I, II, III e IV. O estágio zero permite identificar células tumorais exclusivamente dentro da camada celular externa; sua germinação para tecidos profundos não ocorre neste estágio.
- Melanoma nos estágios iniciais. O tratamento envolve a excisão local do tumor em tecido normal e saudável. A quantidade total de pele saudável que deve ser removida depende da profundidade de penetração da doença. A remoção de gânglios linfáticos próximos ao melanoma não aumenta a taxa de sobrevivência de pessoas com melanoma em estágio I;
- Etapa 2. Além da excisão da formação, é realizada biópsia de linfonodos regionais. Se um processo maligno for confirmado durante a análise da amostra, todo o grupo de linfonodos dessa área será removido. Além disso, os interferons alfa podem ser prescritos para fins de prevenção.
- Etapa 3. Além do tumor, todos os gânglios linfáticos localizados nas proximidades são extirpados. Se houver vários melanomas, todos deverão ser removidos. A radioterapia é realizada na área afetada, também são prescritas imunoterapia e quimioterapia. Como já observamos, as recidivas da doença não podem ser descartadas mesmo com tratamento corretamente definido e administrado. Um processo patológico pode retornar a uma área previamente danificada ou formar-se em uma parte do corpo que não estava relacionada ao curso anterior do processo.
- Etapa 4. Nesta fase, os pacientes com melanoma não podem ser completamente curados. Com a ajuda de operações cirúrgicas, são removidos grandes tumores que causam sintomas extremamente desagradáveis. É extremamente raro que as metástases sejam removidas dos órgãos, mas isso depende diretamente da sua localização e dos sintomas. Quimioterapia e imunoterapia são frequentemente utilizadas neste caso. As previsões nesta fase da doença são extremamente decepcionantes e, em média, chegam a seis meses de vida para as pessoas que desenvolvem melanoma e atingem esta fase. Em casos raros, as pessoas diagnosticadas com melanoma em estágio 4 vivem mais alguns anos.
A principal complicação do melanoma é a disseminação do processo patológico por meio de metástases.
As complicações pós-operatórias incluem aparecimento de sinais de infecção, alterações na incisão pós-operatória (inchaço, sangramento, corrimento) e dor. No local do melanoma removido ou na pele saudável, uma nova verruga pode se desenvolver ou pode ocorrer descoloração da pele.
Metástase
O melanoma maligno é propenso a metástases bastante pronunciadas, não apenas pela via linfogênica, mas também pela via hematogênica. O cérebro, o fígado, os pulmões e o coração são predominantemente afetados, como já observamos. Além disso, ocorre frequentemente a disseminação (disseminação) de nódulos tumorais ao longo da pele do tronco ou membro.
Não se pode descartar a opção em que o paciente procura ajuda de um especialista apenas com base no real aumento dos gânglios linfáticos em qualquer área. Entretanto, um exame minucioso neste caso pode determinar que há algum tempo, por exemplo, ele, para obter o efeito cosmético adequado, removeu uma verruga. Essa “verruga” na verdade era melanoma, o que foi posteriormente confirmado pelos resultados do exame histológico dos gânglios linfáticos.
Qual é a aparência do melanoma, foto
A foto abaixo mostra como a doença se manifesta em humanos nos estágios inicial e demais.
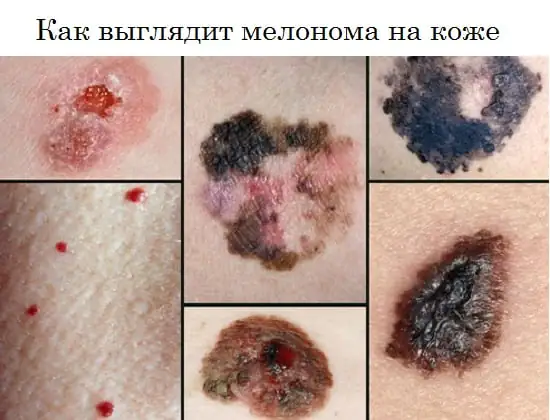
O melanoma pode apresentar-se como uma mancha plana, pigmentada ou não pigmentada, com ligeira elevação, de formato redondo, poligonal, oval ou irregular, com diâmetro superior a 6 mm. Pode manter por muito tempo uma superfície lisa e brilhante, na qual ocorrem posteriormente pequenas ulcerações, irregularidades e sangramentos com pequenos traumas.
A pigmentação costuma ser irregular, mas mais intensa na parte central, às vezes com uma borda preta característica ao redor da base. A cor de toda a neoplasia pode ser marrom, preta com tonalidade azulada, roxa, matizada na forma de manchas individuais distribuídas de forma desigual.
Diagnóstico
Um médico pode suspeitar de melanoma com base nas queixas do paciente e no exame visual da pele alterada. Para confirmar o diagnóstico:
- A dermatoscopia é um exame de uma área da pele sob um dispositivo especial. Este exame ajuda a examinar as bordas da mancha, seu crescimento na epiderme e inclusões internas.
- Biópsia - coleta de amostra de tumor para exame histológico.
- Ultrassonografia e tomografia computadorizada são prescritas para detectar metástases e determinar o estágio do câncer.
Se necessário, e para excluir outras doenças de pele, o médico pode prescrever uma série de procedimentos diagnósticos e exames de sangue. A eficácia da sua eliminação depende em grande parte da precisão do diagnóstico de melanomas.
Como tratar o melanoma?
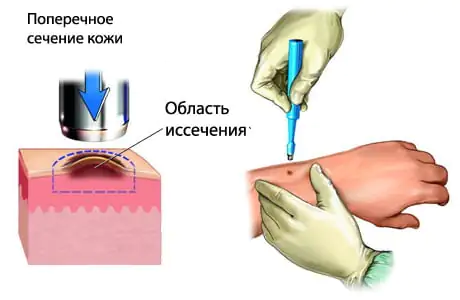
Na fase inicial do melanoma, a excisão cirúrgica do tumor é obrigatória. Pode ser econômica, com retirada de no máximo 2 cm de pele da borda do melanoma, ou ampla, com ressecção de pele de até 5 cm ao redor da borda da neoplasia. Não existe um padrão único no tratamento cirúrgico do melanoma em estágios I e II nesse sentido. A excisão ampla do melanoma garante uma remoção mais completa do foco tumoral, mas ao mesmo tempo pode causar recorrência do câncer no local da cicatriz formada ou do retalho cutâneo transplantado. O tipo de tratamento cirúrgico do melanoma depende do tipo e localização do tumor, bem como da decisão do paciente.
Parte do tratamento combinado do melanoma é a radioterapia pré-operatória. É prescrito na presença de ulcerações no tumor, sangramento e inflamação na área do tumor. A radioterapia local suprime a atividade biológica das células malignas e cria condições favoráveis para o tratamento cirúrgico do melanoma.
A radioterapia raramente é usada como método independente de tratamento do melanoma. E no pré-operatório de tratamento do melanoma, seu uso tornou-se prática comum, já que a excisão do tumor pode ser realizada literalmente no dia seguinte ao término do curso de radioterapia. O intervalo de recuperação do organismo entre dois tipos de tratamento dos sintomas do melanoma cutâneo geralmente não é mantido.
Previsão para a vida
O prognóstico do melanoma depende do tempo de detecção e do grau de progressão do tumor. Quando detectados precocemente, a maioria dos melanomas responde bem ao tratamento.
O melanoma que cresceu profundamente ou se espalhou para os gânglios linfáticos aumenta o risco de recorrência após o tratamento. Se a profundidade da lesão ultrapassar 4 mm ou houver lesão no linfonodo, existe uma grande probabilidade de metástase para outros órgãos e tecidos. Quando aparecem lesões secundárias (estágios 3 e 4), o tratamento do melanoma torna-se ineficaz.
- As taxas de sobrevivência do melanoma variam amplamente, dependendo do estágio da doença e do tratamento fornecido. Na fase inicial, a cura é mais provável. Além disso, a cura pode ocorrer em quase todos os casos de melanoma em estágio 2. Os pacientes tratados no primeiro estágio têm uma taxa de sobrevida em cinco anos de 95% e uma taxa de sobrevida em dez anos de 88%. Para a segunda etapa, esses números são de 79% e 64%, respectivamente.
- Nos estágios 3 e 4, o câncer se espalhou para órgãos distantes, resultando em uma taxa de sobrevivência significativamente reduzida. A taxa de sobrevivência em cinco anos de pacientes com melanoma em estágio 3 varia (de acordo com várias fontes) de 29% a 69%. A sobrevida em dez anos é alcançada em apenas 15% dos pacientes. Se a doença progrediu para o estágio 4, a chance de sobrevivência em cinco anos é reduzida para 7-19%. Não há estatísticas de sobrevida em 10 anos para pacientes no estágio 4.
O risco de recorrência do melanoma aumenta em pacientes com grande espessura tumoral, bem como na presença de ulcerações de melanoma e lesões cutâneas metastáticas próximas. O melanoma recorrente pode ocorrer próximo ao local anterior ou a uma distância considerável dele.
Um tumor maligno localizado na camada basal da pele e que se espalha para a pele saudável é chamado de melanoma. Seu desenvolvimento é garantido por células pigmentares que degeneraram em células cancerígenas.
Esta doença aparece devido à degeneração de um nevo ou verruga comum e inofensivo (à primeira vista) em várias partes do corpo humano ou na membrana mucosa. Ele prossegue de forma agressiva e rápida. O melanoma afeta homens e mulheres entre 35 e 50 anos.
Os médicos nem sempre conseguem diagnosticar esta doença numa fase inicial. É detectado quando a metástase aparece. É por isso que é difícil e, em alguns casos, impossível curar o melanoma.
Qual é a aparência do melanoma de pele nas fotos?
Os sinais de melanoma cutâneo são específicos. Eles dependem diretamente da forma e do estágio da doença. Parecem pequenos nódulos ou placas na superfície da pele de qualquer parte do corpo, que são muito semelhantes às manchas. As células malignas crescem profunda e amplamente na pele, atingindo um diâmetro de 10 centímetros.
Se o diagnóstico for feito no estágio inicial, pode não haver sintomas, mas no terceiro ou quarto estágio os seguintes sinais de melanoma cutâneo já são evidentes:
- uma acentuada deterioração da saúde;
- o corpo está sujeito a intoxicação grave;
- as toupeiras começam a crescer rapidamente, mudando de forma e cor.
A doença pode ser identificada se você realizar seu próprio exame. Você deve visitar um oncologista com urgência quando:
- a toupeira começou a aumentar de tamanho, mudou de cor (ficou pálida ou escurecida, a cor tornou-se irregular) e suas bordas tornaram-se irregulares e assimétricas;
- é sentido formigamento ou coceira no abdômen (as células estão se dividindo intensamente);
- uma borda vermelha e inflamada apareceu ao redor do local;
- a toupeira infecciona;
- apareceram mais manchas;
- o nevo tornou-se denso e irregular.
Quando a doença atinge o quarto estágio, observa-se sangramento do nevo, a epiderme fica danificada, a toupeira coça, dói e o pigmento cresce ao seu redor. Todos esses sinais indicam a propagação da doença e metástases.
Além disso, os sinais de melanoma cutâneo podem ser: o paciente apresenta muita dor de cabeça e articulações, aumento dos gânglios linfáticos, diminuição da visão, tosse e caroços sob a pele. O paciente perde peso acentuadamente.
Uma neoplasia maligna não é necessariamente de cor escura, o que dificulta o diagnóstico.
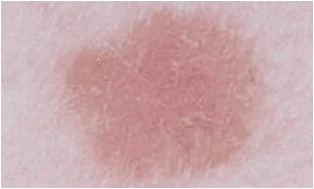
Se você tirar uma foto do melanoma de pele com um determinado intervalo de tempo, poderá ver como o tumor cresce e muda de tamanho.
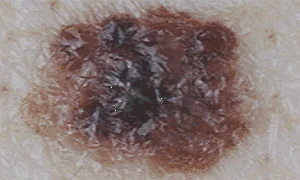
Qual é a aparência do melanoma de pele na foto
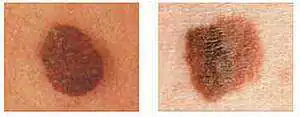
Foto de melanoma cutâneo à esquerda - a cor é uniforme, imagem à direita - há mudança de cor em um elemento
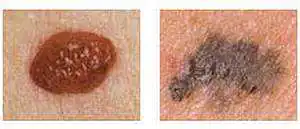
Foto à esquerda - as bordas são suaves, foto à direita - a borda não está nítida
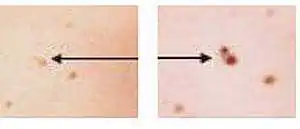
A imagem da esquerda é apenas uma toupeira, a imagem da direita mudou de tamanho, tonalidade e forma
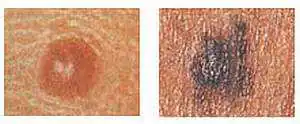
A imagem à esquerda é uma pinta simétrica (normal), a imagem à direita é a aparência do melanoma de pele
Esta doença ocorre não apenas na pele do corpo, mas também nas unhas, membros e rosto.
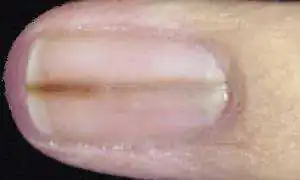
Unha afetada por melanoma
Uma linha ao longo da lâmina ungueal de cor marrom ou escura é considerada pelos médicos como melanoma maligno, principalmente quando são perceptíveis o desnível da borda e seu espessamento.
O melanoma de pele também pode ocorrer na face, por ser mais frequentemente exposta à luz solar, havendo alto risco de aparecimento de tumores.
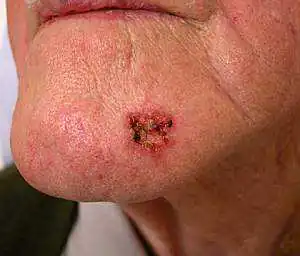
Melanoma cutâneo facial
O diagnóstico do melanoma cutâneo da face e de outras partes do corpo é feito por meio de diversos exames realizados por um oncologista:
- exame (avaliação do aspecto do tumor, determinação do seu tamanho, palpação dos gânglios linfáticos mais próximos;
- fazer um esfregaço ou raspagem de uma área problemática da face com um instrumento especial, enviar o material a um laboratório de citologia para exame ao microscópio;
- fazer uma biópsia (parte ou todo o tumor) para exame microscópico;
- Ultrassonografia do tumor e gânglios linfáticos próximos;
- Ultrassonografia da cavidade abdominal para detecção de metástases em órgãos internos;
- Radiografia dos pulmões para determinar a presença ou ausência de metástase nos pulmões.
Melanoma cutâneo: previsões
O melanoma cutâneo tem prognósticos para a vida adulta que dependem diretamente do estágio da doença, bem como das medidas médicas realizadas (cirurgia, radioterapia, quimioterapia, tratamento imunológico). A doença é bem tratada se for detectada no estágio inicial (95% dos pacientes sobrevivem por 5 anos, 88% por 10 anos) e segundo (79% dos pacientes sobreviverão por 5 anos, 64% por 10 anos).
Um tumor que cresceu profundamente (mais de 4 milímetros) ou atingiu os gânglios linfáticos pode metastatizar ou reaparecer após medidas terapêuticas. O tratamento não funcionará se a doença estiver no terceiro ou quarto estágio, devido à sua disseminação para os órgãos internos. No terceiro estágio, 29-69% das pessoas sobreviverão 5 anos, apenas 15% dos pacientes sobreviverão 10 anos. No quarto estágio, a taxa de sobrevivência em cinco anos é de 7% a 19%.
]Após o tratamento bem-sucedido (mesmo que tenham se passado anos), é necessário ser examinado regularmente para que não ocorra recaída. A recorrência do tumor pode ocorrer se for espesso.
Em caso de recaída, o prognóstico de recuperação pode ser favorável se o tratamento for iniciado a tempo.
Como o melanoma cutâneo é prevenido?
As medidas preventivas para a doença são:
- limitar a exposição à luz solar direta (especialmente importante para pessoas com pele clara);
- pare de ir ao solário se houver tendência ao desenvolvimento de manchas;
- prevenção de lesões epidérmicas associadas às atividades profissionais;
- evitando a influência de sais de metais pesados, arsênico e outros produtos químicos na pele;
- ausência de maus hábitos;
- Alimentação saudável.
É importante lembrar que apenas o estágio inicial da doença pode ser curado, portanto, caso sejam detectados sintomas, deve-se procurar imediatamente ajuda médica. É proibido remover ou ferir um tumor (verruga), caso contrário ocorrerão metástases!
Código do melanoma cutâneo de acordo com CID 10
O melanoma cutâneo de acordo com a CID 10 (classificação internacional de doenças) possui o código C43. Está dividido em 10 melanomas malignos:
- lábios (C43.0);
- pálpebra, comissura palpebral (C43.1);
- orelha, conduto auditivo externo (C43.2);
- outras partes faciais e não especificadas (C43.3);
- pescoço e parte da cabeça onde cresce o cabelo (C43.4);
- tronco (C43.5);
- membros superiores, região articular do ombro (C43.6);
- extremidades inferiores, área da articulação do quadril (C43.7);
- outras partes da epiderme (C43.8);
- desaparecido (C43.9).



