Ihosyöpä on pahanlaatuinen kasvain, joka kehittyy ihon epidermaalisista soluista (peitesoluista).
Melanooma on erittäin pahanlaatuinen ihon pigmenttisolujen kasvain.
Ihosyövän syyt
Ihosyövän syyt voidaan jakaa: eksogeenisiin ja endogeenisiin.
1. Eksogeeniset tekijät (ulkoiset).
— Yksi tärkeimmistä ihosyövän ulkoisista tekijöistä on altistuminen UV-säteilylle (erityisesti auringonsäteiden UV-spektrille). Vaikka ihon krooniset UV-vauriot ovat tärkeitä tyvisolu- ja levyepiteelisolusyöpien kehittymiselle, melanooman kehittymisriski on suurin ajoittain (mahdollisesti jopa kertaluonteisesti) voimakkaassa auringonvalossa. Tämän kannan vahvistaa se tosiasia, että ihomelanoomaa esiintyy usein vaatteilla suojatuilla kehon alueilla. On todettu, että ihomelanooma on yleisempää ihmisillä, jotka viettävät suurimman osan ajastaan sisätiloissa, mutta jotka altistuvat ajoittain voimakkaalle UV-säteilylle (virkistys ulkona auringon alla). Vaikka ihosyöpä esiintyy suojaamattomilla alueilla. Uskotaan, että ihosyövän ilmaantuvuus lisääntyy jossain määrin
liittyy stratosfäärissä sijaitsevan otsonikerroksen tuhoutumiseen ja estää suurimman osan UV-säteistä.
Tärkeä ja hyvin yleinen ihomelanooman etiologinen tekijä on pigmentoituneen nevi-vauriot (mustelmat, hankaukset ja viillot).
On raportoitu fluoresoivan valaistuksen, kemiallisten syöpää aiheuttavien aineiden, erityisesti hiusvärien, sekä ionisoivan säteilyn ja voimakkaiden sähkömagneettisten kenttien mahdollisesta etiologisesta roolista.
2. Endogeeniset tekijät.
— Etniset tekijät vaikuttavat ihosyövän ilmaantuvuuteen. Kasvain on yleisempi vaaleaihoisilla, harvemmin mustilla.
— Ihosyöpää ja melanoomaa esiintyy useimmiten henkilöillä, joiden kudoksissa (eli vaalea iho, hiukset, silmät) on vähän pigmenttiä, mikä yhdistyy lisääntyneeseen UV-herkkyyteen. Kun otetaan huomioon ihon ja hiusten väri, syöpäriski kasvaa blondeilla 1,6 kertaa, vaaleaihoisilla 2 kertaa ja punatukkaisilla 3 kertaa.
— Viime vuosina elimistön immuunitekijät ovat nousseet yhä tärkeämmiksi ihosyövän esiintymisessä. Immunosuppressio ja elimistön immuunikatotilat lisäävät taudin riskiä. Lisäksi endokriiniset tekijät ovat tietyn tärkeitä. Erityisesti on todettu, että raskaus voi
niillä on stimuloiva vaikutus pigmentoituneiden nevien rappeutumiseen.
— Vaikutus sairauteen sukupuolen, iän ja kasvaimen anatomisen sijainnin mukaan. Nämä tekijät liittyvät läheisesti toisiinsa. Ihon melanooma on kaksi kertaa yleisempi naisilla, ja esiintyvyys on huippuluokkaa 41-50 vuoden iässä; useimmiten vaikuttaa ihmisiin viidennellä vuosikymmenellä; tuumorin yleisimmät paikat ovat raajojen ja vartalon iho; Naisilla primaarinen melanooma sijoittuu useimmiten kasvoille, pakaraan ja jalkoihin, miehillä - rintakehän etu- ja sivupinnan iholle, reisiin, käsiin, kantapään alueelle ja varpaisiin.
- Lisäksi on olemassa useita perinnöllisiä ihosairauksia, jotka altistavat syövän kehittymiselle (xeroderma pigmentosum, Bowenin tauti, Pagetin tauti ja muut).
Ihosyövän tyypit:
1. Basaalisolusyöpä (basalioma) on orvaskeden ylemmästä kerroksesta peräisin oleva kasvain, jolla on sama nimi, sille on ominaista kasvu kudosten syvyyksiin niiden tuhoutuessa, se ei pysty muodostamaan etäpesäkkeitä eikä uusiudu.
Se voi näkyä yhtyneinä, 2–5 mm:n kokoisina kyhmyinä, jotka ovat alttiita haavaumalle, tai suurena kyhmynä, joka on jopa 2 cm tai enemmän.
Se ei ole vaarallinen, paitsi tapauksissa, joissa se sijaitsee kasvoilla tai korvissa, jolloin se voi saavuttaa suuria kokoja ja itää kasvojen elimiä: nenä, silmämuna, korva niiden tuhoutuessa ja infektioiden kehittymisessä, mukaan lukien aivovauriot.
Yleisempi vanhemmilla ihmisillä. Ehkä yhdessä sisäelinten kasvainten kanssa: suolet, vatsa ja muut.
2. Levyepiteelisyöpä - syntyy ihon syvempien kerrosten soluista, sillä on aggressiivista kasvua, se voi saavuttaa suuria kokoja ja muodostaa etäpesäkkeitä imusolmukkeisiin ja sisäelimiin. Kasvaimella on kyhmy tai kyhmymäinen ulkonäkö tai "kukkakaalin" ulkonäkö.
3. Ihon lisäkkeen syöpä on pahanlaatuinen tali-, hikirauhasten tai karvatuppien kasvain.
Iholisäkkeen syöpä
4. Melanooma - ei ihosyöpä, on äärimmäisen aggressiivinen pahanlaatuinen pigmentoitu ihokasvain, metastasoituu nopeasti, käytännössä käsittämätön. Se näyttää pigmenttitäplältä (mooli), kirkkaan musta tai vaaleanpunainen, nopeasti kasvava täplä (ei-pigmentoitunut melanooma, harvinaisempi).
Usein tavallinen luoma rappeutuu melanoomaan.
Ihosyövän oireet
Myyrän (nevuksen) pahanlaatuisesta rappeutumisesta on useita merkkejä:
1) Vaakasuuntainen kasvu;
2) Pystysuuntainen kasvu ympäröivien kudosten yläpuolella;
3) Reunojen epäsymmetrian tai epäsäännöllisten ääriviivojen (scalloping) esiintyminen, eli sen muodon muutos;
4) Täydellinen tai osittainen (epätasainen) värin muutos, siihen liittyvien depigmentoituneiden alueiden esiintyminen;
5) kutina ja polttava tunne;
6) orvaskeden haavauma luoman päällä;
7) Pinnan kastuminen ja vuoto sen pinnalta;
karvojen puuttuminen tai menetys nevusin pinnalla;
9) Tulehdus nevus-alueella ja sitä ympäröivissä kudoksissa;
10) Nevusin pinnan kuoriminen "kuivien" kuorien muodostumisella;
11) pienten tarkan kyhmyjen esiintyminen myyrän pinnalla;
12) tytärpigmentoitujen tai vaaleanpunaisten muodostelmien (satelliittien) esiintyminen ihossa nevusin ympärillä;
13) Muutos nevusin koostumuksessa, eli sen pehmeneminen tai löystyminen;
14) Kiiltävän kiiltävän pinnan ulkonäkö;
15) Ihokuvion katoaminen myyrän pinnalta.
Ihosyövän diagnoosi
Ihosyövän diagnoosi tehdään useiden tutkimusten perusteella:
— visuaalinen tutkimus: kasvaimen ulkonäkö, koko ja lähellä olevien imusolmukkeiden tila arvioidaan;
— lääkäri tekee erikoisinstrumentilla pistoksen tai raapiman kasvaimesta, otettu materiaali lähetetään sytologian laboratorioon mikroskoopilla tutkittavaksi, solujen ulkonäön perusteella yksi tai toinen ihokasvain voidaan määrittää tarkasti tai epäilty. Älä missään tapauksessa saa itse raapia tai vahingoittaa melanoomaepäiltyjä kasvaimia, sillä se voi aiheuttaa etäpesäkkeiden kehittymistä.
- biopsia: osan tai koko kasvaimen ottaminen tutkittavaksi (kokonaisbiopsia) mikroskoopilla tutkittavaksi;
- kasvaimen ja läheisten imusolmukkeiden ultraäänitutkimusta käytetään kasvaimen ja etäpesäkkeiden tarkempaan diagnoosiin;
— vatsaelinten ultraäänitutkimus tehdään vatsaelinten etäpesäkkeiden sulkemiseksi pois;
- Keuhkojen röntgenkuvaus: keuhkojen etäpesäkkeiden sulkeminen pois.
Ihosyövän vaiheet:
Vaihe 1: kasvaimen koko ei ylitä 2 cm;
Vaihe 2: kasvaimen koko 2-5 cm;
Vaihe 3: kasvaimen koko on yli 5 cm tai lähellä olevissa imusolmukkeissa on metastaattisia vaurioita (esimerkiksi olkapään ihon kasvaimille - kainaloimusolmukkeiden vaurio);
Vaihe 4: kasvain kasvaa läheisiin elimiin (lihaksiin, luihin, rustoon) tai etäpesäkkeitä havaitaan.
Tämä luokittelu ei koske melanoomaa, vaan siinä käytetään vaiheistusta ihoon ja sen alla oleviin kudoksiin itämissyvyyden mukaan.
Ihosyövän eloonjääminen on varmasti erilaista eri vaiheissa: kahdella ensimmäisellä vaiheella ennuste on paljon parempi ja eloonjäämisaste saavuttaa 100%, 3-4 vaiheessa eloonjäämisaste laskee jyrkästi 70 prosenttiin tai alle. Mitä tulee melanoomaan, alkuvaiheessakaan ennuste ei ole aina positiivinen, tämä kasvain voi nopeasti metastasoida kaikkiin sisäelimiin ja aivoihin.
Ihosyövän hoito
Ihosyövän hoidossa, kuten minkä tahansa pahanlaatuisen kasvaimen, johtava rooli on kirurgisella menetelmällä. Kasvaimen poistaminen terveestä kudoksesta on avain pitkäaikaiseen eloonjäämiseen ja uusiutumisen puuttumiseen.
Ihon tyvisolusyöpien hoitoon, erityisesti kasvoilla, joissa ihoa ei ole paljon ja hyvää kosmeettista vaikutusta on vaikea saavuttaa, käytetään menestyksekkäästi 40-50 Gy:n annoksen sädehoitoa. Lisäksi sädehoitoa voidaan käyttää okasoluihosyövän hoitoon. Heikennetyillä, iäkkäillä potilailla käytettiin aiemmin kemoterapiavoiteita, mutta ne on nyt korvattu tehokkaammilla menetelmillä, kuten leikkaus ja sädehoito.
Ihosyövän etäpesäkkeiden läsnä ollessa, jos niitä ei ole mahdollista poistaa kokonaan, käytetään kemoterapiaa, ja sitä käytetään myös läheisten imusolmukkeiden etäpesäkkeiden läsnä ollessa taudin uusiutumisen estämiseksi.
Ihon melanooman hoidossa käytetään myös kirurgista menetelmää, metastaasien läsnä ollessa erilaiset kemoterapia-ohjelmat ovat mahdollisia, mutta niiden vaikutus on merkityksetön, koska kasvain on käytännössä epäherkkä millekään nykyaikaiselle kemoterapialääkkeelle. Sädehoitoa ei käytetä melanoomaan, koska kasvain ei ole sille herkkä.
Hoitoa kansanlääkkeillä ei voida hyväksyä, etenkään melanooman tapauksessa, koska kaikki kompressit ja voiteet voivat lisätä kasvaimen kasvua dramaattisesti.
Ihosyövän komplikaatiot
Ihosyövän komplikaatioita voivat olla: infektion kehittyminen (märkiö); verenvuoto kasvaimesta, elintärkeiden elinten itäminen kasvaimen toimesta (suuret verisuonet, silmämuna, aivokalvot ja aivokudos, kun kasvain on paikantunut päähän ja pitkälle edenneissä tapauksissa).
Ihosyövän ehkäisy
Ihosyövän ja melanooman ehkäisy koostuu pääasiassa auringolle altistumisen vähentämisestä erityisesti vaaleaihoisilla ja kuumissa maissa, joissa on paahtavan ja epätavallisen ilmasto. Vältä myös työtapaturmia ja ihovaurioita (kemikaalit, metallit, arseeni).
Lääkärin konsultaatio ihosyövästä ja melanoomasta:
Kysymys: Kuinka yleinen on ihosyöpä?
Vastaus: Tämä on yleisin kasvain, erityisesti tyvisolusyöpä. Näitä kasvaimia löytyy kaikkialta 60 vuoden iän jälkeen, monet potilaat eivät kiinnitä niihin huomiota, koska kasvaimen kasvu on hidasta eikä aiheuta huolta.
Kysymys: Mikä on melanooma ja miksi se on vaarallista?
Vastaus: Melanooma on erittäin pahanlaatuinen ihon ja limakalvojen pigmenttinen kasvain. Se on vaarallinen aggressiivisen kasvunsa ja nopean etäpesäkkeensä vuoksi sekä läheisiin imusolmukkeisiin että sisäelimiin. Melanooman etäpesäkkeet voivat nopeasti johtaa potilaiden uupumukseen ja kuolemaan, vaikka koko nykyaikaisten lääketieteellisten keinojen arsenaalia käytettäisiin.
Melanoomaa pidetään yhtenä salakavaliimmista ihmisen pahanlaatuisista kasvaimista, jonka sairastuvuus ja kuolleisuus kasvavat tasaisesti vuosi vuodelta. He puhuvat siitä televisiossa, kirjoittavat aikakauslehtiin ja Internetiin. Tavallisten ihmisten kiinnostus johtuu siitä, että kasvain havaitaan yhä useammin eri maiden asukkailta ja kuolleiden määrä on edelleen korkea, vaikka intensiivinen hoito onkin.
Melanooma on esiintyvyyden suhteen huomattavasti jäljessä epiteelin ihokasvainten (levyepiteelisyöpä, tyvisolusyöpä jne.) jälkeen, eri lähteiden mukaan 1,5-3 % tapauksista, mutta se on paljon vaarallisempi. Viime vuosisadan 50 vuoden aikana ilmaantuvuus kasvoi 600%. Tämä luku riittää vakavasti pelkäämään tautia ja etsimään syitä ja menetelmiä sen hoitoon.
Mikä se on?
Melanooma on pahanlaatuinen kasvain, joka kehittyy melanosyyteistä - pigmenttisoluista, jotka tuottavat melaniinia. Se on okasolu- ja tyvisolusyövän ohella pahanlaatuinen ihokasvain. Se sijoittuu pääasiassa iholle, harvemmin verkkokalvolle ja limakalvoille (suuontelo, emätin, peräsuole).
Yksi vaarallisimmista ihmisen pahanlaatuisista kasvaimista, joka usein uusiutuu ja metastasoituu lymfogeenisen ja hematogeenisen reitin kautta lähes kaikkiin elimiin. Erikoisuus on elimistön heikko vaste tai sen puuttuminen, minkä vuoksi melanooma etenee usein nopeasti.
Syyt
Katsotaanpa tärkeimpiä syitä, jotka aiheuttavat melanooman kehittymisen:
- Pitkäaikainen ja toistuva altistuminen ultraviolettisäteilylle iholla. Aurinko huipussaan on erityisen vaarallinen. Tämä sisältää myös altistumisen keinotekoisille ultraviolettisäteilyn lähteille (solariumit, bakterisidiset lamput jne.).
- Ikäpisteiden, nevin traumaattiset vauriot, erityisesti paikoissa, joissa on jatkuva kosketus vaatteiden ja muiden ympäristötekijöiden kanssa.
- Luorien traumaattiset vauriot.
Melanooma kehittyy luomista tai nevusista 60 prosentissa tapauksista. Se on aika paljon. Tärkeimmät paikat, joissa melanooma kehittyy, ovat sellaiset kehon osat kuin: pää; kaula; kädet; jalat; takaisin; rinta; kämmenet; pohjat; kivespussi.
Ihmiset, joilla on useampi kuin yksi seuraavista riskitekijöistä, saavat todennäköisimmin melanooman:
- Auringonpolttamien historia.
- Ihosairauksien, ihosyövän, melanooman esiintyminen suvussa.
- Geneettisesti määrätty punainen hiusten väri, pisamia ja myös vaalea iho.
- Vaalea, lähes valkoinen iho, geneettisistä ominaisuuksista johtuen, ihon vähäinen melaniinipigmenttipitoisuus.
- Ikäpilkkujen ja nevien esiintyminen kehossa. Mutta jos karvoja kasvaa nevusissa, tämä ihoalue ei voi rappeutua pahanlaatuiseen muotoon.
- Suuren määrän myyriä esiintyy kehossa. Uskotaan, että jos moolia on yli 50, tämä voi olla jo vaarallista.
- Vanhuus, mutta viime aikoina melanooma on yleistymässä nuorilla.
- Ihosairauksien esiintyminen, jotka voivat laukaista melanooman kehittymisen. Nämä ovat sairauksia, kuten Dubreuilin melanoosi, xeroderma pigmentosum ja jotkut muut.
Jos henkilö kuuluu mihin tahansa ryhmään yllä olevasta luettelosta, hänen tulee olla erittäin varovainen auringossa ja tarkkaavainen terveytensä suhteen, koska hänellä on melko suuri todennäköisyys sairastua melanoomaan.
Tilastot
WHO:n mukaan vuonna 2000 maailmanlaajuisesti diagnosoitiin yli 200 000 melanoomatapausta ja 65 000 melanoomaan liittyvää kuolemaa tapahtui.
Vuosina 1998–2008 melanooman ilmaantuvuus lisääntyi Venäjän federaatiossa 38,17 prosenttia, ja standardisoitu ilmaantuvuus nousi 4,04:stä 5,46:een 100 000 asukasta kohti. Vuonna 2008 uusien ihomelanoomatapausten määrä Venäjän federaatiossa oli 7 744 henkilöä. Melanoomaan kuolleisuus Venäjän federaatiossa vuonna 2008 oli 3 159 henkilöä ja standardoitu kuolleisuus 2,23 henkilöä 100 000 asukasta kohti. Vuonna 2008 ensimmäistä kertaa elämässään diagnosoitujen melanoomapotilaiden keski-ikä Venäjän federaatiossa oli 58,7 vuotta[3]. Korkein ilmaantuvuus havaittiin 75-84-vuotiailla.
Vuonna 2005 Yhdysvalloissa kirjattiin 59 580 uutta melanoomatapausta ja 7 700 kuolemantapausta tämän kasvaimen vuoksi. Julkaisussa SEER (The Surveillance, Ep >
Kliiniset tyypit
Itse asiassa on olemassa huomattava määrä melanoomaa, mukaan lukien veren melanooma, kynsien melanooma, keuhkojen melanooma, suonikalvon melanooma, ei-pigmentoitunut melanooma ja muut, jotka kehittyvät ajan myötä ihmiskehon eri osiin sairauden kulun ja etäpesäkkeitä, mutta lääketieteessä erotetaan seuraavat: melanooman päätyypit:
- Pinnallinen tai pinnallinen melanooma. Tämä on yleisin kasvaintyyppi (70 %). Taudin kululle on ominaista pitkäaikainen, suhteellisen hyvänlaatuinen kasvu ihon ulkokerroksessa. Tämän tyyppisessä melanoomassa syntyy rosoinen täplä, jonka väri voi muuttua: ruskeanruskea, punainen, musta, sininen tai jopa valkoinen.
- Nodulaarinen (nodulaarinen) melanooma on toisella sijalla diagnosoitujen potilaiden määrässä (15-30 % tapauksista). Yleisin yli 50-vuotiailla. Voi muodostua mihin tahansa kehon osaan. Mutta yleensä tällaisia kasvaimia esiintyy naisilla - alaraajoissa, miehillä - kehossa. Usein nodulaarinen melanooma muodostuu nevusin taustalla. Jolle on ominaista pystysuora kasvu ja aggressiivinen kehitys. Kehittyy 6-18 kuukaudessa. Tämäntyyppisellä kasvaimella on pyöreä tai soikea muoto. Potilaat hakeutuvat usein lääkäriin, kun melanooma on jo saanut mustan tai musta-sinisen plakin muodon, jossa on selkeät rajat ja kohotetut reunat. Joissakin tapauksissa nodulaarinen melanooma kasvaa suureksi tai se on polyypin muodossa, jossa on haavaumia ja jolle on ominaista yliaktiivisuus.
- Lentiginous melanooma. Tämä sairauden muoto tunnetaan myös lentigo malignana tai Hutchinsonin pisamana. Useimmiten se muodostuu ikään liittyvästä pigmenttitäplästä, syntymämerkistä tai harvemmin tavallisesta luorasta. Tämäntyyppinen kasvain on taipuvainen muodostumaan niille kehon alueille, jotka ovat eniten alttiina auringon ultraviolettisäteilylle, kuten kasvoille, korville, kaulalle ja käsille. Tämä melanooma kehittyy hyvin hitaasti useimmilla sairailla ihmisillä, joskus voi kestää jopa 30 vuotta saavuttaa sen viimeinen kehitysvaihe. Metastaasseja esiintyy harvoin, ja tämän muodostuman resorptiosta on näyttöä, joten lentiginous melanoomaa pidetään ennusteen kannalta edullisimpana ihosyövänä.
- Lentigo maligna on samanlainen kuin pinnallinen melanooma. Kehitys on pitkä, ihon ylemmissä kerroksissa. Tässä tapauksessa ihon vaurioitunut alue on tasainen tai hieman koholla, epätasaisesti värillinen. Tällaisen pisteen väri on kuvioitu ruskeilla ja tummanruskeilla komponenteilla. Tämä melanooma esiintyy usein vanhemmilla ihmisillä jatkuvan auringonvalon altistumisen vuoksi. Vauriot ilmestyvät kasvoille, korville, käsivarsille ja ylävartalolle.
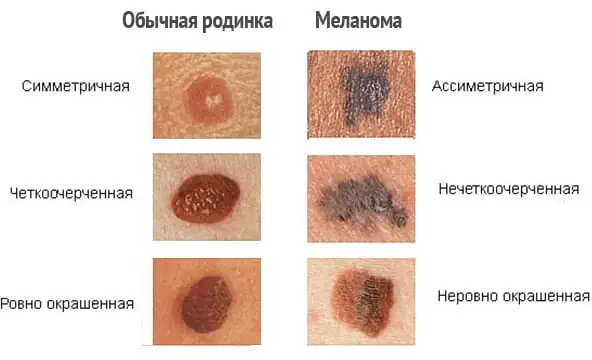
Melanooman oireet
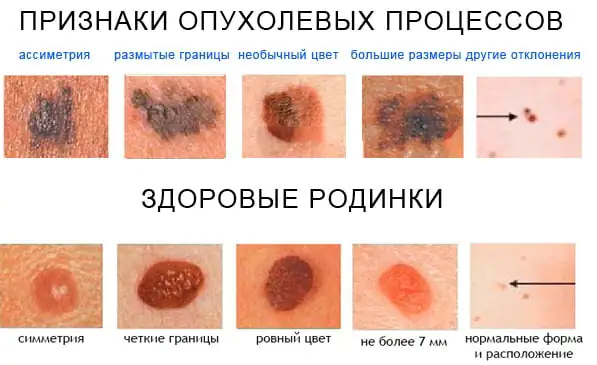
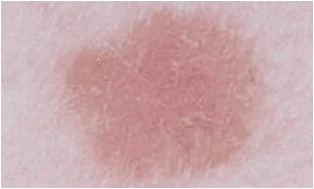
Pahanlaatuisen kasvaimen kehityksen alkuvaiheessa terveellä iholla ja vielä enemmän nevusin taustalla niiden välillä on vain vähän ilmeisiä visuaalisia eroja. Hyvänlaatuisille syntymämerkeille on tunnusomaista:
- Symmetrinen muoto.
- Sileät, tasaiset ääriviivat.
- Tasainen pigmentti, joka antaa muodostelman värin keltaisesta ruskeaan ja joskus jopa mustaan.
- Tasainen pinta, joka on samalla tasolla ympäröivän ihon pinnan kanssa tai hieman tasaisesti sen yläpuolella.
- Ei kokoa tai lievää kasvua pitkän ajan kuluessa.
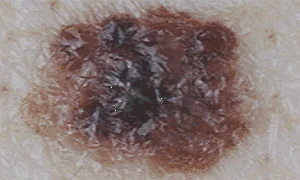
Melanooman tärkeimmät oireet ovat seuraavat:
- Hiustenlähtö nevusin pinnalta johtuu melanosyyttien rappeutumisesta kasvainsoluiksi ja karvatuppien tuhoutumisesta.
- Kutina, polttaminen ja pistely pigmentin muodostumisalueella johtuu lisääntyneestä solujen jakautumisesta siinä.
- Haavaumat ja/tai halkeamat, verenvuoto tai vuoto johtuvat kasvaimesta, joka tuhoaa normaaleja ihosoluja. Siksi ylin kerros halkeaa paljastaen ihon alemmat kerrokset. Seurauksena on, että pienimmälläkin vammalla kasvain "räjähtää" ja sen sisältö valuu ulos. Tässä tapauksessa syöpäsolut pääsevät terveeseen ihoon ja tunkeutuvat siihen.
- Koon kasvu osoittaa lisääntynyttä solujen jakautumista pigmentin muodostuksessa.
- Epätasaiset reunat ja luoman paksuuntuminen ovat merkki kasvainsolujen lisääntyneestä jakautumisesta sekä niiden itämisestä terveeseen ihoon.
- "Tytär"moolien tai "satelliittien" esiintyminen pääpigmentin muodostumisen lähellä on merkki kasvainsolujen paikallisesta etäpesäkkeestä.
- Pigmenttimuodostuksen ympärillä oleva teriepän muotoinen punoitus on tulehdus, mikä osoittaa, että immuunijärjestelmä on tunnistanut kasvainsoluja. Siksi hän lähetti kasvainkohtaan erityisiä aineita (interleukiinit, interferonit ja muut), jotka on suunniteltu taistelemaan syöpäsoluja vastaan.
- Ihokuvion katoaminen johtuu siitä, että kasvain tuhoaa ihokuvion muodostavat normaalit ihosolut.
- Silmävaurion merkit: silmän iirikselle ilmestyy tummia täpliä, näköhäiriöitä ja tulehduksen merkkejä (punoitus), kärsivässä silmässä on kipua.
- Värin muutos:
1) Tummempien alueiden vahvistuminen tai ilmaantuminen pigmentin muodostukseen johtuu siitä, että kasvainsoluksi rappeutunut melanosyytti menettää prosessinsa. Siksi pigmentti, joka ei pysty poistumaan solusta, kerääntyy.
2) Kirkastuminen johtuu siitä, että pigmenttisolu menettää kykynsä tuottaa melaniinia.
Jokainen "syntymämerkki" käy läpi seuraavat kehitysvaiheet:
- Borderline nevus, joka on täpläinen muodostus, jonka solujen pesät sijaitsevat orvaskeden kerroksessa.
- Sekoitettu nevus - solupesät siirtyvät dermikseen koko paikalla; kliinisesti tällainen elementti on papulaarinen muodostus.
- Intradermaalinen nevus - muodostussolut katoavat kokonaan epidermaalisesta kerroksesta ja pysyvät vain dermikseen; vähitellen muodostelma menettää pigmenttinsä ja kehittyy käänteisesti (involuutio).
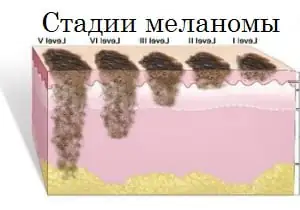
Tasot
Melanooman kulun määrää se vaihe, jota potilaan tila kulloinkin vastaa, niitä on yhteensä viisi: vaihe nolla, vaiheet I, II, III ja IV. Vaihe nolla mahdollistaa kasvainsolujen tunnistamisen yksinomaan ulomman solukerroksen sisällä; niiden itäminen syvälle oleviin kudoksiin ei tapahdu tässä vaiheessa.
- Melanooma alkuvaiheessa. Hoito sisältää kasvaimen paikallisen leikkaamisen normaalista terveestä kudoksesta. Poistettavan terveen ihon kokonaismäärä riippuu taudin tunkeutumissyvyydestä. Imusolmukkeiden poistaminen melanooman läheltä ei lisää vaiheen I melanooman sairastavien ihmisten eloonjäämisprosenttia;
- Vaihe 2. Muodonleikkauksen lisäksi tehdään alueellisista imusolmukkeista biopsia. Jos näyteanalyysin aikana varmistetaan pahanlaatuinen prosessi, koko tämän alueen imusolmukkeiden ryhmä poistetaan. Lisäksi alfa-interferoneja voidaan määrätä ennaltaehkäisytarkoituksiin.
- Vaihe 3. Kasvaimen lisäksi kaikki lähellä sijaitsevat imusolmukkeet leikataan pois. Jos melanoomia on useita, ne kaikki on poistettava. Vaurioituneelle alueelle suoritetaan sädehoitoa, myös immunoterapiaa ja kemoterapiaa määrätään. Kuten olemme jo todenneet, taudin uusiutumista ei voida sulkea pois edes oikein määritellyllä ja annetulla hoidolla. Patologinen prosessi voi palata joko aiemmin vaurioituneelle alueelle tai muodostua sellaiseen kehon osaan, joka ei liittynyt prosessin aiempaan kulkuun.
- Vaihe 4. Tässä vaiheessa melanoomapotilaita ei voida täysin parantaa. Kirurgisten toimenpiteiden avulla poistetaan suuret kasvaimet, jotka aiheuttavat erittäin epämiellyttäviä oireita. On erittäin harvinaista, että metastaasit poistetaan elimistä, mutta tämä riippuu suoraan niiden sijainnista ja oireista. Kemoterapiaa ja immunoterapiaa käytetään usein tässä tapauksessa. Ennusteet taudin tässä vaiheessa ovat äärimmäisen pettymys ja kattavat keskimäärin jopa kuuden kuukauden elinajan ihmisille, joille kehittyy melanooma ja saavuttavat tämän vaiheen. Harvinaisissa tapauksissa ihmiset, joilla on diagnosoitu vaiheen 4 melanooma, elävät useita vuosia.
Melanooman pääkomplikaatio on patologisen prosessin leviäminen metastaasien kautta.
Leikkauksen jälkeisiä komplikaatioita ovat infektion merkkien ilmaantuminen, muutokset leikkauksen jälkeisessä viillossa (turvotus, verenvuoto, vuoto) ja kipu. Poistetun melanooman kohdalle tai terveelle iholle voi kehittyä uusi luoma tai ihon värimuutoksia.
Metastaasi
Pahanlaatuinen melanooma on altis melko selvälle etäpesäkkeelle, ei vain lymfogeenisen reitin, vaan myös hematogeenisen reitin kautta. Kuten olemme jo todenneet, ne vaikuttavat pääasiassa aivoihin, maksaan, keuhkoihin ja sydämeen. Lisäksi usein esiintyy kasvainsolmukkeiden leviämistä (leviämistä) vartalon tai raajan ihoa pitkin.
Ei voida sulkea pois vaihtoehtoa, jossa potilas hakee erikoislääkärin apua pelkästään todellisen imusolmukkeiden laajentumisen perusteella jollakin alueella. Sillä välin perusteellinen tutkimus tässä tapauksessa voi määrittää, että esimerkiksi tietty aika sitten hän poisti syylän saadakseen sopivan kosmeettisen vaikutuksen. Tämä "syyli" osoittautui itse asiassa melanoomaksi, minkä myöhemmin vahvistivat imusolmukkeiden histologisen tutkimuksen tulokset.
Miltä melanooma näyttää, kuva
Alla oleva kuva näyttää, kuinka tauti ilmenee ihmisillä alku- ja muissa vaiheissa.
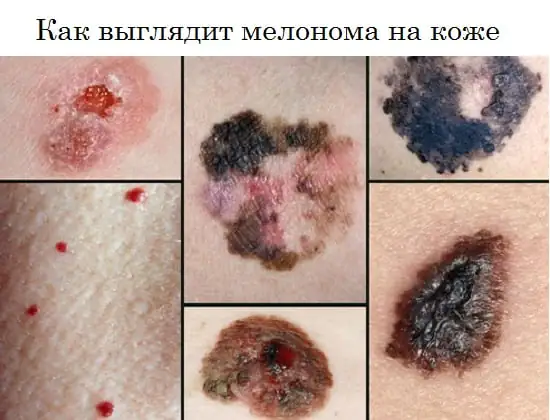
Melanooma voi esiintyä tasaisena pigmentoituneena tai pigmentoimattomana täplänä, jossa on hieman kohoaminen, pyöreä, monikulmio, soikea tai epäsäännöllinen, halkaisijaltaan yli 6 mm. Se voi säilyttää tasaisen kiiltävän pinnan pitkään, johon myöhemmin syntyy pieniä haavaumia, epätasaisuuksia ja verenvuotoa pienellä traumalla.
Pigmentaatio on usein epätasaista, mutta voimakkaampaa keskiosassa, joskus pohjan ympärillä on tyypillinen musta reunus. Koko kasvaimen väri voi olla ruskea, musta sinertävällä sävyllä, violetti, kirjava yksittäisten epätasaisesti jakautuneiden täplien muodossa.
Diagnostiikka
Lääkäri voi epäillä melanoomaa potilaan valitusten ja muuttuneen ihon silmämääräisen tutkimuksen perusteella. Diagnoosin vahvistamiseksi:
- Dermatoskopia on ihoalueen tutkimus erityisellä laitteella. Tämä tutkimus auttaa tutkimaan täplän reunoja, sen kasvua orvaskedessä ja sisäisiä sulkeumia.
- Biopsia - kasvainnäytteen ottaminen histologista tutkimusta varten.
- Ultraääntä ja tietokonetomografiaa määrätään etäpesäkkeiden havaitsemiseksi ja syövän vaiheen määrittämiseksi.
Tarvittaessa ja muiden ihosairauksien poissulkemiseksi lääkäri voi määrätä useita diagnostisia toimenpiteitä ja verikokeita. Niiden eliminoinnin tehokkuus riippuu suurelta osin melanooman diagnosoinnin tarkkuudesta.
Kuinka hoitaa melanoomaa?
Melanooman alkuvaiheessa kasvaimen leikkaus on pakollista. Se voi olla taloudellista poistamalla enintään 2 cm ihoa melanooman reunalta tai leveä, ja ihon resektio enintään 5 cm kasvaimen rajalta. Vaiheen I ja II melanooman kirurgisessa hoidossa ei ole tässä suhteessa yhtä standardia. Melanooman leveä leikkaus takaa tuumoripesän täydellisemmän poistumisen, mutta samalla se voi aiheuttaa syövän uusiutumisen muodostuneen arven tai siirretyn iholäpän kohdalla. Melanooman kirurgisen hoidon tyyppi riippuu kasvaimen tyypistä ja sijainnista sekä potilaan päätöksestä.
Osa melanooman yhdistelmähoitoa on preoperatiivinen sädehoito. Se on määrätty, jos kasvaimessa on haavaumia, verenvuotoa ja tulehdusta kasvaimen alueella. Paikallinen sädehoito vaimentaa pahanlaatuisten solujen biologista aktiivisuutta ja luo suotuisat olosuhteet melanooman kirurgiselle hoidolle.
Sädehoitoa käytetään harvoin itsenäisenä menetelmänä melanooman hoitoon. Ja melanooman hoidon preoperatiivisena aikana sen käytöstä on tullut yleinen käytäntö, koska kasvaimen leikkaus voidaan suorittaa kirjaimellisesti seuraavana päivänä sädehoidon päättymisen jälkeen. Ihomelanooman oireiden kahden hoidon välillä ei yleensä pidetä kehon palautumisaikaa.
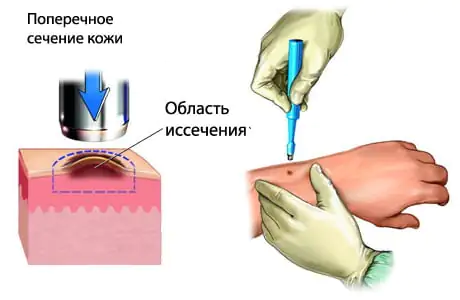
Elämän ennuste
Melanooman ennuste riippuu toteamisajasta ja kasvaimen etenemisasteesta. Varhaisessa vaiheessa havaittuina useimmat melanoomat reagoivat hyvin hoitoon.
Syvälle kasvanut tai imusolmukkeisiin levinnyt melanooma lisää uusiutumisen riskiä hoidon jälkeen. Jos vaurion syvyys ylittää 4 mm tai imusolmukkeessa on vaurio, on suuri todennäköisyys etäpesäkkeistä muihin elimiin ja kudoksiin. Kun sekundäärisiä vaurioita ilmaantuu (vaiheet 3 ja 4), melanooman hoidosta tulee tehotonta.
- Melanooman eloonjäämisluvut vaihtelevat suuresti sairauden vaiheen ja tarjotun hoidon mukaan. Alkuvaiheessa paraneminen on todennäköisintä. Myös parantuminen voi tapahtua lähes kaikissa vaiheen 2 melanooman tapauksissa. Ensimmäisessä vaiheessa hoidettujen potilaiden viiden vuoden eloonjäämisaste on 95 prosenttia ja kymmenen vuoden eloonjäämisaste 88 prosenttia. Toisessa vaiheessa nämä luvut ovat 79 % ja 64 %.
- Vaiheissa 3 ja 4 syöpä on levinnyt kaukaisiin elimiin, mikä on johtanut merkittävästi alentuneeseen eloonjäämisprosenttiin. Kolmannen vaiheen melanoomapotilaiden viiden vuoden eloonjäämisaste vaihtelee (eri lähteiden mukaan) 29 prosentista 69 prosenttiin. Kymmenen vuoden eloonjääminen saavutetaan vain 15 prosentilla potilaista. Jos tauti on edennyt vaiheeseen 4, viiden vuoden eloonjäämismahdollisuus pienenee 7-19 prosenttiin. Vaiheen 4 potilailla ei ole 10 vuoden eloonjäämistilastoja.
Melanooman uusiutumisen riski kasvaa potilailla, joilla on suuri kasvainpaksuus, sekä melanooman haavaumia ja läheisiä metastaattisia ihovaurioita. Toistuva melanooma voi esiintyä joko edellisen paikan lähellä tai huomattavan etäisyyden päässä siitä.
Pahanlaatuista kasvainta, joka sijaitsee ihon tyvikerroksessa ja leviää terveelle iholle, kutsutaan melanoomaksi. Sen kehittymisen varmistavat syöpäsoluiksi rappeutuneet pigmenttisolut.
Tämä sairaus ilmenee tavallisen ja vaarattoman (ensi silmäyksellä) nevusin tai luomen rappeutumisesta ihmiskehon eri osissa tai limakalvolla. Se etenee aggressiivisesti ja nopeasti. Melanooma vaikuttaa sekä miehiin että naisiin 35–50-vuotiailla.
Lääkärit eivät aina pysty diagnosoimaan tätä tautia varhaisessa vaiheessa. Se havaitaan, kun etäpesäke ilmaantuu. Tästä syystä melanooman parantaminen on vaikeaa ja joissain tapauksissa mahdotonta.
Miltä ihomelanooma näyttää valokuvissa?
Ihon melanooman merkit ovat spesifisiä. Ne ovat suoraan riippuvaisia taudin muodosta ja vaiheesta. Se näyttää pieniltä kyhmyiltä tai plakkeilta minkä tahansa kehon osan ihon pinnalla, jotka ovat hyvin samankaltaisia kuin myyrät. Pahanlaatuiset solut kasvavat syvälle ja leveäksi ihossa saavuttaen halkaisijan 10 senttimetriä.
Jos diagnoosi tehdään alkuvaiheessa, oireita ei välttämättä ole, mutta kolmannessa tai neljännessä vaiheessa seuraavat ihomelanooman merkit ovat jo ilmeisiä:
- terveyden jyrkkä heikkeneminen;
- keho on alttiina vakavalle myrkytykselle;
- myyrät alkavat kasvaa nopeasti, muuttaen muotoa ja väriä.
Sairaus voidaan tunnistaa, jos teet oman tutkimuksen. Sinun tulee kiireellisesti käydä onkologilla, kun:
- myyrä alkoi kasvaa, muutti väriä (muuttui vaaleaksi tai tummemmaksi, väri muuttui epätasaiseksi) ja sen reunat muuttuivat epätasaisiksi ja epäsymmetrisiksi;
- vatsassa tuntuu pistelyä tai kutinaa (solut jakautuvat intensiivisesti);
- paikan ympärille ilmestyi punainen, tulehtunut reuna;
- myyrä festers;
- lisää pisteitä ilmestyi;
- nevus muuttui tiheäksi ja epätasaiseksi.
Kun sairaus saavuttaa neljännen vaiheen, nevusista havaitaan verenvuotoa, orvaskesi vaurioituu, luoma kutisee, sattuu ja pigmentti kasvaa sen ympärille. Kaikki nämä merkit viittaavat taudin leviämiseen ja etäpesäkkeisiin.
Myös ihomelanooman merkkejä voivat olla: potilaalla on erittäin paha päänsärky ja nivelet, suurentuneet imusolmukkeet, näön heikkeneminen, yskä ja kyhmyt ihon alla. Potilas laihtuu jyrkästi.
Pahanlaatuinen kasvain ei välttämättä ole tumma, mikä vaikeuttaa diagnoosia.
Jos otat kuvan ihomelanoomasta tietyllä aikavälillä, voit nähdä kuinka kasvain kasvaa ja muuttaa kokoaan.
Miltä ihomelanooma näyttää kuvassa
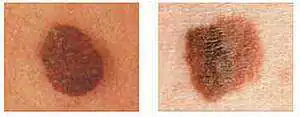
Kuva ihomelanoomasta vasemmalla - väri yhtenäinen, kuva oikealla - yhdessä elementissä värimuutos
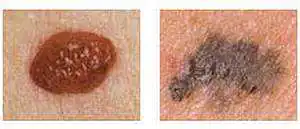
Kuva vasemmalla - reunat sileät, valokuva oikealla - raja ei ole selkeä
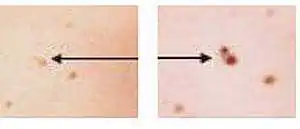
Vasemmalla oleva kuva on vain myyrä, oikeanpuoleisen kuvan koko, sävy ja muoto on muuttunut
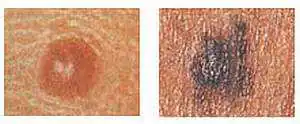
Vasemmalla oleva kuva on symmetrinen luoma (normaali), oikealla oleva kuva näyttää miltä ihomelanooma näyttää
Tämä sairaus ei esiinny vain kehon iholla, vaan myös kynsissä, raajoissa ja kasvoissa.
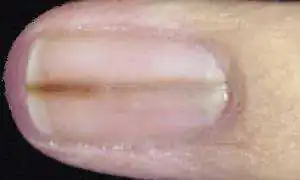
Melanooman aiheuttama kynsi
Lääkärit pitävät ruskeaa tai tummaa kynsilevyssä olevaa viivaa pahanlaatuisena melanoomana, varsinkin kun reunan epätasaisuus ja sen paksuuntuminen ovat havaittavissa.
Ihon melanoomaa voi esiintyä myös kasvoilla, koska se altistuu useimmiten auringonvalolle, joten kasvainten ilmaantumisen riski on suuri.
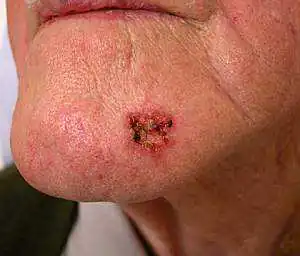
Kasvojen ihon melanooma
Kasvojen ja muiden kehon osien ihomelanooman diagnoosi suoritetaan useilla onkologin tutkimuksilla:
- tutkimus (kasvaimen ulkonäön arvioiminen, sen koon määrittäminen, lähimpien imusolmukkeiden palpointi;
- näytteenotto tai raapiminen kasvojen ongelma-alueelta erityisellä instrumentilla, materiaalin lähettäminen sytologian laboratorioon tutkittavaksi mikroskoopilla;
- biopsian ottaminen (osan tai koko kasvaimesta) mikroskooppista tutkimusta varten;
- Kasvaimen ja läheisten imusolmukkeiden ultraääni;
- Vatsaontelon ultraääni etäpesäkkeiden havaitsemiseksi sisäelimissä;
- Keuhkojen röntgenkuvaus keuhkojen etäpesäkkeiden olemassaolon tai puuttumisen määrittämiseksi.
Ihon melanooma: ennusteet
Ihomelanoomalla on myöhempää elämää koskevat ennusteet, jotka riippuvat suoraan sairauden vaiheesta sekä suoritetuista lääketieteellisistä toimenpiteistä (leikkaus, sädehoito, kemoterapia, immunologinen hoito). Sairaus on hyvin hoidettu, jos se havaitaan alkuvaiheessa (95 % potilaista selviää 5 vuotta, 88 % 10 vuotta) ja toisessa (79 % potilaista selviää 5 vuotta, 64 % 10 vuotta) vaiheessa.
Kasvain, joka on kasvanut syvälle (yli 4 millimetriä) tai saavuttanut imusolmukkeet, voi metastasoitua tai ilmaantua uudelleen terapeuttisten toimenpiteiden jälkeen. Hoito ei toimi, jos sairaus on kolmannessa tai neljännessä vaiheessa, koska se on levinnyt sisäelimiin. Kolmannessa vaiheessa 29-69% ihmisistä selviää 5 vuotta, vain 15% potilaista selviää 10 vuotta. Neljännessä vaiheessa viiden vuoden eloonjäämisaste on 7 prosentista 19 prosenttiin.
]Onnistuneen hoidon jälkeen (vaikka vuosia olisi kulunut) on syytä käydä säännöllisesti tutkimuksissa, jotta ei tapahdu uusiutumista. Kasvain voi uusiutua, jos se oli paksu.
Relapsin tapauksessa toipumisennuste voi olla suotuisa, jos hoito aloitetaan ajoissa.
Miten ihomelanoomaa ehkäistään?
Taudin ehkäisevät toimenpiteet ovat:
- suoralle auringonvalolle altistumisen rajoittaminen (erityisen tärkeää niille, joilla on vaalea iho);
- lopeta solariumissa käynti, jos sinulla on taipumus kehittää myyrät;
- ammatilliseen toimintaan liittyvien epidermaalivammojen ehkäisy;
- välttää raskasmetallisuolojen, arseenin ja muiden kemikaalien vaikutusta ihoon;
- huonojen tapojen puuttuminen;
- terveellinen ruokavalio.
On muistettava, että vain taudin alkuvaihe voidaan parantaa, joten jos oireita havaitaan, sinun on välittömästi hakeuduttava lääkärin hoitoon. Kasvaimen (myrän) poistaminen tai vahingoittaminen itse on kielletty, muuten etäpesäkkeitä syntyy!
ICD 10:n mukainen ihomelanoomakoodi
ICD 10:n (kansainvälinen sairauksien luokittelu) mukainen ihomelanoomalla on koodi C43. Se on jaettu 10 pahanlaatuiseen melanoomaan:
- huulet (C43,0);
- silmäluomen, silmäluomen commissure (C43.1);
- korva, ulkokorvakäytävä (C43.2);
- muut ja määrittelemättömät kasvojen osat (C43.3);
- kaula ja pään osa, jossa karvat kasvavat (C43.4);
- vartalo (C43,5);
- yläraajat, olkanivelen alue (C43.6);
- alaraajat, lonkkanivelalue (C43.7);
- muut orvaskeden osat (C43.8);
- huomioimaton (C43.9).



