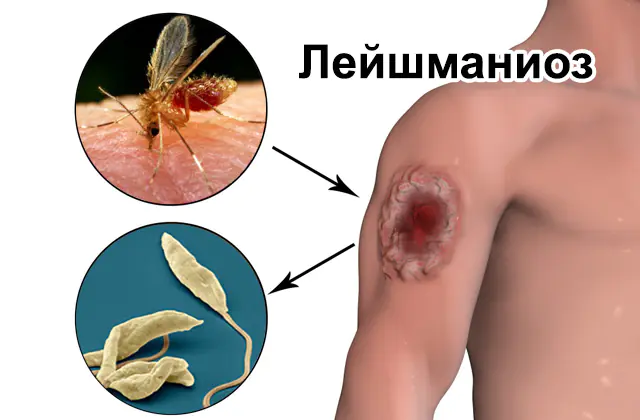
Typy, cesty infekce a příznaky viscerální a kožní leishmaniózy. Jak se nemoc diagnostikuje? Léčba různých typů leishmaniózy a prevence.
Obsah článku:- Popis a typy
- Důvody rozvoje
- Hlavní příznaky
- Jak léčit leishmaniózu
- Viscerální
- Kožní a mukokutánní
- Prevence
Leishmanióza je parazitární onemocnění, jehož původce přenášejí některé druhy hmyzu (komáři, písečné mouchy a další), a proto je častější v tropických a subtropických oblastech. Světová zdravotnická organizace (WHO) tuto nemoc klasifikuje jako opomíjenou nemoc. To znamená, že tato nemoc je jednou ze 17 nejčastěji se vyskytujících v chudých a rozvojových zemích. Navzdory modernímu vývoji není léčba leishmaniózy v těchto oblastech dostupná.
Každý rok trpí zanedbávanými nemocemi více než 1 miliarda lidí a více než 500 tisíc zemře. Na základě počtu obětí WHO porovnává „zapomenuté“ patologie s AIDS, malárií a dalšími. Jestliže v prvním případě trpí především obyvatelé chudých zemí, pak ve druhém si veřejnost problémy více uvědomuje. Mezitím lze problém parazitárního onemocnění vyřešit dostupnou léčbou a dostatečnou prevencí.
Popis a typy leishmaniózy
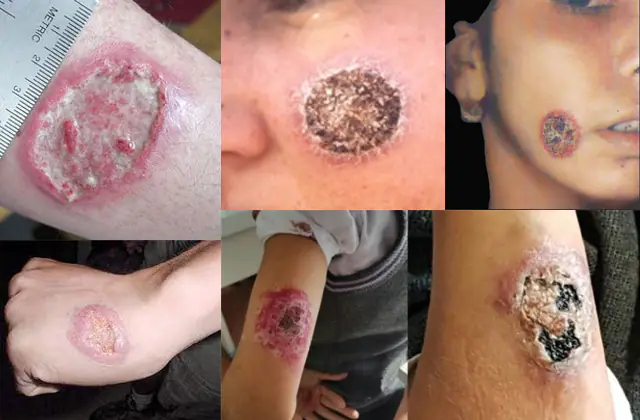
Fotografie ukazuje leishmaniózu na lidském těle
Parazitární onemocnění leishmanióza, jejíž původce patří do rodu protistů (eukaryotických organismů), se vyskytuje v 88 zemích. Nemoc se také nazývá černá nemoc, horečka dum-dum, kala-azar. Z celého seznamu zemí, kde je patologie běžná, patří 13 mezi nejchudší země světa.
První pokusy o studium původců nemoci provedl důstojník britské armády W.B. Leishman, který objevil oválná těla ve vzorcích sleziny osoby, která zemřela na infekci. Nositel Nobelovy ceny Ronald Ross, inspirovaný Leishmanovou prací, pojmenoval eukaryotické organismy, které objevil a které způsobují leishmaniózu u lidí, Leishmania.
Je třeba poznamenat, že onemocnění je způsobeno více než 20 typy zoonotických infekcí. Pro původce této skupiny nemocí jsou zvířata a lidé přirozeným prostředím.
Existují dvě morfologické formy Leishmania:
- Promastigoti. Nacházejí se u hmyzu, který přenáší leishmaniózu, mají vřetenovitý podlouhlý tvar a jsou pohyblivé díky dlouhému přednímu bičíku. Ve formě promastigotů mohou také zůstat nějakou dobu životaschopní na umělé živné půdě. Nemoc přenášejí komáři Phlebotomus a Lutzomyia. Pro ty první je jejich stanovištěm Severní a Jižní Amerika a pro ty druhé Afrika.
- Amastigoti. Forma charakteristická pro infikovaného obratlovce (včetně člověka). Tato patologie se vyskytuje u psů, hlodavců a méně často u koček a koní. V Austrálii bylo hlášeno několik případů infekce klokanem. Infekce se nachází uvnitř buňky a tvoří specifické „věnečky“ oválných nebo kulatých mikroorganismů s krátkým bičíkem. Taková těla jsou prakticky nehybná.
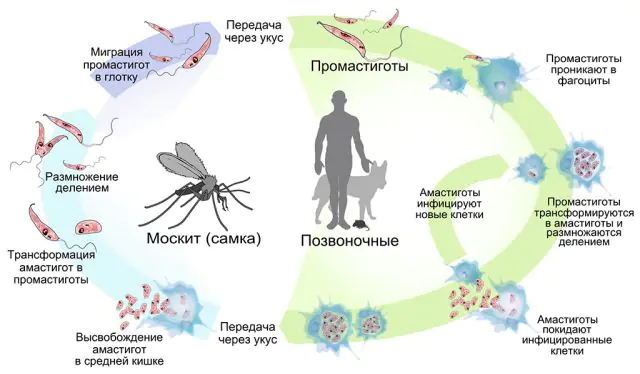
V souladu s tím zahrnuje životní cyklus parazita pobyt ve dvou hostitelích postupně: hmyzu a obratlovce. Komáři získají infekci z krve infikovaného savce při kousnutí. Jakmile se parazit dostane do těla samice komára (a krev konzumují pouze samičky hmyzu), sídlí v zadní části potravního kanálu, kde začíná aktivní reprodukci. Během 7-10 dnů se počet parazitických mikroorganismů uvnitř vektoru leishmaniózy tak zvětší, že se dostane do horní části trávicího traktu. Následně infikovaný hmyz, kousající oběť, nemůže spolknout krev po kousnutí kvůli zablokování traktu. Regurgitací „slin“ zpět do rány obratlovce přenáší komár promastigoty na nového hostitele. Při jednom kousnutí se do rány člověka nebo zvířete může dostat 100-1000 parazitů.
V těle obratlovců se na místo bodnutí hmyzem přesouvají neutrofily (podtyp leukocytů), jejichž úkolem je blokovat a trávit pevné cizí částice. Kožní leishmanióza a jiné formy onemocnění se nevyvíjejí uvnitř neutrofilů, protože patogen nemá příležitost se množit. Vlivem přirozených procesů v těle se však neutrofily rozpadají na jednotlivá tělíska, která jsou zachycována k dalšímu zpracování makrofágy. Parazit tedy vstupuje do makrofágů a obchází aktivní útoky imunitního systému. Již uvnitř makrofágů se promastigoti přeměňují na amastigoty. Tento proces trvá v průměru 4 dny. Ve formě amastigota se paraziti každých 24 hodin množí v těle nového hostitele.
Existuje více než 20 druhů parazitů z rodu Leishmania, ale je rozpoznáno pouze několik forem leishmaniózy. Dnes převládá klinická a epidemiologická klasifikace patologie, která rozděluje onemocnění na následující typy:
- Kožní leishmanióza. Zahrnuje jednu formu onemocnění - slizniční, nazývanou také mukokutánní. Ročně je zaznamenáno až 1 milion případů tohoto typu patologie. Hlavní počet nakažených připadá na 7 zemí, především na Blízkém východě a v Jižní Americe. Patologie je charakterizována výraznými kožními lézemi, stigmaty a kožními vředy. Slizniční forma se vyskytuje pouze v Novém světě a projevuje se kromě kůže poškozením sliznice.
- Viscerální leishmanióza. Je charakterizován záchvaty horečky, zvětšením vnitřních orgánů a prudkým úbytkem tělesné hmotnosti. Tento typ onemocnění je zaznamenán především v rovníkových oblastech. Každý rok je 90 tisíc lidí infikováno parazity tohoto druhu, ale WHO tvrdí, že statistiky jsou neúplné, pouze 25-45% pacientů hledá pomoc a v ostatních případech není patologie diagnostikována kvůli odmítnutí nebo neschopnosti vidět doktor.
Příčiny rozvoje leishmaniózy
Jak již bylo uvedeno, cesta infekce leishmaniózou je od infikovaného hmyzu k osobě. V tomto případě může jako nosič sloužit až 90 druhů hmyzu.
V závislosti na zdroji infekce se rozlišují následující typy leishmaniózy:
- Antropotické- hmyz se nakazí od nemocné osoby, tento typ patologie může být přenesen na zvíře, ale když je infikované zvíře kousnuto dalším komárem, hmyz není infikován;
- Zoonotické- hmyz se nakazí od jiných zvířat a poté přenese parazita na člověka.
Případy infekce parazity se staly častějšími kvůli změnám prostředí: výstavba zavlažovacích kanálů a přehrad vede ke změnám v přirozeném prostředí hmyzu.
Je třeba poznamenat, že případy infekce parazitární patologií výrazně vzrostly v důsledku změny klimatu. Zvýšení vlhkosti při současném zvýšení průměrné denní teploty tedy přispívá k rozšíření biotopu přenašečů parazitů a sucho a neúroda vedou k migraci různých skupin populace do oblastí endemických pro parazity.
Mezi nepřímé příčiny šíření nemoci patří také urbanizace. Leishmanióza u lidí se může objevit v důsledku invaze do nových zalesněných, dříve neobydlených oblastí. Ale navzdory různým způsobům infekce leishmaniózou se patologie aktivně neprojevuje u každého.
Přidružené rizikové faktory pro rozvoj leishmaniózy jsou:
- Nízká úroveň socioekonomických podmínek— otevřené kanalizace a skládky v blízkosti hustě obydlených oblastí vytvářejí vynikající živnou půdu pro hmyz a poskytují mu také „lidskou“ potravu;
- Kulturní charakteristiky v některých zaostalých zemích— spánek pod širým nebem usnadňuje hmyzu přístup do lidského těla a v důsledku toho i infekci parazitem;
- Nevyvážená výživa nízkopříjmových skupin obyvatelstva(hlavní riziková skupina náchylná k nemocem) - pravděpodobnost infekce je výrazně vyšší u lidí trpících nedostatkem bílkovin, železa a zinku ve stravě.
Hlavní příznaky leishmaniózy
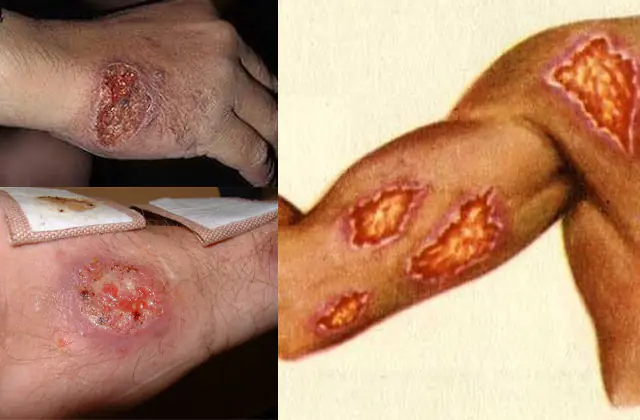
Příznaky leishmaniózy závisí na typu onemocnění, celkovém zdravotním stavu pacienta a včasnosti pomoci. Viscerální typ leishmaniózy tedy nemusí po dlouhou dobu vykazovat vnější známky. S oslabeným imunitním systémem se však příznaky vyvíjejí během několika týdnů. Během tohoto období může mít pacient několikrát horečku, žaludeční nevolnost a prudký pokles tělesné hmotnosti a v důsledku toho celkovou slabost. Podrobné vyšetření takových pacientů ukáže zvětšenou slezinu a játra, v některých případech se stanou nápadnými zvětšené lymfatické uzliny. Bez řádné léčby se vyvinou komplikace ve viscerální formě patologie - pokles krevních buněk, náchylnost k jiným infekcím a v pokročilém stavu - smrt.
V závislosti na lokalizaci patologie se viscerální infekce může projevit také jako vředy v otevřených oblastech nebo v celém těle. Při léčbě takové vředy přetrvávají až několik měsíců (u pacientů infikovaných kmeny parazitů z východní Afriky) nebo dokonce několik let (pokud k infekci došlo kmeny z Indie).
V době infekce kožní leishmaniózou se v místě bodnutí hmyzem objeví malý hrbolek. S množením parazitů v těle (proces trvá několik týdnů až několik měsíců) se zvyšuje počet hrbolků na kůži. Samotné těsnění se nakonec otevřou jako plačící vředy. Pokud se rána neinfikuje, což je s ohledem na nehygienické podmínky pro šíření nemoci nepravděpodobné, pokryje se strupem. Takové rány se hojí několik měsíců až několik let a zanechávají za sebou jizvy.
Příznaky slizniční leishmaniózy jsou stejné jako u kožního typu, jen vředy pokrývají kromě kůže i sliznice. První rány se objevují v nose nebo krku, což dokazuje ucpaný nos, krvácení a časem i deformace obličeje.
Důležité! U pacientů s AIDS jsou příznaky infekce parazity aktivnější a živější a komplikace se vyvíjejí mnohem rychleji. Včasná diagnostika a léčba patologie může zachránit život pacienta.Diagnostika leishmaniózy se provádí na základě obecného krevního testu, analýzy biomateriálů z vředu a také analýzy tkáně z lymfatických uzlin. Lékař bezpodmínečně shromažďuje anamnézu s ohledem na cesty pacienta za předchozí 2 roky. Je důležité pochopit, že diagnostická metodologie závisí na oblasti infekce.
Indikací viscerální patologie bude tedy zvýšená ESR v krvi, zvýšený obsah globulinů a anémie. Protilátky proti parazitům mohou být také detekovány v krvi. Protilátky přitom nebudou detekovány u pacientů s imunitní dysfunkcí, stejně jako u kožních lézí. V tomto případě bude pacientovi doporučeno provést mikroskopické vyšetření nátěru vředů, molekulární testy k hledání DNA patogenu a odběr a analýzu mozkomíšního moku.
Důležité! Pro stanovení přesné příčiny poruch pacient podstoupí diferenciální diagnostiku, pomocí komplexního vyšetření je vyloučena přítomnost syfilis, lupus a dalších patologií.Jak léčit leishmaniózu?
Při zjištění prvních příznaků leishmaniózy, pokud má pacient důvody k podezření na infekci takovým parazitem, je nutné naléhavě konzultovat infekčního lékaře. Léčba onemocnění závisí na formě patologie, geografickém umístění infekce a typu parazita. Pokud již začala deformace obličeje, bude po odstranění parazita doporučena rekonstrukční operace. Během rehabilitace je důležité, aby pacient sledoval pravidla výživy a osobní hygieny a udržoval imunitu na správné úrovni.
Léčba viscerální leishmaniózy
U viscerální formy onemocnění by léčba měla být okamžitá. Léky na leishmaniózu doporučuje výhradně lékař, přičemž se bere v úvahu místo infekce a stav imunitního systému osoby. Terapie tak v USA spočívá především v nitrožilním podávání specializovaných antimykotik, mezi které patří amfotericin B. U infekce v Jižní Americe nebo Africe lze doporučit injekce antimonu. Paraziti z Indie jsou ale odolní vůči antimonu, proto se léčí miltefosinem.
Tento typ terapie má vedlejší účinky, jako je nevolnost a zvracení. Léčba viscerální leishmaniózy se ukončí, pokud se funkce kardiovaskulárního systému zhorší. V tomto případě jsou léky na patologii viscerálního typu nahrazeny antibiotiky proti souběžným infekcím a pacientovi je doporučena transfuze krve.
Poznámka! Důležitou součástí terapie je zvýšená výživa, protože pacienti jsou často vyčerpáni parazity.Léčba kožní a mukokutánní leishmaniózy
Předepsaná terapie závisí na formě kožní leishmaniózy a také na stupni poškození těla pacienta. Malé kožní vředy se podrobují ošetření teplem nebo chladem, ošetřením Amoebicidem a injekcemi stiboglukonátu sodného přímo do rány (v USA se podobný postup neprovádí).
Pokud jsou postiženy velké plochy kůže nebo je diagnostikována slizniční forma onemocnění, pokud se vyvinuly komplikace leishmaniózy, léčba se provádí ve formě intravenózních injekcí miltefosinu, amfotericinu B a dalších antifungálních léků. Vzhledem k široké druhové gradaci patologie a také závislosti projevů onemocnění na stavu imunitního systému pacienta nebyla dosud vyvinuta jednotná metodika léčby onemocnění.
Pokud slizniční forma infekce již způsobila destruktivní komplikaci, pak lze po antiparazitární terapii provést rekonstrukční operaci obličeje. Jakékoli chirurgické manipulace lze provést nejdříve 1 rok po ukončení hlavní antiparazitární terapie, kdy je riziko relapsu onemocnění výrazně nižší. Předpokladem léčby je dodržování pravidel osobní hygieny pacientem.
Důležité! U pacientů s AIDS je riziko relapsu patologie mnohem vyšší. Takovým pacientům je předepsána dodatečná antiretrovirová terapie ke zlepšení fungování imunitního systému a snížení rizika recidivy onemocnění.Prevence leishmaniózy
Prevence leishmaniózy vyžaduje kombinovaný přístup, protože samotná nemoc má složitý distribuční systém zahrnující přenašeče, středního přenašeče a pacienta.

Na fotografii je ošetření plochy proti komárům
Hlavní opatření k prevenci šíření leishmaniózy jsou:
- boj s hmyzem, který je nositelem onemocnění - postřik speciálními prostředky proti komárům, používání speciálních sítí, individuální ochrana člověka v místech, kde je vysoká koncentrace hmyzu;
- kontrola nakažených zvířat – prevence v tomto případě závisí na geografické oblasti a typu zvířecího přenašeče;
- socializace a kulturní výměna, globální partnerství, která zahrnují budování dostupného bydlení a změnu kulturních zvyklostí různých národů, jako je nespání venku;
- dohled nad šířením patologie, včasná diagnostika a léčba, dostupnost léků pro terapii.
K účinnému boji proti leishmanióze WHO provádí řadu činností:
- poskytuje finanční dotace národním programům pro léčbu nemocí v chudých regionech;
- sleduje efektivitu realizovaných terapeutických programů;
- stimuluje rozvoj dostupné zdravotní péče v odlehlých koutech planety;
- podněcuje hledání nových způsobů léčby této nemoci, které jsou dostupné i v chudých zemích;
- provádí výkladové práce o významu včasných vyšetření a nutnosti léčby.
Leishmanióza je jednou z nebezpečných „zapomenutých“ nemocí. Navzdory uklidňujícímu termínu „zapomenuto“ je patologie každoročně detekována u více než 1 milionu obyvatel Země. Zpravidla trpí lidé z nejchudších zemí planety, ročně na tuto patologii zemře až 65 tisíc lidí. Dnes byly vyvinuty účinné metody pro léčbu většiny forem onemocnění, ale terapie není dostupná pro každého. Nedostatečná výživa, obtížné životní podmínky, nedostatečná hygiena a ochrana před hmyzem vyvolávají nové epidemie. Léčba a prevence leishmaniózy je jedním z důležitých úkolů svěřených WHO a národním zdravotnickým organizacím v zemích endemické zóny. Prevence patologie však také znamená osobní odpovědnost každého člověka: když jsou zjištěny první příznaky onemocnění, je bezpodmínečně nutné poradit se s lékařem a zahájit léčbu, aby se zabránilo dalšímu šíření parazitů. Cestovatelům důrazně doporučujeme, aby se před cestou do nebezpečných oblastí seznámili s možnými riziky a podstoupili nezbytná očkování.
Co je leishmanióza - podívejte se na video:



