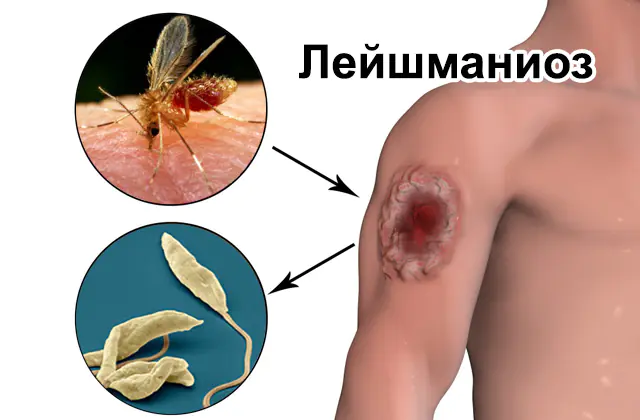
Τύποι, οδοί μόλυνσης και συμπτώματα σπλαχνικής και δερματικής λεϊσμανίασης. Πώς γίνεται η διάγνωση της νόσου; Αντιμετώπιση διαφόρων τύπων λεϊσμανίασης και πρόληψη.
Το περιεχόμενο του άρθρου:- Περιγραφή και τύποι
- Λόγοι ανάπτυξης
- Κύρια συμπτώματα
- Πώς να αντιμετωπίσετε τη λεϊσμανίαση
- Εντοσθιακός
- Δερματική και βλεννογονοδερματική
- Πρόληψη
Η λεϊσμανίαση είναι μια παρασιτική ασθένεια, ο αιτιολογικός παράγοντας της οποίας μεταδίδεται από ορισμένους τύπους εντόμων (κουνούπια, μύγες της αμμουδιάς και άλλα), και ως εκ τούτου είναι πιο συχνή σε τροπικές και υποτροπικές περιοχές. Ο Παγκόσμιος Οργανισμός Υγείας (ΠΟΥ) ταξινομεί την ασθένεια ως παραμελημένη ασθένεια. Αυτό σημαίνει ότι η νόσος είναι μία από τις 17 που εντοπίζονται συχνότερα σε φτωχές και αναπτυσσόμενες χώρες. Παρά τις σύγχρονες εξελίξεις, θεραπείες για τη λεϊσμανίαση δεν είναι διαθέσιμες σε τέτοιες περιοχές.
Κάθε χρόνο, περισσότεροι από 1 δισεκατομμύριο άνθρωποι υποφέρουν από παραμελημένες ασθένειες και περισσότεροι από 500 χιλιάδες πεθαίνουν. Με βάση τον αριθμό των θυμάτων, ο ΠΟΥ συγκρίνει «ξεχασμένες» παθολογίες με το AIDS, την ελονοσία και άλλες. Αν στην πρώτη περίπτωση υποφέρουν κυρίως οι κάτοικοι των φτωχών χωρών, τότε στη δεύτερη το κοινό είναι περισσότερο ενήμερο για τα προβλήματα. Εν τω μεταξύ, το πρόβλημα της παρασιτικής νόσου μπορεί να λυθεί με προσιτή θεραπεία και επαρκή πρόληψη.
Περιγραφή και τύποι λεϊσμανίασης
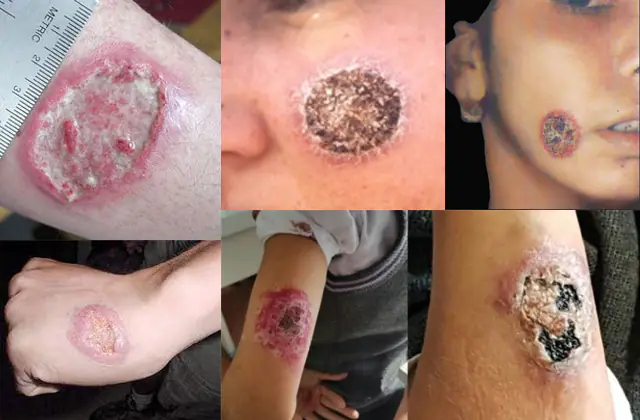
Η φωτογραφία δείχνει λεϊσμανίαση στο ανθρώπινο σώμα
Η παρασιτική νόσος λεϊσμανίαση, ο αιτιολογικός παράγοντας της οποίας ανήκει στο γένος των πρωτιστών (ευκαρυωτικοί οργανισμοί), απαντάται σε 88 χώρες. Η ασθένεια ονομάζεται επίσης μαύρη ασθένεια, πυρετός dum-dum, καλααζάρ. Από ολόκληρη τη λίστα των χωρών όπου η παθολογία είναι κοινή, οι 13 συγκαταλέγονται στις φτωχότερες χώρες στον κόσμο.
Οι πρώτες προσπάθειες μελέτης των αιτιολογικών παραγόντων της νόσου έγιναν από τον αξιωματικό του Βρετανικού Στρατού W.B. Leishman, ο οποίος ανακάλυψε οβάλ σώματα σε δείγματα σπλήνας ενός ατόμου που πέθανε από μόλυνση. Εμπνευσμένος από το έργο του Leishman, ο νομπελίστας Ronald Ross ονόμασε τους ευκαρυωτικούς οργανισμούς που ανακάλυψε και προκαλούν λεϊσμανίαση στον άνθρωπο, Leishmania.
Πρέπει να σημειωθεί ότι η ασθένεια προκαλείται από περισσότερα από 20 είδη ζωονοσογόνων λοιμώξεων. Για τους αιτιολογικούς παράγοντες αυτής της ομάδας ασθενειών, τα ζώα και οι άνθρωποι είναι το φυσικό περιβάλλον.
Υπάρχουν δύο μορφολογικές μορφές της Leishmania:
- Προμαστιγώτες. Εντοπίζονται σε έντομα που φέρουν λεϊσμανίαση, έχουν ατρακτόμορφο επίμηκες σχήμα και είναι κινητά λόγω του μακριού πρόσθιου μαστιγίου. Με τη μορφή προμαστιγωτών, μπορούν επίσης να παραμείνουν βιώσιμοι για κάποιο χρονικό διάστημα σε ένα τεχνητό θρεπτικό μέσο. Η ασθένεια μεταδίδεται από τα κουνούπια Phlebotomus και Lutzomyia. Για τους πρώτους, ο βιότοπός τους είναι η Βόρεια και Νότια Αμερική και για τους δεύτερους η Αφρική.
- Αμαστιγώτες. Μορφή χαρακτηριστική ενός μολυσμένου σπονδυλωτού ζώου (συμπεριλαμβανομένων των ανθρώπων). Αυτή η παθολογία εμφανίζεται σε σκύλους, τρωκτικά και σπανιότερα σε γάτες και άλογα. Αρκετές περιπτώσεις μόλυνσης από καγκουρό έχουν αναφερθεί στην Αυστραλία. Η μόλυνση εντοπίζεται μέσα στο κύτταρο, σχηματίζοντας συγκεκριμένες «γιρλάντες» ωοειδών ή στρογγυλών μικροοργανισμών με κοντό μαστίγιο. Τέτοια σώματα είναι πρακτικά ακίνητα.
Αντίστοιχα, ο κύκλος ζωής του παρασίτου περιλαμβάνει την παραμονή σε δύο ξενιστές διαδοχικά: ένα έντομο και ένα σπονδυλωτό. Τα κουνούπια αποκτούν τη μόλυνση από το αίμα ενός μολυσμένου θηλαστικού όταν δαγκώνουν. Μόλις μπει στο σώμα ενός θηλυκού κουνουπιού (και μόνο τα θηλυκά έντομα καταναλώνουν αίμα), το παράσιτο βασίζεται στο πίσω μέρος του τροφικού καναλιού, όπου ξεκινά την ενεργό αναπαραγωγή. Μέσα σε 7-10 ημέρες, ο αριθμός των παρασιτικών μικροοργανισμών μέσα στον φορέα της λεϊσμανίασης γίνεται τόσο μεγάλος που φτάνει στο ανώτερο πεπτικό σύστημα. Στη συνέχεια, το μολυσμένο έντομο, δαγκώνοντας το θύμα, δεν μπορεί να καταπιεί το αίμα μετά το δάγκωμα λόγω απόφραξης της οδού. Αναρροφώντας το «σάλιο» πίσω στο τραύμα του σπονδυλωτού, το κουνούπι μεταφέρει τους προμαστιγώτες σε έναν νέο ξενιστή. Σε ένα δάγκωμα, 100-1000 παράσιτα μπορούν να εισέλθουν στην πληγή ενός ανθρώπου ή ενός ζώου.
Στο σώμα των σπονδυλωτών, τα ουδετερόφιλα (υποτύπος λευκοκυττάρων) μετακινούνται στη θέση ενός τσιμπήματος εντόμου, του οποίου η αποστολή είναι να μπλοκάρει και να αφομοιώσει τα στερεά ξένα σωματίδια. Η δερματική λεϊσμανίαση και άλλες μορφές της νόσου δεν αναπτύσσονται μέσα στα ουδετερόφιλα, αφού το παθογόνο δεν έχει την ευκαιρία να πολλαπλασιαστεί. Ωστόσο, υπό την επίδραση φυσικών διεργασιών στο σώμα, τα ουδετερόφιλα αποσυντίθενται σε μεμονωμένα σώματα, τα οποία δεσμεύονται για περαιτέρω επεξεργασία από τα μακροφάγα. Έτσι, το παράσιτο εισέρχεται στα μακροφάγα, παρακάμπτοντας τις ενεργές επιθέσεις από το ανοσοποιητικό σύστημα. Ήδη μέσα στα μακροφάγα, οι προμαστιγώτες μεταμορφώνονται σε αμαστιγώτες. Αυτή η διαδικασία διαρκεί κατά μέσο όρο 4 ημέρες. Με τη μορφή ενός μαστιγώτη, τα παράσιτα πολλαπλασιάζονται κάθε 24 ώρες στο σώμα ενός νέου ξενιστή.
Υπάρχουν περισσότερα από 20 είδη παρασίτων από το γένος Leishmania, αλλά μόνο λίγες μορφές λεϊσμανίασης αναγνωρίζονται. Σήμερα, κυριαρχεί η κλινική και επιδημιολογική ταξινόμηση της παθολογίας, χωρίζοντας τη νόσο στους ακόλουθους τύπους:
- Δερματική λεϊσμανίαση. Περιλαμβάνει μια μορφή της νόσου - βλεννογόνο, που ονομάζεται επίσης βλεννογονοδερματική. Έως και 1 εκατομμύριο περιπτώσεις αυτού του τύπου παθολογίας καταγράφονται ετησίως. Ο κύριος αριθμός των μολυσμένων ατόμων πέφτει σε 7 χώρες, κυρίως στη Μέση Ανατολή και τη Νότια Αμερική. Η παθολογία χαρακτηρίζεται από έντονες δερματικές αλλοιώσεις, στίγματα και δερματικά έλκη. Η βλεννογόνος μορφή απαντάται μόνο στον Νέο Κόσμο και εκδηλώνεται, εκτός από το δέρμα, με βλάβη του βλεννογόνου.
- Εντοσθιακός λεϊσμανίαση. Χαρακτηρίζεται από κρίσεις πυρετού, μεγέθυνση εσωτερικών οργάνων και απότομη απώλεια σωματικού βάρους. Αυτός ο τύπος ασθένειας καταγράφεται κυρίως σε περιοχές του ισημερινού. Κάθε χρόνο, 90 χιλιάδες άνθρωποι μολύνονται από παράσιτα αυτού του είδους, αλλά ο ΠΟΥ ισχυρίζεται ότι τα στατιστικά στοιχεία είναι ελλιπή, μόνο το 25-45% των ασθενών αναζητούν βοήθεια και σε άλλες περιπτώσεις η παθολογία δεν διαγιγνώσκεται λόγω άρνησης ή αδυναμίας να δει γιατρός.
Αιτίες ανάπτυξης λεϊσμανίασης
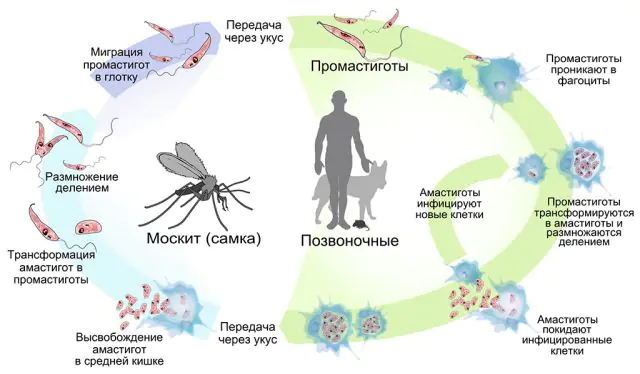
Όπως έχει ήδη σημειωθεί, η οδός μόλυνσης με λεϊσμανίαση είναι από ένα μολυσμένο έντομο σε ένα άτομο. Σε αυτή την περίπτωση, έως και 90 είδη εντόμων μπορούν να χρησιμεύσουν ως φορείς.
Ανάλογα με την πηγή μόλυνσης, διακρίνονται οι ακόλουθοι τύποι λεϊσμανίασης:
- Ανθρωπογενής- τα έντομα μολύνονται από ένα άρρωστο άτομο, αυτός ο τύπος παθολογίας μπορεί να μεταδοθεί σε ένα ζώο, αλλά όταν ένα μολυσμένο ζώο τσιμπηθεί από το επόμενο κουνούπι, το έντομο δεν έχει μολυνθεί.
- Ζωονοσογόνος- ένα έντομο μολύνεται από άλλα ζώα και στη συνέχεια μεταφέρει το παράσιτο στον άνθρωπο.
Τα κρούσματα μόλυνσης από παράσιτα έχουν γίνει πιο συχνά λόγω περιβαλλοντικών αλλαγών: η κατασκευή αρδευτικών καναλιών και φραγμάτων οδηγεί σε αλλαγές στο φυσικό περιβάλλον των εντόμων.
Σημειώνεται ότι τα κρούσματα μόλυνσης από παρασιτική παθολογία έχουν αυξηθεί σημαντικά λόγω της κλιματικής αλλαγής. Έτσι, η αύξηση της υγρασίας με την ταυτόχρονη αύξηση της μέσης ημερήσιας θερμοκρασίας συμβάλλει στην επέκταση του οικοτόπου των φορέων παρασίτων και η ξηρασία και οι αποτυχίες των καλλιεργειών οδηγούν στη μετανάστευση διαφόρων πληθυσμιακών ομάδων σε περιοχές ενδημικές για παράσιτα.
Έμμεσες αιτίες εξάπλωσης της νόσου περιλαμβάνουν επίσης την αστικοποίηση. Η λεϊσμανίαση στον άνθρωπο μπορεί να εμφανιστεί ως αποτέλεσμα εισβολής σε νέες δασώδεις, προηγουμένως ακατοίκητες περιοχές. Αλλά, παρά τους διάφορους τρόπους μόλυνσης με λεϊσμανίαση, η παθολογία δεν εκδηλώνεται ενεργά σε όλους.
Οι σχετικοί παράγοντες κινδύνου για την ανάπτυξη λεϊσμανίασης είναι:
- Χαμηλό επίπεδο κοινωνικοοικονομικών συνθηκών— οι ανοιχτοί υπονόμοι και οι χωματερές κοντά σε πυκνοκατοικημένες περιοχές δημιουργούν ένα εξαιρετικό έδαφος αναπαραγωγής για έντομα, παρέχοντάς τους επίσης «ανθρώπινη» τροφή.
- Πολιτιστικά χαρακτηριστικά σε ορισμένες υπανάπτυκτες χώρες— ο ύπνος στην ύπαιθρο διευκολύνει τα έντομα να αποκτήσουν πρόσβαση στο ανθρώπινο σώμα και, ως εκ τούτου, τη μόλυνση από το παράσιτο·
- Μη ισορροπημένη διατροφή των ομάδων χαμηλού εισοδήματος του πληθυσμού(η κύρια ομάδα κινδύνου που είναι ευαίσθητη σε ασθένειες) - η πιθανότητα μόλυνσης είναι σημαντικά υψηλότερη σε άτομα που υποφέρουν από έλλειψη πρωτεΐνης, σιδήρου και ψευδαργύρου στη διατροφή.
Κύρια συμπτώματα λεϊσμανίασης
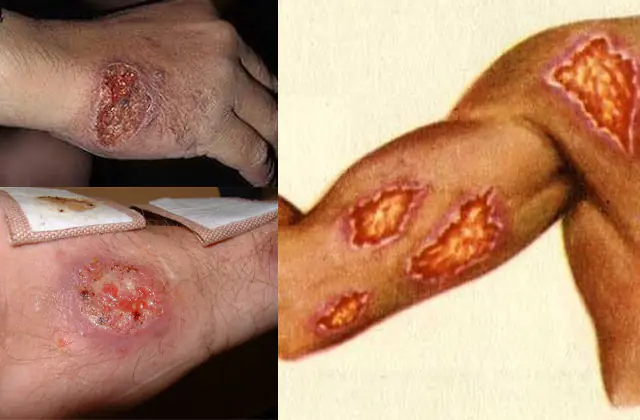
Τα σημάδια της λεϊσμανίασης εξαρτώνται από τον τύπο της νόσου, τη γενική υγεία του ασθενούς και την έγκαιρη παροχή βοήθειας. Έτσι, ο σπλαχνικός τύπος λεϊσμανίασης μπορεί να μην εμφανίζει εξωτερικά σημάδια για μεγάλο χρονικό διάστημα. Ωστόσο, με ένα εξασθενημένο ανοσοποιητικό σύστημα, τα συμπτώματα αναπτύσσονται σε αρκετές εβδομάδες. Κατά τη διάρκεια αυτής της περιόδου, ο ασθενής μπορεί να έχει πυρετό πολλές φορές, στομαχικές διαταραχές και απότομη μείωση του σωματικού βάρους και ως αποτέλεσμα, γενική αδυναμία. Μια λεπτομερής εξέταση τέτοιων ασθενών θα δείξει μεγέθυνση σπλήνας και συκωτιού, και σε ορισμένες περιπτώσεις γίνονται αισθητές μεγεθυντικοί λεμφαδένες. Χωρίς κατάλληλη θεραπεία, αναπτύσσονται επιπλοκές στη σπλαχνική μορφή της παθολογίας - μείωση των κυττάρων του αίματος, ευαισθησία σε άλλες λοιμώξεις και σε προχωρημένη κατάσταση - θάνατος.
Ανάλογα με τη θέση της παθολογίας, η σπλαχνική λοίμωξη μπορεί επίσης να εκδηλωθεί ως έλκη σε ανοιχτές περιοχές ή σε όλο το σώμα. Όταν αντιμετωπιστούν, τέτοια έλκη παραμένουν έως και αρκετούς μήνες (για όσους έχουν μολυνθεί με στελέχη παρασίτων από την Ανατολική Αφρική) ή ακόμη και αρκετά χρόνια (αν η μόλυνση εμφανίστηκε με στελέχη από την Ινδία).
Τη στιγμή της μόλυνσης με δερματική λεϊσμανίαση, εμφανίζεται ένα μικρό εξόγκωμα στο σημείο του τσιμπήματος του εντόμου. Καθώς τα παράσιτα πολλαπλασιάζονται στο σώμα (η διαδικασία διαρκεί από αρκετές εβδομάδες έως αρκετούς μήνες), ο αριθμός των εξογκωμάτων στο δέρμα αυξάνεται. Οι ίδιες οι φώκιες τελικά ανοίγουν ως έλκη που κλαίνε. Εάν η πληγή δεν μολυνθεί, κάτι που, δεδομένων των ανθυγιεινών συνθηκών εξάπλωσης της νόσου, είναι απίθανο, θα καλυφθεί με ψώρα. Τέτοιες πληγές χρειάζονται αρκετούς μήνες έως αρκετά χρόνια για να επουλωθούν, αφήνοντας πίσω τους σημάδια.
Τα σημάδια της λεϊσμανίασης του βλεννογόνου είναι τα ίδια με αυτά του δερματικού τύπου, μόνο τα έλκη καλύπτουν εκτός από το δέρμα και τους βλεννογόνους. Οι πρώτες πληγές εμφανίζονται στη μύτη ή στο λαιμό, όπως αποδεικνύεται από τη ρινική συμφόρηση, την αιμορραγία και, με την πάροδο του χρόνου, την παραμόρφωση του προσώπου.
Σπουδαίος! Σε ασθενείς με AIDS, τα συμπτώματα της μόλυνσης από παράσιτα είναι πιο ενεργά και ζωντανά και οι επιπλοκές αναπτύσσονται πολύ πιο γρήγορα. Η έγκαιρη διάγνωση και θεραπεία της παθολογίας μπορεί να σώσει τη ζωή του ασθενούς.Η διάγνωση της λεϊσμανίασης πραγματοποιείται με βάση μια γενική εξέταση αίματος, ανάλυση βιοϋλικών από το έλκος, καθώς και ανάλυση ιστού από τους λεμφαδένες. Χωρίς αποτυχία, ο γιατρός συλλέγει ένα ιστορικό, λαμβάνοντας υπόψη τα ταξίδια του ασθενούς τα προηγούμενα 2 χρόνια. Είναι σημαντικό να κατανοήσουμε ότι η διαγνωστική μεθοδολογία εξαρτάται από την περιοχή της μόλυνσης.
Έτσι, ένδειξη σπλαχνικής παθολογίας θα είναι η αυξημένη ESR στο αίμα, η αυξημένη περιεκτικότητα σε σφαιρίνες και η αναιμία. Αντισώματα κατά των παρασίτων μπορεί επίσης να ανιχνευθούν στο αίμα. Ταυτόχρονα, δεν θα ανιχνευθούν αντισώματα σε ασθενείς με ανοσολογική δυσλειτουργία, καθώς και σε δερματικές βλάβες. Σε αυτή την περίπτωση, θα συστηθεί στον ασθενή η διεξαγωγή μικροσκοπικής εξέτασης επίχρισμα ελκών, μοριακές εξετάσεις για την αναζήτηση DNA του παθογόνου και συλλογή και ανάλυση του εγκεφαλονωτιαίου υγρού.
Σπουδαίος! Για να διαπιστωθεί η ακριβής αιτία των διαταραχών, ο ασθενής υποβάλλεται σε διαφορική διάγνωση· με τη βοήθεια μιας ολοκληρωμένης εξέτασης, αποκλείεται η παρουσία σύφιλης, λύκου και άλλων παθολογιών.Πώς αντιμετωπίζεται η λεϊσμανίαση;
Όταν εντοπιστούν τα πρώτα συμπτώματα λεϊσμανίασης, εάν ο ασθενής έχει λόγους να υποψιάζεται μόλυνση με ένα τέτοιο παράσιτο, είναι απαραίτητο να συμβουλευτεί επειγόντως έναν λοιμωξιολόγο. Η θεραπεία της νόσου εξαρτάται από τη μορφή της παθολογίας, τη γεωγραφική θέση της μόλυνσης και τον τύπο του παρασίτου. Εάν η παραμόρφωση του προσώπου έχει ήδη ξεκινήσει, θα συνιστάται επανορθωτική χειρουργική επέμβαση μετά την εξάλειψη του παρασίτου. Κατά τη διάρκεια της αποκατάστασης, είναι σημαντικό για τον ασθενή να παρακολουθεί τους κανόνες διατροφής και προσωπικής υγιεινής και να διατηρεί την ανοσία στο σωστό επίπεδο.
Θεραπεία της σπλαχνικής λεϊσμανίασης
Στη σπλαχνική μορφή της νόσου, η θεραπεία πρέπει να είναι άμεση. Τα φάρμακα για τη λεϊσμανίαση συνιστώνται αποκλειστικά από γιατρό, λαμβάνοντας υπόψη τη θέση της μόλυνσης, καθώς και την κατάσταση του ανοσοποιητικού συστήματος του ατόμου. Έτσι, στις ΗΠΑ, η θεραπεία συνίσταται κυρίως σε ενδοφλέβια χορήγηση εξειδικευμένων αντιμυκητιασικών φαρμάκων, στα οποία περιλαμβάνεται η αμφοτερικίνη Β. Για μόλυνση στη Νότια Αμερική ή την Αφρική, μπορεί να συνιστώνται ενέσεις αντιμονίου. Αλλά τα παράσιτα από την Ινδία είναι ανθεκτικά στο αντιμόνιο, επομένως αντιμετωπίζονται με μιλτεφοσίνη.
Αυτός ο τύπος θεραπείας έχει παρενέργειες όπως ναυτία και έμετο. Η θεραπεία της σπλαχνικής λεϊσμανίασης διακόπτεται εάν επιδεινωθεί η λειτουργία του καρδιαγγειακού συστήματος. Σε αυτή την περίπτωση, τα φάρμακα για την παθολογία του σπλαχνικού τύπου αντικαθίστανται με αντιβιοτικά κατά των συνοδών λοιμώξεων και συνιστάται στον ασθενή να λάβει μετάγγιση αίματος.
Σημείωση! Ένα σημαντικό συστατικό της θεραπείας είναι η ενισχυμένη διατροφή, καθώς οι ασθενείς συχνά εξαντλούνται από παράσιτα.Θεραπεία δερματικής και βλεννογονοδερματικής λεϊσμανίασης
Η συνταγογραφούμενη θεραπεία εξαρτάται από τη μορφή της δερματικής λεϊσμανίασης, καθώς και από το βαθμό βλάβης στο σώμα του ασθενούς. Τα μικρά δερματικά έλκη υποβάλλονται σε θεραπεία με θερμότητα ή κρύο, θεραπεία με αμοιβοβιοκτόνο και ενέσεις στιβογλυκονικού νατρίου απευθείας στο τραύμα (παρόμοια διαδικασία δεν εκτελείται στις ΗΠΑ).
Εάν επηρεαστούν μεγάλες περιοχές του δέρματος ή διαγνωστεί η βλεννογόνος μορφή της νόσου, εάν έχουν αναπτυχθεί επιπλοκές λεϊσμανίασης, η θεραπεία πραγματοποιείται με τη μορφή ενδοφλέβιας ένεσης Miltefosine, Amphotericin B και άλλων αντιμυκητιασικών φαρμάκων. Μια ενοποιημένη μεθοδολογία για τη θεραπεία της νόσου δεν έχει αναπτυχθεί μέχρι σήμερα λόγω της ευρείας διαβάθμισης των ειδών της παθολογίας, καθώς και της εξάρτησης των εκδηλώσεων της νόσου από την κατάσταση του ανοσοποιητικού συστήματος του ασθενούς.
Εάν η βλεννογονική μορφή μόλυνσης έχει ήδη προκαλέσει μια καταστροφική επιπλοκή, τότε μπορεί να γίνει επανορθωτική χειρουργική επέμβαση προσώπου μετά από αντιπαρασιτική θεραπεία. Τυχόν χειρουργικοί χειρισμοί μπορούν να πραγματοποιηθούν όχι νωρίτερα από 1 χρόνο μετά το τέλος της κύριας αντιπαρασιτικής θεραπείας, όταν ο κίνδυνος υποτροπής της νόσου είναι σημαντικά χαμηλότερος. Απαραίτητη προϋπόθεση για τη θεραπεία είναι η συμμόρφωση του ασθενούς με τους κανόνες προσωπικής υγιεινής.
Σπουδαίος! Σε ασθενείς με AIDS, ο κίνδυνος υποτροπής της παθολογίας είναι πολύ μεγαλύτερος. Σε τέτοιους ασθενείς συνταγογραφείται πρόσθετη αντιρετροϊκή θεραπεία για τη βελτίωση της λειτουργίας του ανοσοποιητικού συστήματος και τη μείωση του κινδύνου υποτροπής της νόσου.Πρόληψη της λεϊσμανίασης
Η πρόληψη της λεϊσμανίασης απαιτεί μια συνδυαστική προσέγγιση, καθώς η ίδια η ασθένεια έχει ένα πολύπλοκο σύστημα διανομής, που περιλαμβάνει έναν φορέα, έναν ενδιάμεσο φορέα και έναν ασθενή.

Στη φωτογραφία φαίνεται η θεραπεία της περιοχής κατά των κουνουπιών
Τα κύρια μέτρα για την πρόληψη της εξάπλωσης της λεϊσμανίασης είναι:
- καταπολέμηση εντόμων που μεταφέρουν την ασθένεια - ψεκασμός ειδικών συνθέσεων κατά των κουνουπιών, με χρήση ειδικών διχτυών, ατομική ανθρώπινη προστασία σε μέρη όπου υπάρχει υψηλή συγκέντρωση εντόμων.
- έλεγχος των μολυσμένων ζώων - η πρόληψη σε αυτή την περίπτωση εξαρτάται από τη γεωγραφική περιοχή και τον τύπο του φορέα του ζώου.
- κοινωνικοποίηση και πολιτιστικές ανταλλαγές, παγκόσμιες συνεργασίες που περιλαμβάνουν την οικοδόμηση οικονομικά προσιτών κατοικιών και την αλλαγή των πολιτιστικών συνηθειών διαφορετικών εθνών, όπως το να μην κοιμούνται σε εξωτερικούς χώρους·
- παρακολούθηση της εξάπλωσης της παθολογίας, έγκαιρη διάγνωση και θεραπεία, διαθεσιμότητα φαρμάκων για θεραπεία.
Για την αποτελεσματική καταπολέμηση της λεϊσμανίασης, ο ΠΟΥ πραγματοποιεί μια σειρά από δραστηριότητες:
- παρέχει οικονομικές επιδοτήσεις σε εθνικά προγράμματα για τη θεραπεία ασθενειών σε φτωχές περιοχές·
- παρακολουθεί την αποτελεσματικότητα των εφαρμοζόμενων θεραπευτικών προγραμμάτων·
- διεγείρει την ανάπτυξη προσιτής υγειονομικής περίθαλψης σε απομακρυσμένες γωνιές του πλανήτη.
- διεγείρει την αναζήτηση νέων θεραπειών για τη νόσο που είναι διαθέσιμες ακόμη και σε φτωχές χώρες·
- πραγματοποιεί επεξηγηματική εργασία για τη σημασία των έγκαιρων εξετάσεων και την ανάγκη θεραπείας.
Η λεϊσμανίαση είναι μια από τις επικίνδυνες «ξεχασμένες» ασθένειες. Παρά τον καθησυχαστικό όρο «ξεχασμένο», η παθολογία ανιχνεύεται ετησίως σε περισσότερους από 1 εκατομμύριο κατοίκους της Γης. Κατά κανόνα, άνθρωποι από τις φτωχότερες χώρες του πλανήτη υποφέρουν· έως και 65 χιλιάδες άνθρωποι πεθαίνουν ετησίως από αυτή την παθολογία. Σήμερα, έχουν αναπτυχθεί αποτελεσματικές μέθοδοι για τη θεραπεία των περισσότερων μορφών της νόσου, αλλά η θεραπεία δεν είναι διαθέσιμη σε όλους. Η ανεπαρκής διατροφή, οι δύσκολες συνθήκες διαβίωσης, η έλλειψη κανονικής υγιεινής και η προστασία από τα έντομα προκαλούν νέες επιδημίες. Η θεραπεία και η πρόληψη της λεϊσμανίασης είναι ένα από τα σημαντικά καθήκοντα που ανατίθενται στον ΠΟΥ και σε εθνικούς οργανισμούς υγείας στις χώρες της ενδημικής ζώνης. Ωστόσο, η πρόληψη της παθολογίας συνεπάγεται και την προσωπική ευθύνη κάθε ατόμου: όταν εντοπιστούν τα πρώτα σημάδια της νόσου, είναι επιτακτική ανάγκη να συμβουλευτείτε έναν γιατρό και να ξεκινήσετε τη θεραπεία για να αποφευχθεί η περαιτέρω εξάπλωση των παρασίτων. Συνιστάται στους ταξιδιώτες να εξοικειωθούν με τους πιθανούς κινδύνους και να κάνουν τους απαραίτητους εμβολιασμούς πριν ταξιδέψουν σε επικίνδυνες περιοχές.
Τι είναι η λεϊσμανίαση - δείτε το βίντεο:



