Viskeraalisen ja ihon leishmaniaasin tyypit, tartuntareitit ja oireet. Miten sairaus diagnosoidaan? Erilaisten leishmaniaasityyppien hoito ja ehkäisy.
Artikkelin sisältö:- Kuvaus ja tyypit
- Syitä kehitykseen
- Pääoireet
- Miten leishmaniaasia hoidetaan
- Viskeraalinen
- Ihon ja limakalvojen
- Ennaltaehkäisy
Leishmaniaasi on loistauti, jonka aiheuttajaa välittävät tietyntyyppiset hyönteiset (hyttyset, hiekkakärpäset ja muut), ja siksi se on yleisempi trooppisilla ja subtrooppisilla alueilla. Maailman terveysjärjestö (WHO) luokittelee taudin laiminlyötyksi sairaudeksi. Tämä tarkoittaa, että tauti on yksi 17:stä yleisimmästä köyhissä ja kehitysmaissa. Nykyaikaisesta kehityksestä huolimatta leishmaniaasin hoitoja ei ole saatavilla tällaisilla alueilla.
Joka vuosi yli miljardi ihmistä kärsii laiminlyönneistä sairauksista ja yli 500 tuhatta kuolee. Uhrien lukumäärän perusteella WHO vertaa "unohdettuja" patologioita AIDSiin, malariaan ja muihin. Jos ensimmäisessä tapauksessa kärsivät pääasiassa köyhien maiden asukkaat, niin toisessa tapauksessa yleisö on enemmän tietoinen ongelmista. Samaan aikaan loistaudin ongelma voidaan ratkaista saatavilla olevalla hoidolla ja riittävällä ennaltaehkäisyllä.
Leishmaniaasin kuvaus ja tyypit
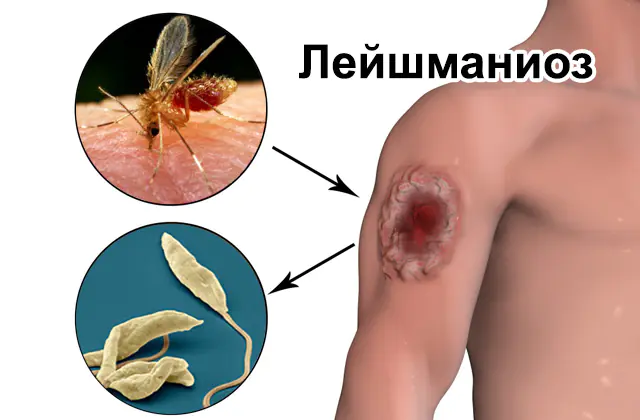
Kuvassa leishmaniaasi ihmiskehossa
Loistautia leishmaniaasi, jonka aiheuttaja kuuluu protistien (eukaryoottisten organismien) sukuun, tavataan 88 maassa. Tautia kutsutaan myös mustataudiksi, dum-dum-kuumeeksi, kala-azariksi. Koko luettelosta maista, joissa patologia on yleinen, 13 kuuluu maailman köyhimpiin maihin.
Ensimmäiset yritykset tutkia taudin aiheuttajia suoritti Britannian armeijan upseeri W.B. Leishman, joka löysi soikeat ruumiit infektioon kuolleen henkilön pernanäytteistä. Leishmanin työn innoittamana Nobel-palkittu Ronald Ross nimesi löytämänsä eukaryoottiset organismit, jotka aiheuttavat leishmaniaasin ihmisillä, Leishmaniaksi.
On huomattava, että taudin aiheuttaa yli 20 eri zoonoosityyppiä. Tämän tautiryhmän taudinaiheuttajille eläimet ja ihmiset ovat luonnollinen ympäristö.
Leishmanialla on kaksi morfologista muotoa:
- Promastigootit. Ne sijaitsevat hyönteisissä, jotka kantavat leishmanioosia, ovat muodoltaan fuusimuotoisia ja ovat liikkuvia pitkän etusiiman vuoksi. Promastigoottien muodossa ne voivat myös pysyä elinkelpoisina jonkin aikaa keinotekoisella ravintoalustalla. Taudin leviävät Phlebotomus- ja Lutzomyia-hyttyset. Ensin mainitun elinympäristö on Pohjois- ja Etelä-Amerikka ja jälkimmäisen Afrikka.
- Amastigootit. Tartunnan saaneelle selkärankaiselle (mukaan lukien ihmiset) tyypillinen muoto. Tätä patologiaa esiintyy koirilla, jyrsijöillä ja harvemmin kissoilla ja hevosilla. Australiassa on raportoitu useita kengurutartuntatapauksia. Infektio sijaitsee solun sisällä muodostaen erityisiä "seppeleitä" soikeista tai pyöreistä mikro-organismeista, joissa on lyhyt siima. Tällaiset ruumiit ovat käytännössä liikkumattomia.
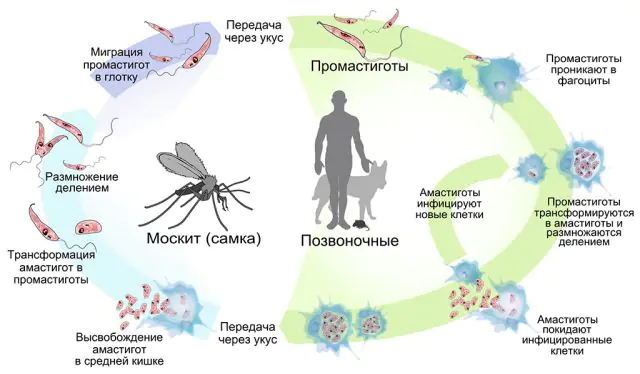
Vastaavasti loisen elinkaareen kuuluu asuminen kahdessa isännässä peräkkäin: hyönteisessä ja selkärankaisessa. Hyttyset saavat tartunnan tartunnan saaneen nisäkkään verestä pureessaan. Kun loinen on päässyt naarashyttysen kehoon (ja vain naarashyönteiset kuluttavat verta), loinen sijaitsee ravintokanavan takaosassa, missä se alkaa aktiivisesti lisääntyä. 7-10 päivässä loismikro-organismien määrä leishmaniaasivektorin sisällä kasvaa niin suureksi, että se saavuttaa ylemmän ruoansulatuskanavan. Myöhemmin tartunnan saanut hyönteinen, joka puree uhria, ei voi niellä verta pureman jälkeen kanavan tukkeutumisen vuoksi. Rukoilemalla "sylkeä" takaisin selkärankaisen haavaan, hyttynen siirtää promastigootit uudelle isännälle. Yhdellä puremalla 100-1000 loista voi päästä ihmisen tai eläimen haavaan.
Selkärankaisen kehossa neutrofiilit (leukosyyttien alatyyppi) siirtyvät hyönteisen pureman paikkaan, jonka tehtävänä on estää ja sulattaa kiinteitä vieraita hiukkasia. Ihon leishmaniaasi ja muut taudin muodot eivät kehity neutrofiilien sisällä, koska taudinaiheuttajalla ei ole mahdollisuutta lisääntyä. Kuitenkin kehon luonnollisten prosessien vaikutuksesta neutrofiilit hajoavat yksittäisiksi kappaleiksi, jotka vangitaan makrofagien jatkokäsittelyä varten. Siten loinen pääsee makrofagiin ohittaen immuunijärjestelmän aktiiviset hyökkäykset. Jo makrofagien sisällä promastigootit muuttuvat amastigooteiksi. Tämä prosessi kestää keskimäärin 4 päivää. Amastigootin muodossa loiset lisääntyvät 24 tunnin välein uuden isännän kehossa.
Leishmania-suvun loislajeja on yli 20, mutta vain muutamia leishmaniaasin muotoja tunnetaan. Nykyään patologian kliininen ja epidemiologinen luokittelu on vallitseva, jakamalla taudin seuraaviin tyyppeihin:
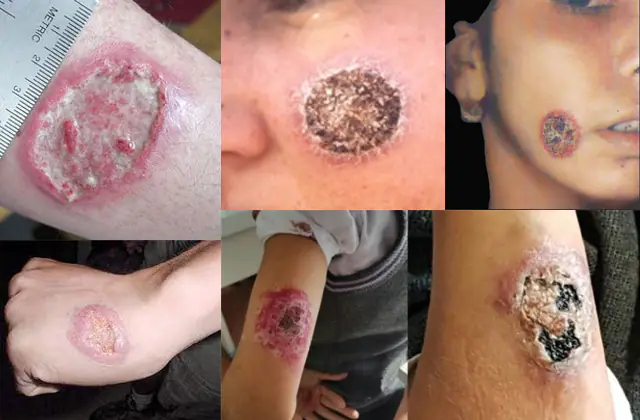
- Ihon leishmaniaasi. Sisältää yhden sairauden muodon - limakalvon, jota kutsutaan myös mukokutaaniseksi. Jopa 1 miljoona tämäntyyppistä patologiaa rekisteröidään vuosittain. Suurin osa tartunnan saaneista on 7 maassa, pääasiassa Lähi-idässä ja Etelä-Amerikassa. Patologialle on tunnusomaista voimakkaat ihovauriot, stigmat ja ihohaavat. Limamainen muoto esiintyy vain Uudessa maailmassa ja ilmenee ihon lisäksi limakalvovauriona.
- Viskeraalinen leishmaniaasi. Sille on ominaista kuumekohtaukset, sisäelinten laajentuminen ja voimakas painon lasku. Tämän tyyppistä tautia havaitaan pääasiassa päiväntasaajan alueilla. Joka vuosi 90 tuhatta ihmistä saa tämän lajin loisten tartunnan, mutta WHO väittää, että tilastot ovat epätäydellisiä, vain 25-45% potilaista hakee apua, ja muissa tapauksissa patologiaa ei diagnosoida, koska se kieltäytyy tai ei pysty näkemään lääkäri.
Leishmaniaasin kehittymisen syyt
Kuten jo todettiin, leishmaniaasin tartuntareitti on tartunnan saaneesta hyönteisestä henkilöön. Tässä tapauksessa jopa 90 hyönteislajia voi toimia kantajina.
Tartunnan lähteestä riippuen erotetaan seuraavat leishmaniaasityypit:
- Antropoottinen- hyönteiset saavat tartunnan sairaalta henkilöltä, tämäntyyppinen patologia voi siirtyä eläimeen, mutta kun seuraava hyttynen puree tartunnan saaneen eläimen, hyönteinen ei tartu;
- Zoonoottinen- hyönteinen saa tartunnan muista eläimistä ja siirtää sitten loisen ihmisiin.
Loistartuntatapaukset ovat yleistyneet ympäristön muutosten seurauksena: kastelukanavien ja patojen rakentaminen johtaa muutoksiin hyönteisten luonnollisessa elinympäristössä.
On huomattava, että loispatologian aiheuttamat infektiot ovat lisääntyneet merkittävästi ilmastonmuutoksen vuoksi. Näin ollen kosteuden lisääntyminen samanaikaisesti keskilämpötilan nousun kanssa edistää loisten kantajien elinympäristön laajentumista, ja kuivuus ja sadon epäonnistuminen johtavat eri väestöryhmien muuttamiseen loisille endeemisille alueille.
Taudin leviämisen välillisiä syitä ovat myös kaupungistuminen. Ihmisillä leishmaniaasi voi ilmaantua uusien metsäisten, aiemmin asumattomien alueiden tunkeutumisen seurauksena. Mutta huolimatta erilaisista leishmaniaasitartunnan tavoista, patologia ei ilmene aktiivisesti kaikilla.
Leishmaniaasin kehittymiseen liittyviä riskitekijöitä ovat:
- Sosioekonomisten olosuhteiden alhainen taso— avoimet viemärit ja kaatopaikat lähellä tiheästi asuttuja alueita luovat erinomaisen kasvualustan hyönteisille ja tarjoavat heille myös "ihmisruokaa".
- Kulttuuriset ominaispiirteet joissakin alikehittyneissä maissa— ulkoilmassa nukkuminen helpottaa hyönteisten pääsyä ihmiskehoon ja sen seurauksena loisen aiheuttamaa tartuntaa;
- Pienituloisten väestöryhmien epätasapainoinen ravitsemus(pääasiallinen sairauksille altis riskiryhmä) - tartunnan todennäköisyys on huomattavasti suurempi ihmisillä, jotka kärsivät proteiinin, raudan ja sinkin puutteesta ruokavaliossa.
Leishmaniaasin tärkeimmät oireet
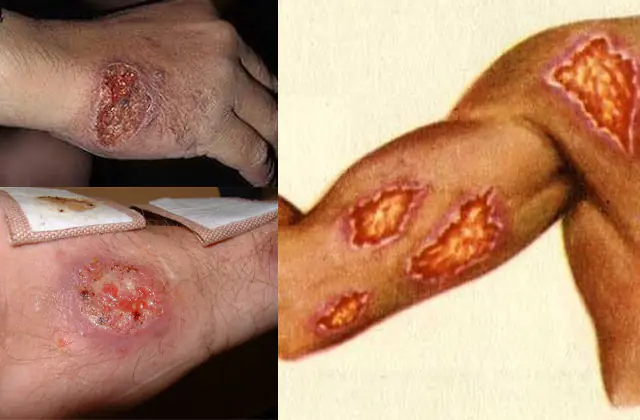
Leishmaniaasin merkit riippuvat sairauden tyypistä, potilaan yleisestä terveydentilasta ja avun oikea-aikaisuudesta. Siten viskeraalinen leishmaniaasi ei välttämättä osoita ulkoisia merkkejä pitkään aikaan. Kuitenkin, jos immuunijärjestelmä on heikentynyt, oireet kehittyvät useiden viikkojen kuluessa. Tänä aikana potilaalla voi olla useita kertoja kuumetta, vatsavaivoja ja painon jyrkkää laskua ja seurauksena yleistä heikkoutta. Tällaisten potilaiden yksityiskohtainen tutkimus osoittaa laajentuneen pernan ja maksan, ja joissakin tapauksissa suurentuneet imusolmukkeet tulevat havaittaviksi. Ilman asianmukaista hoitoa komplikaatiot kehittyvät patologian viskeraalisessa muodossa - verisolujen väheneminen, alttius muille infektioille ja pitkälle edenneessä tilassa - kuolema.
Patologian sijainnista riippuen viskeraalinen infektio voi ilmetä myös haavaumina avoimilla alueilla tai koko kehossa. Hoidettaessa tällaiset haavaumat säilyvät useiden kuukausien ajan (Itä-Afrikasta peräisin olevien loisten tartunnan saaneilla) tai jopa useita vuosia (jos infektio tapahtui Intiasta peräisin olevilla kantoilla).
Ihon leishmaniaasitartunnan aikana hyönteisen pureman kohdalle ilmestyy pieni kuhmu. Kun loiset lisääntyvät kehossa (prosessi kestää useista viikoista useisiin kuukausiin), ihon kuoppien määrä lisääntyy. Itse sinetit avautuvat lopulta itkuhaavoina. Jos haava ei tule tartunnan, mikä taudin leviämisen epähygieenisten olosuhteiden vuoksi on epätodennäköistä, se peittyy rupilla. Tällaiset haavat paranevat useista kuukausista useisiin vuosiin jättäen jälkeensä arpia.
Limakalvoleishmaniaasin oireet ovat samat kuin ihotyypin, vain haavaumat peittävät ihon lisäksi myös limakalvot. Ensimmäiset haavat ilmaantuvat nenään tai kurkkuun, mistä ovat osoituksena nenän tukkoisuus, verenvuoto ja ajan myötä kasvojen muodonmuutos.
Tärkeä! AIDS-potilailla loisinfektion oireet ovat aktiivisempia ja kirkkaampia, ja komplikaatiot kehittyvät paljon nopeammin. Patologian varhainen diagnoosi ja hoito voivat pelastaa potilaan hengen.Leishmaniaasin diagnoosi tehdään yleisen verikokeen, haavan biomateriaalien analyysin sekä imusolmukkeiden kudosanalyysin perusteella. Epäonnistumatta lääkäri kerää anamneesin ottaen huomioon potilaan matkat viimeisen 2 vuoden ajalta. On tärkeää ymmärtää, että diagnostinen menetelmä riippuu infektioalueesta.
Siten osoitus sisäelinten patologiasta on lisääntynyt ESR veressä, lisääntynyt globuliinipitoisuus ja anemia. Verestä voidaan havaita myös vasta-aineita loisille. Samanaikaisesti vasta-aineita ei havaita potilailla, joilla on immuunihäiriöitä, eikä ihovaurioista. Tässä tapauksessa potilasta suositellaan suorittamaan mikroskooppinen tutkimus haavasolunäytteestä, molekyylitestit patogeenin DNA:n etsimiseksi sekä aivo-selkäydinnesteen kerääminen ja analysointi.
Tärkeä! Häiriöiden tarkan syyn selvittämiseksi potilaalle tehdään erotusdiagnoosi; kattavan tutkimuksen avulla kupan, lupuksen ja muiden patologioiden esiintyminen suljetaan pois.Miten leishmaniaasia hoidetaan?
Kun leishmaniaasin ensimmäiset oireet havaitaan, jos potilaalla on syytä epäillä tällaisen loisen aiheuttamaa tartuntaa, on kiireellisesti otettava yhteys tartuntatautilääkäriin. Taudin hoito riippuu patologian muodosta, infektion maantieteellisestä sijainnista ja loisen tyypistä. Jos kasvojen epämuodostuma on jo alkanut, korjaavaa leikkausta suositellaan loisen poistamisen jälkeen. Kuntoutuksen aikana potilaan on tärkeää seurata ravitsemusta ja henkilökohtaisen hygienian sääntöjä sekä ylläpitää immuniteettia oikealla tasolla.
Viskeraalisen leishmaniaasin hoito
Taudin viskeraalisessa muodossa hoidon tulee olla välitöntä. Leishmaniaasin lääkkeitä suosittelee yksinomaan lääkäri, ottaen huomioon infektion sijainnin sekä henkilön immuunijärjestelmän tilan. USA:ssa hoito koostuu siis pääasiassa erikoistuneiden sienilääkelääkkeiden, kuten amfoterisiini B:n, suonensisäisestä antamisesta. Etelä-Amerikassa tai Afrikassa esiintyviin infektioihin voidaan suositella antimoniinjektiota. Mutta Intiasta peräisin olevat loiset ovat vastustuskykyisiä antimonille, joten niitä käsitellään miltefosiinilla.
Tämäntyyppisellä hoidolla on sivuvaikutuksia, kuten pahoinvointia ja oksentelua. Viskeraalisen leishmaniaasin hoito lopetetaan, jos sydän- ja verisuonijärjestelmän toiminta heikkenee. Tässä tapauksessa viskeraalityypin patologian lääkkeet korvataan antibiooteilla samanaikaisia infektioita vastaan, ja potilaalle suositellaan verensiirtoa.
Huomautus! Tärkeä osa terapiaa on tehostettu ravitsemus, koska potilaat ovat usein uuvutettuja loisten takia.Ihon ja limakalvojen leishmaniaasin hoito
Määrätty hoito riippuu ihon leishmaniaasin muodosta sekä potilaan kehon vaurion asteesta. Pienet ihohaavat altistetaan lämpö- tai kylmäkäsittelylle, hoidolle amebisidilla ja natriumstiboglukonaattiruiskeilla suoraan haavaan (USA:ssa ei tehdä vastaavaa toimenpidettä).
Jos suuret ihoalueet kärsivät tai taudin limakalvomuoto diagnosoidaan, jos leishmaniaasin komplikaatioita on kehittynyt, hoito suoritetaan Miltefosiinin, Amfoterisiini B:n ja muiden sienilääkkeiden laskimonsisäisten injektioiden muodossa. Taudin hoitoon ei ole toistaiseksi kehitetty yhtenäistä menetelmää, koska patologia on laaja lajiluokka ja sairauden ilmenemismuodot ovat riippuvaisia potilaan immuunijärjestelmän tilasta.
Jos infektion limakalvomuoto on jo aiheuttanut tuhoavan komplikaation, voidaan tehdä korjaava kasvojen leikkaus antiparasiittihoidon jälkeen. Kaikki kirurgiset manipulaatiot voidaan suorittaa aikaisintaan 1 vuoden kuluttua pääasiallisen antiparasiittisen hoidon päättymisestä, jolloin taudin uusiutumisen riski on huomattavasti pienempi. Hoidon edellytyksenä on, että potilas noudattaa henkilökohtaisen hygienian sääntöjä.
Tärkeä! AIDS-potilailla patologian uusiutumisen riski on paljon suurempi. Tällaisille potilaille määrätään ylimääräistä antiretroviraalista hoitoa immuunijärjestelmän toiminnan parantamiseksi ja taudin uusiutumisen riskin vähentämiseksi.Leishmaniaasin ehkäisy
Leishmaniaasin ehkäisy vaatii yhdistettyä lähestymistapaa, koska itse taudilla on monimutkainen leviämisjärjestelmä, johon kuuluu kantaja, välikantaaja ja potilas.

Kuvassa näkyy alueen käsittely hyttysiä vastaan
Tärkeimmät toimenpiteet leishmaniaasin leviämisen estämiseksi ovat:
- tautia kantavien hyönteisten torjunta - erityisten koostumusten ruiskuttaminen hyttysiä vastaan, erityisten verkkojen käyttö, yksilöllinen ihmisten suoja paikoissa, joissa hyönteisten pitoisuus on suuri;
- tartunnan saaneiden eläinten valvonta - ehkäisy riippuu tässä tapauksessa maantieteellisestä alueesta ja eläimen kantajan tyypistä;
- sosiaalistaminen ja kulttuurivaihto, globaalit kumppanuudet, joihin sisältyy kohtuuhintaisten asuntojen rakentaminen ja eri kansojen kulttuuritottumusten muuttaminen, kuten ulkona nukkumatta jättäminen;
- patologian leviämisen seuranta, oikea-aikainen diagnoosi ja hoito, lääkkeiden saatavuus hoitoon.
Leishmaniaasin torjumiseksi tehokkaasti WHO toteuttaa useita toimia:
- myöntää taloudellisia tukia kansallisille ohjelmille sairauksien hoitamiseksi köyhillä alueilla;
- valvoo toteutettujen terapeuttisten ohjelmien tehokkuutta;
- edistää kohtuuhintaisen terveydenhuollon kehittämistä planeetan syrjäisissä osissa;
- edistää taudin uusien hoitomuotojen etsimistä, joita on saatavilla myös köyhissä maissa;
- tekee selvitystyötä oikea-aikaisten tutkimusten tärkeydestä ja hoidon tarpeesta.
Leishmaniaasi on yksi vaarallisista "unohdetuista" sairauksista. Huolimatta rauhoittavasta termistä "unohdettu", patologia havaitaan vuosittain yli miljoonalla maapallon asukkaalla. Yleensä planeetan köyhimpien maiden ihmiset kärsivät; tästä patologiasta kuolee vuosittain jopa 65 tuhatta ihmistä. Nykyään useimpien taudin muotojen hoitoon on kehitetty tehokkaita menetelmiä, mutta hoito ei ole kaikkien saatavilla. Puutteellinen ravitsemus, vaikeat elinolosuhteet, normaalin hygienian puute ja suoja hyönteisiltä aiheuttavat uusia epidemioita. Leishmaniaasin hoito ja ehkäisy on yksi tärkeimmistä tehtävistä, jotka WHO:lle ja kansallisille terveysjärjestöille on annettu endeemisen alueen maissa. Patologian ehkäisy edellyttää kuitenkin myös jokaisen henkilön henkilökohtaista vastuuta: kun taudin ensimmäiset merkit havaitaan, on ehdottomasti otettava yhteys lääkäriin ja aloitettava hoito loisten leviämisen estämiseksi. Matkustajia kehotetaan tutustumaan mahdollisiin riskeihin ja ottamaan tarvittavat rokotukset ennen vaarallisille alueille matkustamista.
Mikä on leishmaniaasi - katso video:



