La alergia atópica se refiere a una enfermedad dermatológica inflamatoria en la que se desarrolla una reacción alérgica debido a la influencia de sustancias tóxicas y alérgenos en el organismo. Un tipo común de atopia es el eczema infantil. Muy a menudo, las alergias atópicas en la infancia son congénitas y causadas por un factor hereditario. Los niños son susceptibles no solo a la dermatitis, sino también a otras manifestaciones alérgicas: asma, rinitis, conjuntivitis, alergias alimentarias y fiebre del heno. Según la edad del niño, el especialista determina la forma de la enfermedad:
- lactante – caracterizado por manifestaciones alérgicas menores de 3 años;
- infancia – caracterizada por el desarrollo de atopia entre las edades de 3 y 7 años, que pasa de la etapa aguda a la etapa de remisión;
- Adolescente: la enfermedad se manifiesta en niños en edad escolar a partir de los 7 años.
En casi la mitad de los casos la dermatitis atópica se diagnostica en niños menores de seis meses, en el 6% de los niños las alergias se presentan en el primer año de vida y en el 20% de los casos después de los 5 años. El tratamiento de esta enfermedad en la infancia causa ciertas dificultades, ya que la mayoría de las veces la alergia es crónica y se acompaña de otras enfermedades.
Causas de la dermatitis atópica en niños.
Existen las siguientes causas de atopia en niños:
- Embarazo difícil. Un niño puede desarrollar una tendencia a desarrollar atopia mientras aún está en el útero, si durante el embarazo la mujer padeció enfermedades crónicas o padeció una enfermedad infecciosa, lo que podría provocar hipoxia e infección del feto.
- Alergias a los alimentos. Este motivo puede provocar el desarrollo de la enfermedad en los primeros meses de vida del niño. La alimentación complementaria incorrecta o inoportuna, el rechazo de la lactancia materna y la alimentación inadecuada de la madre pueden provocar la aparición de enfermedades dermatológicas en el niño. Además, la atopia ocurre cuando se altera el funcionamiento del tracto gastrointestinal del niño y se desarrollan enfermedades de naturaleza viral o infecciosa.
- Enfermedades adicionales. La atopia afecta con mayor frecuencia a niños que tienen enfermedades concomitantes del sistema digestivo (gastritis, presencia de gusanos, alteración de la microflora intestinal, enterocolitis).
Además de los alimentos, otros alérgenos domésticos pueden provocar alergias en un niño:
- contacto: toallitas empapadas en líquido, polvos y productos para el cuidado de la piel del bebé, cremas y ungüentos;
- inhalación: productos químicos para la limpieza de apartamentos, ambientadores, polvos, polen y polvo, enjuagues;
- varios medicamentos.
Los científicos han demostrado que tener mascotas en casa reduce 4 veces el riesgo de desarrollar dermatitis atópica en un niño. Este proceso se debe a que cuando el cuerpo entra en contacto con agentes infecciosos, se desarrolla y fortalece la inmunidad del bebé. Así, el cuerpo se prepara para enfrentarse a los microbios de forma natural.
Varios factores que pueden afectar el desarrollo y la exacerbación de las alergias atópicas en la infancia:
- actividad física que provoca sudoración intensa;
- estacionalidad, con este factor el sistema inmunológico está sobrecargado y aumenta el riesgo de desarrollar enfermedades de naturaleza infecciosa;
- efectos ambientales adversos: aumento de la radiación, contaminación del aire con sustancias tóxicas y gases de escape de vehículos;
- si un niño está cerca de personas que fuman, las defensas del organismo y la piel se debilitan;
- con sobreesfuerzo nervioso, situaciones estresantes frecuentes y sobreexcitación emocional, aumenta el riesgo de exacerbación de la enfermedad.
Cualquiera de los factores anteriores puede provocar el desarrollo o exacerbación de la atopia en un niño y, cuando se combinan, provocan una forma más compleja de la enfermedad. Por tanto, a la hora de diagnosticar la dermatitis atópica en un niño, el tratamiento debe tener un enfoque integrado.
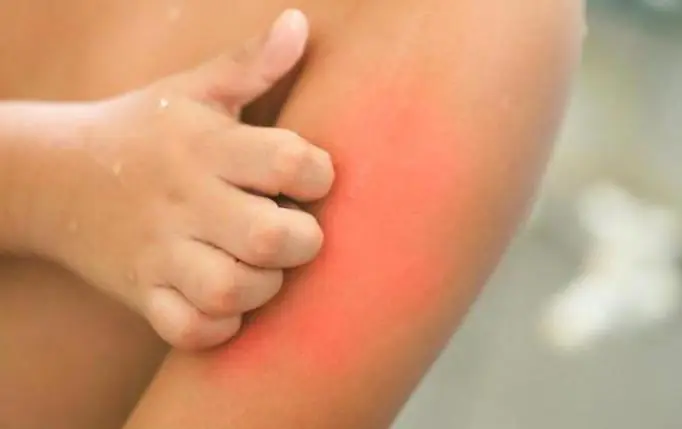
Síntomas de la dermatitis atópica
Con el desarrollo de la dermatitis atópica, los siguientes síntomas aparecen por primera vez en un niño: la superficie de la piel está cubierta de escamas seborreicas y también hay una mayor secreción de sebo en estas áreas, se produce descamación en las cejas, las orejas y el área de la fontanela. , aparece enrojecimiento en las mejillas, provocando picazón y ardor constantes.
La atopia en la infancia se manifiesta como eccema, que se extiende a la piel del cuero cabelludo, la cara, las nalgas y el cuello, acompañado de picazón intensa. En los niños mayores, la dermatitis puede afectar las axilas y la ingle, alrededor de los ojos y donde se doblan los brazos y las piernas. Muy a menudo, la enfermedad empeora en la estación fría.
A los síntomas principales se suman signos adicionales: el niño comienza a perder peso, el sueño se vuelve inquieto. A menudo, estos signos aparecen desde los primeros días de vida del bebé; con menos frecuencia, la atopia se acompaña de lesiones pustulosas de la piel.
Los principales signos de la enfermedad incluyen:
- enrojecimiento de las mejillas, la frente y el mentón (diátesis);
- pioderma;
- piel seca, acompañada de descamación;
- el área enrojecida se cubre de dolorosas grietas;
- extender el enrojecimiento por la mayor parte del rostro;
- la aparición de pápulas y vesículas, después de su apertura aparecen úlceras, costras y descamación;
- se nota humedad en las zonas inflamadas;
- la aparición de erupciones nodulares;
- Prurito intenso, peor por la noche.
En la forma crónica de atopia infantil, hay engrosamiento de la piel, aumento del patrón cutáneo, aparece pigmentación en la piel de los párpados y grietas en las zonas inflamadas. La dermatitis crónica se caracteriza por los siguientes síntomas:
- el bebé tiene una gran cantidad de pliegues o arrugas profundas en el área del párpado inferior (síntoma de Morgan);
- hay menos pelo en la parte posterior de la cabeza debido al adelgazamiento;
- Se desarrolla el síntoma del pie de invierno: los pies se hinchan, la piel en esta área se pela y se agrieta.
Al diagnosticar y prescribir el tratamiento, se deben tener en cuenta todos los factores: la naturaleza de la enfermedad, la forma y extensión de la lesión. Muy a menudo, la dermatosis atópica en un adulto se correlaciona con la neurodermatitis, y esto ocurre a menudo en niños. La manifestación del cuadro clínico depende de las características de su aparición, los períodos de remisión y la edad del niño.
En las primeras semanas de vida pueden aparecer escamas en la cabeza del bebé, lo que indica el desarrollo de dermatitis seborreica. En niños menores de un año, la dermatitis atópica se presenta según el tipo numular, caracterizada por la aparición de pequeñas manchas cubiertas por una costra. La inflamación se localiza en la piel de las nalgas y las mejillas y se desarrolla principalmente en niños de 2 a 6 meses.
Luego, en la mitad de los niños que padecen la enfermedad, a la edad de dos años los signos de dermatitis desaparecen, en el 50% restante la inflamación se localiza en los pliegues de la piel, el daño en los pies y las palmas se produce principalmente en el invierno y retrocede en el verano.
La atopia en niños pequeños y mayores es similar a enfermedades como la pitiriasis rosada, el eccema de etiología microbiana, la dermatitis alérgica de contacto, la dermatitis seborreica y la psoriasis.
Dermatitis atópica y etapas de su desarrollo.
Las tácticas de tratamiento para la atopia infantil dependen de la gravedad y la forma de la enfermedad y son a corto o largo plazo. La enfermedad se divide en cuatro etapas:
- La etapa inicial se caracteriza por la aparición de enrojecimiento, descamación e hinchazón de la piel de las mejillas. Con el enfoque correcto, cambios en la dieta y una terapia oportuna, esta etapa puede tratarse. Si el tratamiento se prescribe en el momento equivocado y de forma incorrecta, la etapa inicial pasa al siguiente nivel.
- La etapa pronunciada se caracteriza por un desarrollo agudo con una transición a una forma crónica, que difiere en la naturaleza y secuencia de aparición de la erupción. En la forma aguda, la zona inflamada presenta costras y escamas, cuya aparición es provocada por la microvesiculación.
- Etapa de remisión: la enfermedad desaparece gradualmente, los síntomas se vuelven menos pronunciados o desaparecen por completo. Esta etapa puede durar desde varias semanas hasta varios años.
- Etapa de recuperación: los síntomas de la enfermedad están ausentes durante mucho tiempo; dependiendo de la gravedad de la enfermedad, es posible que no reaparezcan hasta después de 7 años.
Tratamiento de la dermatitis atópica
Si la afección es grave, el tratamiento debe incluir el uso de corticosteroides tópicos en combinación con emolientes. Dicha terapia ayudará a aliviar rápidamente al bebé de los síntomas desagradables. Durante cualquier período de enfermedad, se deben utilizar humectantes y emolientes. El tratamiento de la dermatitis atópica incluye las siguientes áreas:
- el uso de medios y técnicas que puedan cambiar el proceso de la enfermedad;
- reducir la manifestación de la enfermedad en el período agudo;
- Durante un período prolongado, la dermatitis debe controlarse estrictamente.
A veces, la condición del niño puede requerir hospitalización, cuando la enfermedad contribuye al deterioro del estado general del cuerpo y también provoca el nuevo desarrollo de la infección.
Además de prescribir medicamentos locales, el tratamiento de la atopia en niños debe incluir una terapia no farmacológica, cuyo objetivo es eliminar o reducir el impacto de los factores negativos que pueden provocar una exacerbación. Estos incluyen: violación de la integridad de la piel, aumento de la sudoración, presencia de enfermedades infecciosas, situaciones estresantes, alérgenos químicos, de contacto y alimentarios.
Dependiendo de la forma, etapa y período de la enfermedad, se prescribe terapia con medicamentos. Los factores importantes que deben tenerse en cuenta durante el tratamiento son la presencia de enfermedades de los órganos internos, así como el grado de inflamación de la piel. Los medicamentos para el tratamiento de la dermatitis atópica en niños se dividen en medicamentos para uso sistémico y externo. La terapia sistémica se prescribe como tratamiento independiente o como medida integral, que incluye los siguientes tipos de medicamentos:
- Antihistamínicos. No se ha demostrado la eficacia del uso de antihistamínicos en el tratamiento de la dermatitis en niños. En caso de picazón intensa y alteraciones del sueño, el especialista puede recetarle al niño un antihistamínico con efecto sedante (Suprastin, Tavegil), que también puede utilizarse en caso de afecciones alérgicas como rinitis y conjuntivitis. Cabe señalar que estos medicamentos se pueden usar por un corto período de tiempo, en cambio, se recetan medicamentos antialérgicos de segunda o tercera generación (Erius, Zodak y Zyrtec), que tienen un efecto prolongado y no causan somnolencia. y adicción, y son eficaces y seguros para su uso en la infancia. Los medicamentos vienen en diferentes presentaciones, en forma de soluciones, gotas, tabletas y jarabes. El efecto de dicho tratamiento se puede notar después de 3 a 4 semanas, por lo que la terapia debe durar al menos 3 a 4 meses. Pero existe la opinión de que los medicamentos sin efecto sedante no tienen el efecto deseado, por lo que un médico debe determinar la necesidad de su uso, según la gravedad de la enfermedad.
- Antibióticos. Si se detecta una infección bacteriana, el especialista prescribe una terapia antibacteriana sistémica, cuya duración no debe exceder los 7 días. Para combatir las infecciones estreptocócicas y estafilocócicas, se prescriben los siguientes agentes antibacterianos y antisépticos (pomadas de dioxidina, furacilina, xeroformo y dermatol, levomikol, verde brillante, fucaseptol, peróxido de hidrógeno, miramistina, clorhexidina). Estos medicamentos deben usarse hasta dos veces al día, en caso de pioderma grave, el especialista prescribe antibióticos sistémicos. Antes de prescribir antibióticos, es necesario probar la sensibilidad de la microflora a los medicamentos seleccionados.
- Terapia sistémica para mejorar la inmunidad. Los inmunomoduladores se prescriben para la dermatitis leve o moderada. Pero vale la pena considerar que estos medicamentos se utilizan como complemento del tratamiento principal si hay signos de defensas inmunitarias insuficientes. El peligro de usar inmunomoduladores en niños es que si uno de los padres del niño padecía enfermedades autoinmunes (diabetes mellitus, esclerosis múltiple, síndrome de Sjögren, artritis reumatoide), incluso con el uso a corto plazo de los medicamentos, se puede desarrollar una enfermedad autoinmune. en el bebé puede ocurrir. Por lo tanto, si existe una predisposición hereditaria a enfermedades del sistema autoinmune, es mejor excluir el uso de inmunomoduladores.
- Medicamentos antifúngicos y antivirales. Si se detectan infecciones fúngicas concomitantes, el especialista prescribe un tratamiento antimicótico con los siguientes medicamentos para uso tópico: ketoconazol, isoconazol, clotrimazol, natamicina. Cuando se acompaña de una infección por herpes, el tratamiento se realiza con fármacos antivirales.
- Complejos vitamínicos. La inclusión de vitaminas B6 y B15 en la terapia aumenta la eficacia del tratamiento al mejorar el funcionamiento de los órganos internos y restaurar la piel. Las vitaminas, en combinación con el tratamiento principal, fortalecen las funciones protectoras del organismo, ayudan a eliminar sustancias tóxicas y regulan el metabolismo de los lípidos. Pero dado que el niño puede ser intolerante a algunos remedios a base de hierbas y vitaminas, dicha terapia debe incluirse con precaución.
- Medicamentos para mejorar el funcionamiento del tracto gastrointestinal. En el período agudo y subagudo de la dermatosis, se prescriben medicamentos para restaurar y mejorar el funcionamiento de los órganos digestivos en presencia de cambios en el tracto gastrointestinal. Esta terapia ayuda a mejorar el proceso de digestión y corregir las funciones sistémicas, para ello se prescriben Festal, Digestal, Enzistal, Creon, Panzinorm, Pancreatin, además de diuréticos y hepatoprotectores. El curso del tratamiento es de 12 a 14 días.
- Tratamiento de enfermedades infecciosas. No se olvide del tratamiento de enfermedades infecciosas del tracto gastrointestinal, sistema genitourinario, cavidad bucal y órganos otorrinolaringológicos que acompañan a la atopia.
Para proporcionar un efecto antiinflamatorio, se prescriben medicamentos que contienen glucocorticoides y fármacos no hormonales.
Si necesita usar estos medicamentos, siga las siguientes reglas cuando los use:
- Según su acción, las drogas se dividen en débiles, moderadas y fuertes. En el tratamiento de la dermatitis en niños, se seleccionan medicamentos de baja actividad. Se produce un aumento de la concentración solo si la terapia actual es ineficaz y solo por recomendación de un médico.
- Si necesita utilizar una crema hormonal durante un tiempo prolongado, debe cambiar el producto local por otro.
- No debe dejar de usar el medicamento abruptamente, ya que dicha negativa puede empeorar la condición del paciente y causar una exacerbación de la enfermedad.
- La terapia comienza con el uso de una crema hormonal, que en el proceso debe diluirse al 50% con crema para bebés, reduciendo así la concentración. La concentración debe cambiarse cada dos días.
- El uso de medicamentos hormonales debe realizarse en ciclos cortos, seguidos de una reducción y cese de su uso.
Para manifestaciones menores de dermatitis atópica, se prescriben medicamentos no hormonales, como antihistamínicos.
Dieta para el tratamiento de la dermatitis atópica infantil.
Una nutrición adecuada juega un papel importante en el tratamiento, especialmente este punto se aplica a los bebés. Según las causas de la enfermedad, es necesario excluir el uso de productos que puedan contener un alérgeno.
Hasta el año de edad, un niño puede tener reacciones a alimentos como:
Si tiene una reacción alérgica a la leche, debe reemplazarla con un producto de soya. Si existe una forma grave de alergia alimentaria, así como intolerancia a las proteínas de soja, se prescriben mezclas hipoalergénicas.
La introducción de nuevos productos sólo debe realizarse con el consentimiento del médico y no más de un producto al día en pequeñas proporciones. Si la prueba de intolerancia alimentaria da un resultado positivo, entonces el producto alérgeno debe excluirse de la dieta.
">