特应性过敏是指由于体内有毒物质和过敏原的影响而发生过敏反应的炎症性皮肤病。一种常见的过敏症是儿童湿疹。大多数情况下,儿童时期的特应性过敏是先天性的,由遗传因素引起。儿童不仅容易患皮炎,还容易出现其他过敏症状——哮喘、鼻炎、结膜炎、食物过敏、花粉热。根据孩子的年龄,专家确定疾病的形式:
- 婴儿——3岁以下有过敏表现;
- 儿童期——以3至7岁之间出现特应性为特征,从急性期到缓解期;
- 青少年——这种疾病好发于 7 岁以上的学龄儿童。
几乎一半的病例是在 6 个月以下的儿童中诊断出特应性皮炎;6% 的儿童在出生后第一年出现过敏,20% 的儿童在 5 年后出现过敏。在儿童时期治疗这种疾病会造成一定的困难,因为大多数情况下过敏是慢性的并伴有其他疾病。
儿童特应性皮炎的原因
引起儿童特应性的原因有以下几种:
- 怀孕困难。如果孕妇在怀孕期间患有慢性疾病或患有传染病,孩子可能会在子宫内出现特应性倾向,从而导致胎儿缺氧和感染。
- 食物过敏。这个原因可能会导致孩子在生命的最初几个月内出现这种疾病。不正确或不及时的添加辅食、拒绝母乳喂养以及母亲饮食不当可能会导致孩子出现皮肤病。此外,当儿童胃肠道功能受到干扰并出现病毒或传染性疾病时,就会发生特应性。
- 其他疾病。特应性最常影响患有消化系统疾病(胃炎、蠕虫、肠道菌群受损、小肠结肠炎)的儿童。
除了食物之外,其他家庭过敏原也可能导致儿童过敏:
- 接触:浸有液体、粉末和婴儿护肤品、霜剂和药膏的湿巾;
- 吸入:清洁公寓的化学品、空气清新剂、粉末、花粉和灰尘、冲洗液;
- 各种药物。
科学家证明,家里养宠物可以使儿童患特应性皮炎的风险降低四倍。这个过程是因为当身体接触传染源时,婴儿的免疫力会得到发展和增强。因此,身体自然地准备好迎接微生物。
许多因素可能影响儿童特应性过敏的发展和恶化:
- 导致大量出汗的体力活动;
- 季节性,由于这个因素,免疫系统过度紧张,患传染病的风险增加;
- 不利的环境影响:辐射增加、有毒物质造成的空气污染和汽车尾气;
- 如果孩子靠近吸烟的人,身体的防御能力和皮肤都会减弱;
- 神经过度紧张、经常处于紧张状态和情绪过度激动,病情恶化的风险就会增加。
上述任何因素都可能导致儿童特应性的发展或恶化,当它们结合在一起时,会导致更复杂的疾病形式。因此,在诊断儿童特应性皮炎时,应采用综合治疗方法。
特应性皮炎的症状
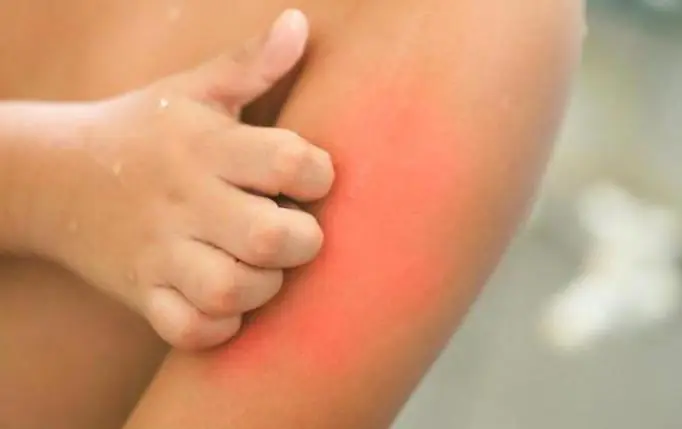
随着特应性皮炎的发展,儿童首先会出现以下症状:皮肤表面覆盖有脂溢性鳞屑,这些区域的皮脂分泌也增多,眉毛、耳朵和囟门区域出现脱皮,脸颊出现发红,导致持续瘙痒和灼烧感。
儿童时期的特应性表现为湿疹,蔓延至头皮、面部、臀部和颈部皮肤,并伴有严重瘙痒。对于年龄较大的儿童,皮炎会影响腋窝和腹股沟区域、眼睛周围以及手臂和腿弯曲的地方。大多数情况下,这种疾病在凉爽的季节会恶化。
主要症状之外还添加了其他迹象:孩子开始体重减轻,睡眠变得不安宁。这些症状通常在婴儿出生后的第一天就出现;少数情况下,特应性伴有皮肤脓疱性病变。
该疾病的主要症状包括:
- 脸颊、前额和下巴发红(素质);
- 脓皮病;
- 皮肤干燥,伴有脱皮;
- 发红的区域布满了疼痛的裂缝;
- 整个面部发红;
- 出现丘疹和水疱,在出现开放性溃疡、结痂和脱皮后;
- 记录发炎区域的湿度;
- 出现结节性皮疹;
- 瘙痒严重,夜间更严重。
在儿童特应性的慢性形式中,皮肤增厚,皮肤图案增加,眼睑皮肤出现色素沉着,发炎区域出现裂纹。慢性皮炎具有以下症状:
- 婴儿的下眼睑区域有大量深皱褶或皱纹(摩根氏症状);
- 后脑勺的头发因稀疏而较少;
- 冬季足部症状出现 - 脚部变得浮肿,该区域的皮肤脱皮和开裂。
在诊断和制定治疗方案时,必须考虑所有因素:疾病的性质、病变的形式和范围。最常见的是,成人的特应性皮肤病与神经性皮炎相关,并且这种情况经常发生在儿童中。临床表现取决于其发生特征、缓解期和儿童年龄。
在生命的最初几周,婴儿的头上可能会出现鳞片,这表明患有脂溢性皮炎。在一岁以下的儿童中,特应性皮炎根据钱币型发生,其特征是出现覆盖有痂皮的小斑点。炎症局限于臀部和脸颊的皮肤,主要发生在 2 至 6 个月大的儿童中。
然后,一半患有该病的儿童,到两岁时,皮炎的迹象消失,剩下的50%,炎症局限于皮肤皱褶处,脚部和手掌的损害主要发生在冬天消退,夏天消退。
幼儿和年长儿童的特应性与玫瑰糠疹、微生物病因性湿疹、过敏性接触性皮炎、脂溢性皮炎、牛皮癣等疾病相似。
特应性皮炎及其发展阶段
儿童特应性的治疗策略取决于疾病的严重程度和形式,可以是短期的或长期的。该病分为四个阶段:
- 初始阶段的特点是脸颊皮肤出现发红、脱皮和肿胀。通过正确的方法、改变饮食和及时治疗,这个阶段是可以治愈的。如果治疗在错误的时间和不正确的情况下进行,初始阶段就会进入下一个阶段。
- 明显阶段的特征是急性发展并过渡到慢性形式,其皮疹的性质和出现顺序不同。在急性形式中,发炎区域有结痂和鳞屑,其外观是由微泡引起的。
- 缓解期——疾病逐渐消退,症状变得不那么明显或完全消失。这个阶段可以持续几周到几年。
- 恢复阶段——疾病症状长期消失;根据疾病的严重程度,可能长达7年不会复发。
特应性皮炎的治疗
如果病情严重,治疗应包括结合使用局部皮质类固醇和润肤剂。这种治疗将有助于快速缓解婴儿的不愉快症状。在任何生病期间,都应使用保湿剂和润肤剂。特应性皮炎的治疗包括以下几个方面:
- 使用可以改变疾病进程的手段和技术;
- 减少疾病急性期的表现;
- 长期使用,应严格控制皮炎。
有时,当疾病导致身体整体状况恶化并引发感染再次发展时,孩子的病情可能需要住院治疗。
除了开局部药物外,儿童特应性的治疗还应包括非药物治疗,其目的是消除或减少可能引起病情加重的负面因素的影响。这些包括:破坏皮肤的完整性、出汗增多、传染病的存在、压力情况、化学、接触和食物过敏原。
根据疾病的形式、阶段和时期,进行药物治疗。治疗过程中必须考虑的重要因素是内脏器官疾病的存在以及皮肤炎症的程度。治疗儿童特应性皮炎的药物分为全身用药和外用药。全身治疗被规定为独立治疗或综合措施,包括以下类型的药物:
- 抗组胺药。使用抗组胺药治疗儿童皮炎的有效性尚未得到证实。如果出现严重瘙痒和睡眠障碍,专科医生可能会给孩子开具有镇静作用的抗组胺药(Suprastin、Tavegil),也可用于治疗鼻炎和结膜炎等过敏性疾病。值得注意的是,这些药物可以短时间使用;相反,它们是第二代或第三代抗过敏药物(Erius、Zodak和Zyrtec),具有长期作用,不会引起嗜睡和成瘾性,并且在儿童时期使用有效且安全。药物有不同的形式,包括溶液、滴剂、片剂和糖浆。此类治疗3-4周后即可看到效果,因此治疗时间至少应为3-4个月。但有一种观点认为,没有镇静作用的药物不会达到预期的效果,因此是否需要使用这些药物应由医生根据疾病的严重程度来决定。
- 抗生素。如果检测到细菌感染,专科医生会进行全身抗菌治疗,持续时间不应超过7天。为了对抗链球菌和葡萄球菌感染,医生开出以下抗菌和防腐剂(二氧化氮、呋喃西林、Xeroform和Dermatol软膏、Levomikol、亮绿、Fucaseptol、过氧化氢、Miramistin、洗必太)。这些药物每天最多使用两次;对于严重的脓皮病,专家会开全身抗生素。在开抗生素处方之前,有必要测试微生物群对所选药物的敏感性。
- 全身治疗以增强免疫力。免疫调节剂用于治疗轻度或中度皮炎。但值得考虑的是,如果出现免疫防御不足的迹象,则将此类药物用作主要治疗的辅助药物。在儿童中使用免疫调节剂的危险在于,如果孩子的父母之一患有自身免疫性疾病(糖尿病、多发性硬化症、干燥综合征、类风湿性关节炎),那么即使短期使用这些药物,也会发展为自身免疫性疾病在婴儿身上可能会发生。因此,如果存在自身免疫系统疾病的遗传倾向,最好排除使用免疫调节剂。
- 抗真菌和抗病毒药物。如果检测到并发真菌感染,专家会开具局部使用以下药物的抗真菌治疗:酮康唑、异康唑、克霉唑、纳他霉素。当伴有疱疹感染时,需要使用抗病毒药物进行治疗。
- 维生素复合物。在治疗中加入维生素 B6 和 B15 可通过改善内脏器官功能和恢复皮肤来提高治疗效果。维生素与主治相结合,可增强机体的保护功能,帮助排除有毒物质,调节脂质代谢。但由于孩子可能对某些草药和维生素不耐受,因此必须谨慎使用此类疗法。
- 改善胃肠道功能的药物。在皮肤病的急性和亚急性期,在胃肠道发生变化的情况下,需要服用药物来恢复和改善消化器官的功能。该疗法有助于改善消化过程并纠正全身功能;为此,需要使用 Festal、Digestal、Enzistal、Creon、Panzinorm、胰酶以及利尿剂和保肝剂。疗程为12-14天。
- 治疗传染病。不要忘记治疗伴随特应性的胃肠道、泌尿生殖系统、口腔和耳鼻喉器官的感染性疾病。
为了提供抗炎作用,开出含有糖皮质激素和非激素药物的药物。
如果需要使用这些药物,使用时应遵守以下规则:
- 根据其作用,药物分为弱、中、强三种。治疗儿童皮炎时,应选择活性较低的药物。仅当当前治疗无效并且仅在医生的建议下才会增加浓度。
- 如果需要长期使用激素霜,则需要将本地产品更换为其他产品。
- 您不应该突然停止使用该药物,因为这样的拒绝可能会使患者的病情恶化并导致病情恶化。
- 治疗首先使用激素霜,在此过程中必须用婴儿霜稀释 50%,从而降低浓度。浓度应每两天改变一次。
- 激素药物的使用应短期进行,然后减少并停止使用。
对于特应性皮炎的轻微症状,可以使用非激素药物,例如抗组胺药。
治疗儿童特应性皮炎的饮食
适当的营养在治疗中起着重要作用,这一点尤其适用于婴儿。根据疾病的原因,有必要排除使用可能含有过敏原的产品。
1 岁以下的儿童可能会对以下食物产生反应:
如果你对牛奶有过敏反应,就需要用豆制品代替。如果存在严重的食物过敏,以及对大豆蛋白不耐受,则应使用低过敏性混合物。
新产品的推出只能在医生同意后进行,并且每天不得超过一种小比例的产品。如果食物不耐受测试结果呈阳性,则应从饮食中排除过敏原产品。
” >