Causas y signos de peritonitis. Estadios y clasificación de la enfermedad. Métodos de diagnóstico y tratamiento de la peritonitis.
El contenido del artículo:- ¿Qué es la peritonitis?
- Razones para el desarrollo
- Síntomas y etapas.
- Diagnóstico
- Opciones de tratamiento
- Intervención quirúrgica
- Medicamentos
La peritonitis es una inflamación del peritoneo, que es una complicación potencialmente mortal de patologías o lesiones del órgano abdominal. El proceso inflamatorio suele ser agudo, es decir, se desarrolla rápidamente, durante varias horas y días. Con mucha menos frecuencia, la patología cede y se reanuda nuevamente, es decir, avanza de forma crónica.
¿Qué es la peritonitis?
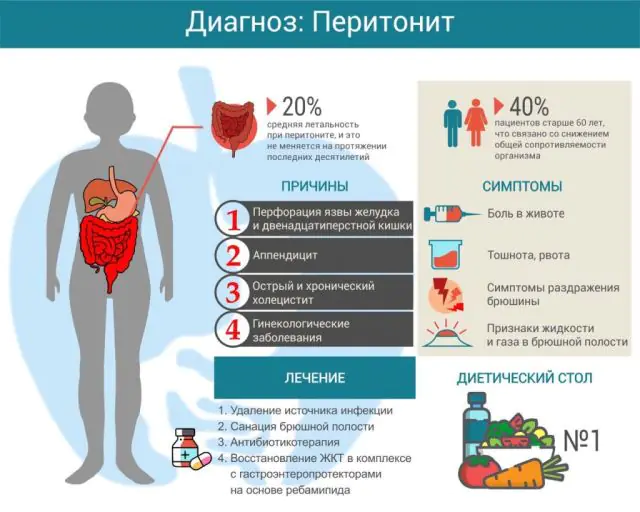
Dado que la cavidad abdominal se divide en varias secciones anatómicas y existen bastantes causas de peritonitis, se acostumbra distinguir varias formas de inflamación de las capas peritoneales.
Dependiendo de la prevalencia, existe la siguiente clasificación de peritonitis:
- Peritonitis limitada. Ocurre si la zona del peritoneo inflamado está limitada por alguna formación, y la inflamación no tiende a extenderse más allá del peritoneo afectado. Básicamente, se trata de un absceso o absceso, cuyos límites son adherencias, depósitos fibrinosos, epiplón (un pliegue del peritoneo que contiene mucho tejido graso) o asas intestinales. En consecuencia, pueden aparecer abscesos apendiculares (en el área del apéndice), subfrénicos, subhepáticos y pélvicos.
- Peritonitis difusa. La inflamación se propaga rápidamente y no tiende a limitarse a ninguna parte de la cavidad abdominal. Si la peritonitis se encuentra cerca de la fuente de infección, se considera local, pero si ocupa varias áreas anatómicas de la cavidad abdominal, entonces es general.
El peritoneo en sí tiene 2 capas: visceral (capa interna) y parietal (capa externa). Su inflamación se acompaña de la liberación de líquido inflamatorio, cuya naturaleza determina la forma de peritonitis.
Según el tipo de derrame, la peritonitis infecciosa es:
- Seroso. El líquido es incoloro y se compone principalmente de glóbulos blancos protectores.
- Fibrinoso. A través de pequeños poros en las capas del peritoneo, con una inflamación severa, comienza a liberarse fibrina, una sustancia que tiene propiedades adhesivas. Esta forma conduce a la formación de adherencias en la cavidad abdominal.
- Purulento. El pus puede formarse en el propio peritoneo o llegar allí debido a la rotura de un órgano ya inflamado en el que se ha acumulado una masa purulenta. El pus está formado por glóbulos blancos muertos y bacterias. La peritonitis purulenta pone en peligro la vida porque la reabsorción de pus a través de los poros abiertos de las capas peritoneales es imposible.
- putrefacto. El componente de putrefacción del derrame ocurre si las bacterias putrefactas ingresan a la cavidad abdominal, que destruyen gradualmente la pared del órgano abdominal afectado.
También existen formas mixtas, por ejemplo, peritonitis fibrinosa-purulenta.
La peritonitis aséptica puede ser:
- Hiel - Ocurre tras una rotura de la vesícula biliar o de las vías biliares.
- Mochevym - se desarrolla si la orina ingresa al peritoneo, lo que se observa cuando se rompe el tracto urinario (uréteres y vejiga). La rotura renal no causa peritonitis urinaria porque los riñones en sí no están cubiertos por peritoneo (están ubicados en el retroperitoneo).
- Kalov - cuando se rompe cualquier parte del intestino.
- enzimático - ocurre cuando el jugo pancreático se derrama hacia la cavidad abdominal.
- Hemorrágico - caracterizado por la presencia de secreción sanguínea en la cavidad abdominal. La mayoría de las veces, esto se observa con una ruptura de la pared del órgano o una lesión abdominal.
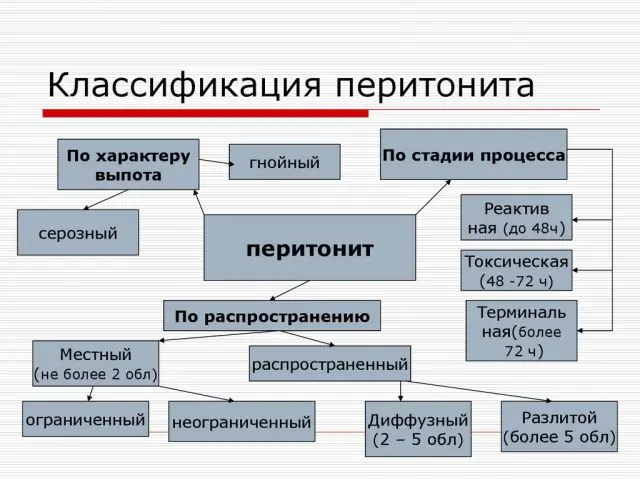
Esquema de tipos de peritonitis.
Las complicaciones de la peritonitis se asocian con dos escenarios: sepsis abdominal y shock séptico. La sepsis abdominal o abdominal es una enfermedad avanzada cuando no existe una fuente específica (primaria) de pus en la cavidad abdominal. Esta complicación requiere varias operaciones.
La sepsis es una intoxicación de la sangre y la formación de focos purulentos en otros órganos. Las manifestaciones de sepsis pueden incluir daño hepático (hepatitis), daño cerebral (encefalopatía, edema cerebral), neumonía, insuficiencia cardíaca e insuficiencia renal.
Otras complicaciones de la peritonitis incluyen paresia intestinal (disminución del tono muscular intestinal), deshidratación y fístulas intestinales.
El pronóstico de la peritonitis depende de la edad, el sexo y la duración de la enfermedad. Se agrava por la presencia de enfermedad del colon, un tumor maligno. Si la peritonitis dura más de 24 horas, existe un riesgo muy alto de muerte.
¡Nota! A menudo, la "peritonitis" se denomina "abdomen agudo". Pero el último concepto se aplica a cualquier patología de los órganos abdominales que requiera tratamiento quirúrgico. Por tanto, un “abdomen agudo” es una posible peritonitis.Razones para el desarrollo de peritonitis.
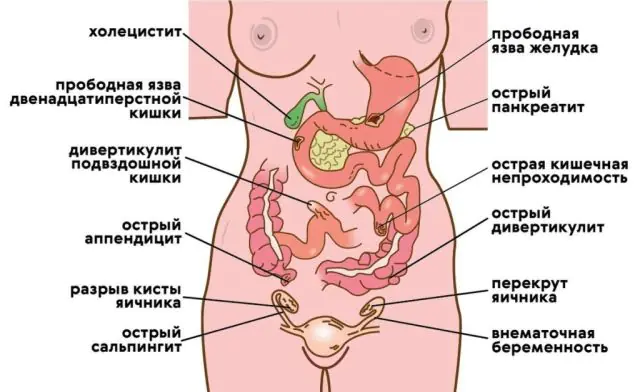
La peritonitis se desarrolla con mayor frecuencia bajo la influencia de una infección que penetra desde cualquier fuente hasta la cavidad abdominal. La propia cavidad abdominal y el peritoneo (la fina membrana que recubre los órganos abdominales y la pared abdominal) normalmente son estériles, debido a la capacidad de esta membrana para absorber y digerir bacterias y cuerpos extraños que aterrizan en su superficie. Las infecciones infectadas o las sustancias tóxicas se absorben rápidamente desde la superficie hacia la sangre y el sistema linfático.
Los agentes causantes de la peritonitis pueden ser:
- Bacterias inespecíficas. Todas estas son bacterias naturales que normalmente pueblan el tracto gastrointestinal, por ejemplo, E. coli, estafilococos, estreptococos, enterococos.
- Microbios específicos. Todos los patógenos que no son habitantes característicos del sistema digestivo, que causan una enfermedad con síntomas típicos (la enfermedad generalmente se llama igual que el patógeno). Los patógenos específicos incluyen Mycobacterium tuberculosis, gonococos y neumococos.
La infección ocurre de forma primaria o secundaria. La entrada primaria de microbios se observa cuando una infección se introduce a través de la sangre, la linfa o las trompas de Falopio. En este caso, la peritonitis se denominará primaria. Pero esto ocurre muy raramente: solo entre el 10 y el 15% de los casos. La infección secundaria se observa con mucha más frecuencia y es consecuencia de la inflamación del órgano abdominal.
Las causas de la peritonitis secundaria pueden ser:
- Perforación. Se trata de una ruptura de un órgano y una violación de la integridad de su pared, como resultado de lo cual el contenido de su cavidad ingresa a la cavidad abdominal. La violación de la estanqueidad del órgano puede ocurrir con apendicitis (inflamación del apéndice del ciego), colecistitis (inflamación de la vesícula biliar), pancreatitis (inflamación del páncreas), úlcera de estómago o duodeno, divertículo intestinal (expansión en forma de bolsa en un área limitada), así como la destrucción del cáncer.
- Lesión. Puede estar abierto o cerrado. Una herida abierta y penetrante en el abdomen provoca la contaminación inmediata de la cavidad abdominal y viola la integridad de los órganos internos. Una lesión cerrada ocurre cuando hay una hemorragia en un órgano (un fuerte golpe en el estómago), un cuerpo extraño ingresa al estómago o los intestinos y rompe sus paredes desde el interior.
- Complicaciones postoperatorias. Una complicación después de la cirugía en los órganos abdominales es la peritonitis, cuando la herida postoperatoria se infecta o las suturas colocadas en los intestinos son insuficientes.
La causa más común de peritonitis es la apendicitis (casi el 60% de los casos). En segundo lugar en prevalencia se encuentra la colecistitis aguda (10%), en tercer lugar se encuentran las enfermedades del estómago y el duodeno (7%).
Los factores no infecciosos también pueden provocar una reacción inflamatoria del peritoneo. Dicha inflamación se llama aséptica ("a" - ausencia, "séptica" - asociada con infección) o abacteriana. Las causas de la peritonitis aséptica pueden ser bilis, sangre, orina, jugo pancreático, es decir, cualquier líquido que pueda ingresar al peritoneo cuando se dañan los órganos internos.
Síntomas y etapas de la peritonitis.
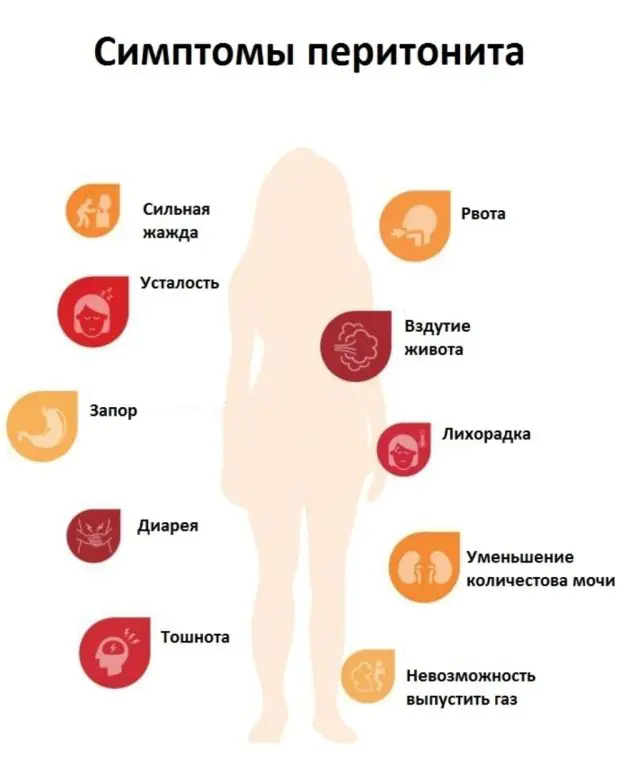
La aparición de peritonitis es una enfermedad del órgano abdominal. Los síntomas dependen de la etapa del proceso inflamatorio en el peritoneo, así como de la naturaleza del líquido inflamatorio. Si se ha desarrollado una peritonitis purulenta, los síntomas aparecen más rápido y son más pronunciados.
La peritonitis aguda provoca los siguientes síntomas, según el estadio:
- Etapa 1 (reactiva). Cualquier infección o líquido que se derrame sobre el peritoneo después de la rotura de un órgano provoca una reacción inflamatoria típica: enrojecimiento, hinchazón y formación de un derrame inflamatorio. En la primera etapa de la peritonitis, se produce un dolor abdominal intenso. No desaparece, dura para siempre. El dolor se intensifica si el paciente intenta moverse y cambiar de posición corporal, y disminuye si permanece quieto. A veces hay vómitos y diarrea que no alivian. La primera etapa dura 24 horas desde el inicio de la inflamación del peritoneo.
- Etapa 2 (tóxica). Además de la reacción local, aparecen síntomas generales, por ejemplo, fiebre, el estado general del paciente se deteriora bruscamente, aparece sudor pegajoso, piel y lengua secas y la piel se pone pálida. El pulso del paciente se acelera y la presión arterial aumenta. El dolor abdominal se vuelve más intenso. Una persona da vueltas en la cama y no puede encontrar una posición cómoda. El motivo de la reacción general del cuerpo es la absorción de toxinas y productos de descomposición de los tejidos del peritoneo inflamado en el torrente sanguíneo. La segunda etapa se desarrolla 1-2 días después del inicio de la enfermedad.
- Etapa 3 (terminal). Esta es la etapa de complicaciones y agotamiento total de las defensas del cuerpo. Es típica la aparición de signos de daño al sistema nervioso central. El paciente se muestra apático, inactivo, aparece confusión y en ocasiones hay ataques de excitación. La piel se vuelve azulada, los rasgos faciales se vuelven puntiagudos y los globos oculares se hunden. La presión arterial cae bruscamente. Aparecen vómitos intensos y, a veces, el vómito contiene heces. El dolor se extiende por todo el abdomen.
Diagnóstico de peritonitis.
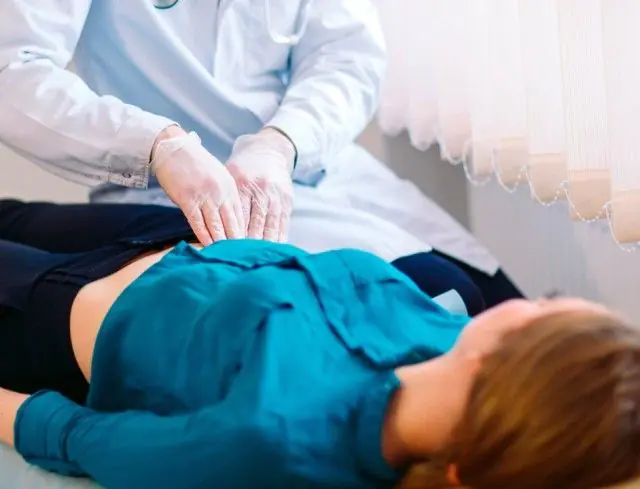
La peritonitis provoca signos de irritación del peritoneo, que un médico puede determinar durante el examen. Otros estudios tienen como objetivo identificar la causa de la enfermedad y elegir un método de tratamiento.
Un examen general realizado por un médico puede detectar los siguientes síntomas de irritación peritoneal:
- Síntoma de Shchetkin-Blumberg. El médico coloca la palma abierta en el área de máximo dolor, sumerge lentamente los dedos y comienza a presionar el peritoneo. Luego retira bruscamente la mano. Con la peritonitis, se produce un fuerte aumento del dolor en el momento en que el médico retira la mano.
- vientre de tabla. Se refiere a la tensión protectora de los músculos de la pared abdominal anterior. Ocurre de forma refleja junto con la aparición de dolor en la zona de inflamación del peritoneo.
- Posición fetal. El paciente permanece inmóvil, presionando las piernas contra el estómago (esto reduce la tensión del peritoneo y el dolor).
- signo de kulenkampf. El síntoma se determina en las mujeres durante el examen vaginal. El médico introduce los dedos hasta el cuello uterino. Con la peritonitis, se detecta dolor en el área del fondo de saco vaginal posterior (allí se acumula líquido inflamatorio).
Los signos de patología primaria se identifican por separado, por ejemplo, síntomas característicos de apendicitis, colecistitis, pancreatitis.
El diagnóstico de peritonitis en un hospital requiere las siguientes pruebas y estudios:
- análisis de sangre generales. Revela una reacción inflamatoria en forma de un fuerte aumento en el nivel de leucocitos y VSG.
- Química de la sangre. Necesario para evaluar la función de los órganos internos (principalmente el hígado, los riñones y el páncreas). Cuando están dañados, se detectan cambios en el nivel de enzimas hepáticas y pancreáticas, cambios en el nivel de proteínas totales, glucosa, potasio, sodio, cloro, equilibrio ácido-base de la sangre y otros indicadores.
- Análisis bacteriológico. Para saber si hay infección de todo el cuerpo y de la sangre (sepsis), se realiza un análisis de sangre para determinar la esterilidad. Si hay microbios en la sangre, después de inocularlos en un medio nutritivo, se determina el crecimiento de las bacterias (se identifica el patógeno en sí y su sensibilidad a los antibióticos). Para el análisis bacteriano, también se utiliza líquido inflamatorio extraído de la cavidad abdominal.
- Examen de rayos X del abdomen.. Cuando se ha desarrollado peritonitis, una radiografía (sin agentes de contraste) puede revelar signos de obstrucción intestinal, elevación del diafragma, ausencia de una burbuja de gas en el estómago y otros síntomas que indican indirectamente un proceso inflamatorio en el peritoneo.
- Ultrasonido. La ecografía puede ayudar a identificar algunas causas de peritonitis, como complicaciones por cálculos biliares, obstrucción intestinal, daño a la vejiga y enfermedad inflamatoria pélvica (inflamación genital).
- laparoscopia. Este procedimiento es el principal y más preciso para diagnosticar la peritonitis. El médico inserta un endoscopio a través de punciones en la pared abdominal anterior para examinar la cavidad abdominal. Con la misma herramienta se puede recolectar líquido inflamatorio (se enviará al laboratorio para identificar el agente causante de la infección).
Además, se determina el estado del sistema inmunológico (inmunograma), el sistema de coagulación sanguínea (coagulograma), se realizan ECG y otros estudios para preparar al paciente para la cirugía.
¡Importante! Si un paciente tiene peritonitis inespecífica, se detectan varios microbios en la cavidad abdominal según las pruebas en el líquido inflamatorio, pero con peritonitis específica, solo un microbio.Métodos de tratamiento de la peritonitis.
Debe saber que solo existe una opción para tratar la peritonitis: en el hospital y mediante cirugía. Además de la cirugía, el paciente requiere terapia general, pero siempre se realiza con la condición de que el paciente esté programado para una cirugía. Las situaciones en las que la peritonitis se trata exclusivamente con medicamentos no se relacionan con la enfermedad en sí, sino con su prevención en la inflamación no purulenta del órgano abdominal.
Intervención quirúrgica en el tratamiento de la peritonitis.
La foto muestra cómo se realiza la cirugía para la peritonitis.
El tratamiento quirúrgico de la peritonitis consiste en una cirugía abierta de la cavidad abdominal. La cirugía laparoscópica se realiza mediante pequeñas punciones utilizando instrumentos controlados por una cámara de video; no se realiza en peritonitis aguda. El hecho es que con una operación abierta, la inspección de todas las partes de la cavidad abdominal y la evaluación de la integridad del órgano es mucho más fácil y efectiva. Además, la causa de la enfermedad en sí suele requerir una cirugía abierta.
Para la peritonitis durante la cirugía se realiza lo siguiente:
- eliminación de la fuente de infección (pus, bilis, sangre, órgano muerto o inflamado);
- restaurar la integridad del órgano afectado (suturar la pared en caso de lesión);
- administración de soluciones antisépticas (yodo, peróxido de hidrógeno) para tratar el peritoneo infectado;
- drenaje de la cavidad abdominal (después de suturar la herida, se deja un tubo a través del cual se puede eliminar el líquido purulento recién acumulado).
El alcance de la operación puede ser mayor, dependiendo de la causa de la enfermedad. Si se desarrolla peritonitis debido a cáncer, las recomendaciones de tratamiento varían. A menudo se realiza una operación mínima para cerrar el defecto del órgano (perforación del estómago o los intestinos), después de lo cual se envía al paciente para que extirpe el tumor, si es posible.
Una vez finalizada la operación, en los próximos días es necesaria una nueva limpieza de la cavidad abdominal (otra operación) si la peritonitis está muy extendida.
¡Importante! Si se establece el diagnóstico de "peritonitis", la operación debe realizarse con urgencia, es decir, dentro de las 2-3 horas siguientes a la hospitalización del paciente.Medicamentos para el tratamiento de la peritonitis.

El tratamiento general de la peritonitis incluye el uso de medicamentos que combaten el agente infeccioso, eliminan las toxinas del torrente sanguíneo general y restablecen el equilibrio hídrico y ácido-base.
¡Importante! Está estrictamente prohibido tomar analgésicos hasta que se confirme el diagnóstico. Aliviar el dolor dificultará el diagnóstico porque los principales síntomas de la irritación peritoneal desaparecerán o se debilitarán.Los antibióticos para la peritonitis se prescriben antes de la cirugía, se introducen en la cavidad abdominal durante la cirugía y se continúan después de eliminar el pus durante 10 a 14 días.
Para la peritonitis, se prescriben los siguientes medicamentos antibacterianos:
- cefuroxima. Es un antibiótico de amplio espectro. El medicamento se vende en ampollas-frascos. Precio por 5 piezas: 75 rublos (41 hryvnia). Análogos de la droga: Claforan, Cefosin, Cephabol.
- amoxiclav. Un antibiótico eficaz contra muchas bacterias. El precio del polvo para preparar una solución para administración intravenosa es de 57 rublos (23 jrivnia). Las tabletas cuestan desde 250 rublos (103 jrivnia). La dosis máxima costará 420 rublos por 14 comprimidos (200 jrivnia). Análogo: Medoclav, Flemoclav, Augmentin.
- metronidazol. Este es un fármaco antibacteriano que destruye no solo las bacterias, sino también los agentes infecciosos que pertenecen a la clase de los protozoos. Es especialmente importante en caso de peritonitis en el contexto de una infección ginecológica. Se puede comprar una botella de solución por 25-57 rublos (11-23 jrivnia). Análogo: metronidazol-AKOS.
- clindamicina. Se prescribe si las pruebas revelan bacterias putrefactas. Una ampolla con el medicamento cuesta desde 580 rublos (235 jrivnia), las tabletas, desde 160 rublos (65 jrivnia). Análogos: clindacina, klimitsina.
- Vancomicina. Un antibiótico de “reserva” que se usa si es alérgico a Amoxiclav. El precio de la botella es de 340 rublos (138 jrivnia). Un análogo de la droga es Editsin.
- ciprofloxacina. Medicamento antibacteriano con un fuerte efecto contra las bacterias. La solución inyectable cuesta desde 35 rublos (22 jrivnia). Análogos: Ificipro, Procipro, Ciprodox.
- fluconazol. Este es un medicamento antimicótico que se puede comprar por 20 a 170 rublos (de 17 a 20 jrivnia). Los análogos son Caspofungin, Micafungin, Diflucan, que tienen una acción similar.

Además de los antibióticos, en el hospital el paciente recibe soluciones intravenosas para desintoxicar, analgésicos, antiinflamatorios y estimulantes intestinales (según las indicaciones). Este tratamiento se llama sintomático, es decir, dirigido a eliminar los síntomas individuales. En caso de pérdida masiva de sangre, se requiere una transfusión de glóbulos rojos.
Cómo tratar la peritonitis: mire el video:



