Penyebab dan tanda peritonitis. Tahapan dan klasifikasi penyakit. Metode diagnosis dan pengobatan peritonitis.
Isi artikel:- Apa itu peritonitis
- Alasan pembangunan
- Gejala dan tahapan
- Diagnostik
- Pilihan pengobatan
- Intervensi bedah
- Obat
Peritonitis adalah peradangan pada peritoneum, yang merupakan komplikasi patologi atau cedera pada organ perut yang mengancam jiwa. Proses inflamasi seringkali bersifat akut, yaitu berkembang dengan cepat - selama beberapa jam dan hari. Jauh lebih jarang, patologi mereda dan muncul kembali, yaitu berkembang dalam bentuk kronis.
Apa itu peritonitis?
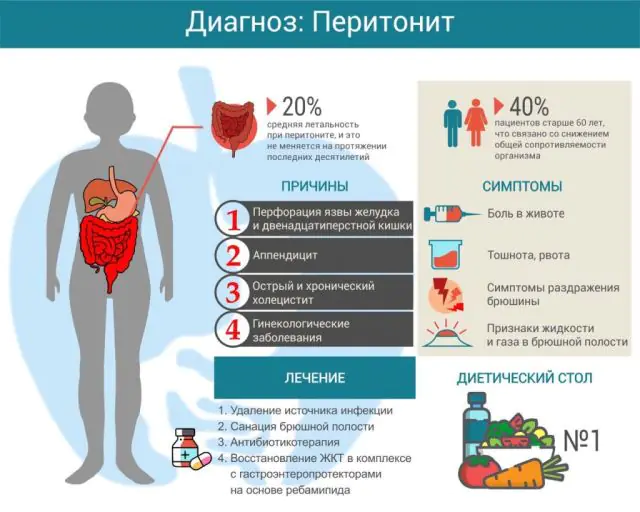
Karena rongga perut terbagi menjadi beberapa bagian anatomi, dan penyebab peritonitis cukup banyak, maka merupakan kebiasaan untuk membedakan beberapa bentuk peradangan pada lapisan peritoneum.
Tergantung pada prevalensinya, ada klasifikasi peritonitis berikut:
- Peritonitis terbatas. Ini terjadi jika area peritoneum yang meradang dibatasi oleh beberapa formasi, dan peradangan cenderung tidak menyebar ke luar peritoneum yang terkena. Pada dasarnya itu adalah abses atau abses, yang batasnya adalah perlengketan, endapan fibrinosa, omentum (lipatan peritoneum yang banyak mengandung jaringan lemak) atau lengkung usus. Oleh karena itu, abses apendikular (di area usus buntu), subdiafragma, subhepatik, dan panggul dapat terjadi.
- Peritonitis difus. Peradangan menyebar dengan cepat dan cenderung tidak terbatas pada satu bagian rongga perut saja. Jika peritonitis terletak di dekat sumber infeksi, maka dianggap lokal, tetapi jika menempati beberapa area anatomi rongga perut, maka bersifat umum.
Peritoneum sendiri mempunyai 2 lapisan yaitu visceral (lapisan dalam) dan parietal (lapisan luar). Peradangannya disertai dengan pelepasan cairan inflamasi, yang sifatnya menentukan bentuk peritonitis.
Tergantung pada jenis efusi, peritonitis menular adalah:
- serius. Cairan ini tidak berwarna dan sebagian besar terdiri dari sel darah putih pelindung.
- berserat. Melalui pori-pori kecil pada lapisan peritoneum, dengan peradangan parah, fibrin mulai dilepaskan - suatu zat yang memiliki sifat perekat. Bentuk ini menyebabkan terbentuknya perlengketan di rongga perut.
- Bernanah. Nanah dapat terbentuk di peritoneum itu sendiri atau sampai di sana karena pecahnya organ yang sudah meradang di mana massa bernanah telah menumpuk. Nanah terdiri dari sel darah putih mati dan bakteri. Peritonitis purulen mengancam jiwa karena reabsorpsi nanah melalui pori-pori terbuka lapisan peritoneum tidak mungkin dilakukan.
- Yg menyebabkan perbusukan. Komponen efusi pembusukan terjadi ketika bakteri pembusuk memasuki rongga perut, yang secara bertahap merusak dinding organ perut yang terkena.
Ada juga bentuk campuran, misalnya peritonitis fibrinosa-purulen.
Peritonitis aseptik dapat berupa:
- Empedu - Terjadi setelah pecahnya kandung empedu atau saluran empedu.
- Mochevym - berkembang ketika urin memasuki peritoneum, yang diamati ketika saluran kemih (ureter dan kandung kemih) pecah. Ruptur ginjal tidak menyebabkan peritonitis saluran kemih karena ginjal sendiri tidak ditutupi oleh peritoneum (terletak di retroperitoneum).
- Kalov - bila ada bagian usus yang pecah.
- Enzimatik - terjadi ketika cairan pankreas tumpah ke rongga perut.
- hemoragik - ditandai dengan adanya keluarnya darah pada rongga perut. Paling sering hal ini diamati ketika dinding organ pecah atau cedera perut.
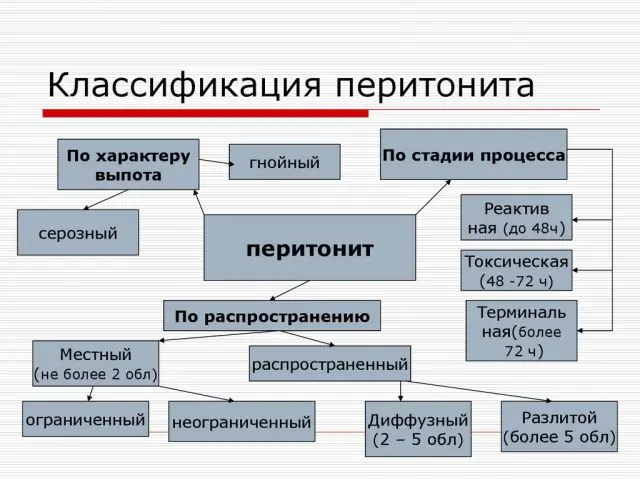
Skema jenis peritonitis
Komplikasi peritonitis berhubungan dengan dua skenario - sepsis abdominal dan syok septik. Sepsis perut atau abdominal merupakan penyakit lanjut ketika tidak ada sumber nanah tertentu (utama) di rongga perut. Komplikasi ini memerlukan beberapa operasi.
Sepsis adalah keracunan darah dan pembentukan fokus bernanah di organ lain. Manifestasi sepsis mungkin termasuk kerusakan hati (hepatitis), kerusakan otak (ensefalopati, edema serebral), pneumonia, gagal jantung, dan gagal ginjal.
Komplikasi lain dari peritonitis termasuk paresis usus (penurunan tonus otot usus), dehidrasi, dan fistula usus.
Prognosis peritonitis bergantung pada usia, jenis kelamin, dan durasi penyakit. Hal ini diperburuk dengan adanya penyakit usus besar, suatu tumor ganas. Jika peritonitis berlangsung lebih dari 24 jam, risiko kematiannya sangat tinggi.
Catatan! Seringkali “peritonitis” disebut “perut akut”. Namun konsep terakhir ini berlaku untuk semua patologi organ perut, yang memerlukan perawatan bedah. Dengan demikian, “perut akut” berpotensi menimbulkan peritonitis.Alasan berkembangnya peritonitis
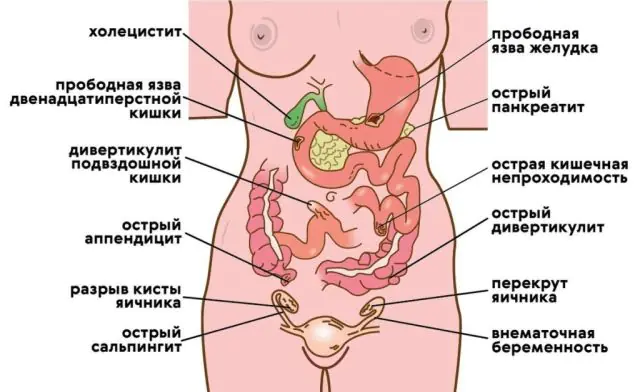
Peritonitis paling sering berkembang di bawah pengaruh infeksi yang menembus dari sumber manapun ke dalam rongga perut. Rongga perut sendiri dan peritoneum (selaput tipis yang menutupi organ perut dan dinding perut) normalnya steril, karena kemampuan selaput ini dalam menyerap dan mencerna bakteri dan benda asing yang hinggap di permukaannya. Infeksi yang terinfeksi atau zat beracun dengan cepat diserap dari permukaan ke dalam darah dan sistem limfatik.
Agen penyebab peritonitis dapat berupa:
- Bakteri nonspesifik. Ini semua adalah bakteri alami yang biasanya menghuni saluran pencernaan, misalnya E. coli, staphylococcus, streptococcus, enterococcus.
- Mikroba tertentu. Semua patogen yang bukan merupakan ciri khas penghuni sistem pencernaan, yang menimbulkan satu penyakit dengan gejala yang khas (biasanya disebut penyakit yang sama dengan patogen). Patogen spesifik termasuk Mycobacterium tuberkulosis, gonokokus, dan pneumokokus.
Infeksi terjadi baik primer maupun sekunder. Masuknya mikroba utama diamati ketika infeksi masuk melalui darah, getah bening, atau melalui saluran tuba. Dalam hal ini, peritonitis akan disebut primer. Tapi ini jarang terjadi - hanya 10-15% kasus. Infeksi sekunder lebih sering terjadi dan merupakan akibat dari peradangan pada organ perut.
Penyebab peritonitis sekunder dapat berupa:
- Perforasi. Ini adalah pecahnya suatu organ dan pelanggaran integritas dindingnya, akibatnya isi rongganya masuk ke rongga perut. Pelanggaran kekencangan organ dapat terjadi dengan radang usus buntu (radang usus buntu sekum), kolesistitis (radang kandung empedu), pankreatitis (radang pankreas), tukak lambung atau duodenum, divertikulum usus (pembesaran kantong di area terbatas), serta pemusnahan kanker.
- Cedera. Bisa terbuka atau tertutup. Luka tembus terbuka di perut menyebabkan kontaminasi langsung pada rongga perut dan mengganggu integritas organ dalam. Cedera tertutup terjadi ketika terjadi pendarahan pada suatu organ (pukulan kuat pada lambung), benda asing masuk ke lambung atau usus dan memecahkan dindingnya dari dalam.
- Komplikasi pasca operasi. Komplikasi pasca operasi pada organ perut disebabkan oleh peritonitis ketika luka pasca operasi terinfeksi, atau jahitan yang dipasang pada usus tidak mencukupi.
Penyebab paling umum dari peritonitis adalah radang usus buntu (hampir 60% kasus). Prevalensi kedua adalah kolesistitis akut (10%), urutan ketiga adalah penyakit lambung dan duodenum (7%).
Faktor non-infeksi juga dapat menyebabkan reaksi inflamasi pada peritoneum. Peradangan seperti itu disebut aseptik (“a” - tidak adanya, “septik” - berhubungan dengan infeksi) atau abakterial. Penyebab peritonitis aseptik dapat berupa empedu, darah, urin, cairan pankreas, yaitu cairan apa pun yang dapat masuk ke peritoneum ketika organ dalam rusak.
Gejala dan stadium peritonitis
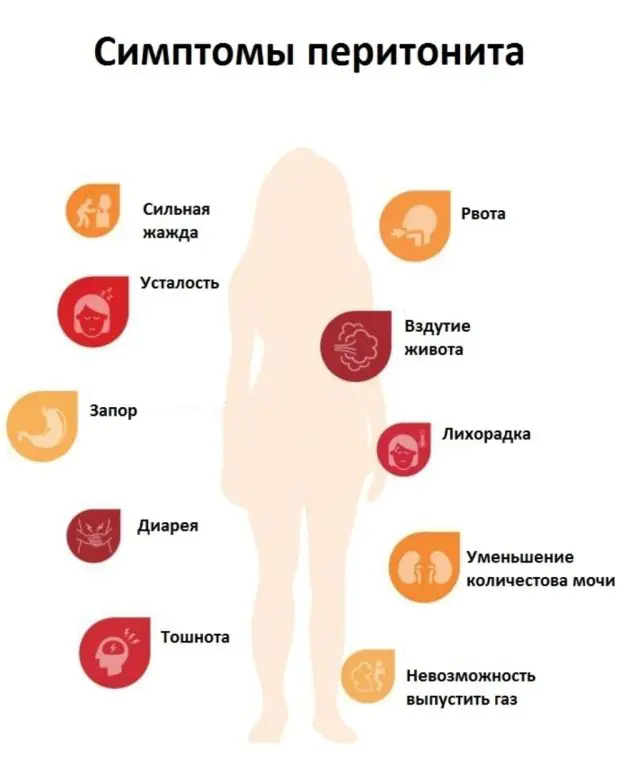
Timbulnya peritonitis merupakan penyakit pada organ perut. Gejala tergantung pada tahap proses inflamasi di peritoneum, serta sifat cairan inflamasi. Jika peritonitis purulen telah berkembang, gejalanya muncul lebih cepat dan lebih terasa.
Peritonitis akut menyebabkan gejala berikut, tergantung stadiumnya:
- Tahap 1 (reaktif). Setiap infeksi atau cairan yang tumpah ke peritoneum setelah pecahnya organ menyebabkan reaksi inflamasi yang khas - kemerahan, bengkak, dan pembentukan efusi inflamasi. Pada peritonitis tahap pertama, terjadi nyeri perut yang parah. Itu tidak hilang, itu bertahan selamanya. Rasa sakitnya bertambah jika pasien mencoba bergerak dan mengubah posisi tubuh, dan berkurang jika pasien berbaring diam. Terkadang terjadi muntah dan diare yang tidak kunjung sembuh. Tahap pertama berlangsung 24 jam sejak timbulnya peradangan pada peritoneum.
- Tahap 2 (beracun). Selain reaksi lokal, muncul gejala umum, misalnya terjadi demam, kondisi umum pasien memburuk tajam, muncul keringat lengket, kulit dan lidah kering, serta kulit menjadi pucat. Denyut nadi pasien menjadi lebih cepat dan tekanan darah meningkat. Sakit perut menjadi lebih hebat. Seseorang berguling-guling di tempat tidur dan tidak dapat menemukan posisi yang nyaman. Alasan reaksi umum tubuh adalah penyerapan racun dan produk pemecahan jaringan dari peritoneum yang meradang ke dalam aliran darah. Tahap kedua berkembang 1-2 hari setelah timbulnya penyakit.
- Tahap 3 (terminal). Ini adalah tahap komplikasi dan penipisan total pertahanan tubuh. Munculnya tanda-tanda kerusakan sistem saraf pusat merupakan hal yang khas. Pasien apatis, tidak aktif, muncul kebingungan, dan terkadang ada serangan kegembiraan. Kulit menjadi kebiruan, ciri wajah menjadi lancip, dan bola mata menjadi cekung. Tekanan darah turun tajam. Muntah hebat muncul, dan muntahannya terkadang mengandung feses. Rasa sakitnya menyebar ke seluruh perut.
Diagnosis peritonitis
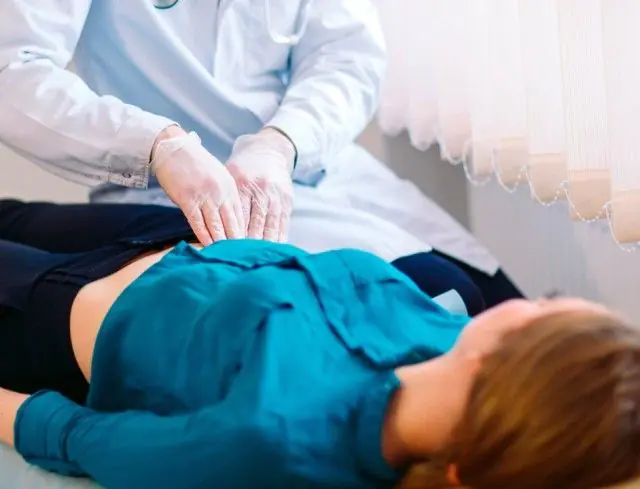
Peritonitis menimbulkan tanda-tanda iritasi pada peritoneum, yang dapat ditentukan oleh dokter pada saat pemeriksaan. Penelitian lain ditujukan untuk mengidentifikasi penyebab penyakit dan memilih metode pengobatan.
Pemeriksaan umum oleh dokter dapat mendeteksi gejala iritasi peritoneum berikut ini:
- Gejala Shchetkin-Blumberg. Dokter meletakkan telapak tangannya yang terbuka di area nyeri maksimal, perlahan membenamkan jari-jarinya, mulai menekan peritoneum. Lalu dia tiba-tiba melepaskan tangannya. Dengan peritonitis, peningkatan rasa sakit yang tajam terjadi pada saat dokter melepaskan tangan.
- Perut papan. Ini mengacu pada ketegangan pelindung otot-otot dinding perut anterior. Ini terjadi secara refleks seiring dengan munculnya rasa sakit di daerah peradangan peritoneum.
- Posisi janin. Pasien berbaring tak bergerak, menekan kakinya ke perut (ini mengurangi ketegangan peritoneum dan nyeri).
- tanda Kulenkampf. Gejalanya ditentukan pada wanita selama pemeriksaan vagina. Dokter memasukkan jari sampai ke leher rahim. Dengan peritonitis, nyeri terdeteksi di area forniks posterior vagina (cairan inflamasi menumpuk di sana).
Tanda-tanda patologi primer diidentifikasi secara terpisah, misalnya gejala khas radang usus buntu, kolesistitis, pankreatitis.
Diagnosis peritonitis di rumah sakit memerlukan tes dan studi berikut:
- Analisis darah umum. Mengungkapkan reaksi inflamasi berupa peningkatan tajam kadar leukosit dan LED.
- Kimia darah. Diperlukan untuk menilai fungsi organ dalam (terutama hati, ginjal dan pankreas). Ketika mereka rusak, perubahan tingkat enzim hati dan pankreas, perubahan tingkat protein total, glukosa, kalium, natrium, klorin, keseimbangan asam-basa darah dan indikator lainnya terdeteksi.
- Analisis bakteriologis. Untuk mengetahui ada tidaknya infeksi pada seluruh tubuh dan darah (sepsis), dilakukan pemeriksaan darah untuk sterilitas. Jika mikroba terdapat dalam darah, maka setelah diinokulasi pada media nutrisi, pertumbuhan bakteri ditentukan (patogen itu sendiri dan sensitivitasnya terhadap antibiotik diidentifikasi). Untuk analisis bakteri, cairan inflamasi yang diambil dari rongga perut juga digunakan.
- Pemeriksaan rontgen perut. Ketika peritonitis telah berkembang, pemeriksaan rontgen (tanpa zat kontras) dapat menunjukkan tanda-tanda obstruksi usus, peningkatan diafragma, tidak adanya gelembung gas di perut dan gejala lain yang secara tidak langsung menunjukkan proses inflamasi pada peritoneum.
- USG. USG dapat membantu mengidentifikasi beberapa penyebab peritonitis, seperti komplikasi batu empedu, penyumbatan usus, kerusakan kandung kemih, dan penyakit radang panggul (radang alat kelamin).
- Laparoskopi. Prosedur ini adalah yang utama dan paling akurat untuk mendiagnosis peritonitis. Dokter memasukkan endoskopi melalui tusukan di dinding anterior perut untuk memeriksa rongga perut. Dengan menggunakan instrumen yang sama, Anda dapat mengumpulkan cairan inflamasi (akan dikirim ke laboratorium untuk mengidentifikasi agen penyebab infeksi).
Selain itu, keadaan sistem kekebalan (imunogram), sistem pembekuan darah (koagulogram) ditentukan, EKG dan penelitian lain dilakukan untuk mempersiapkan pasien untuk operasi.
Penting! Jika pasien menderita peritonitis nonspesifik, beberapa mikroba terdeteksi di rongga perut menurut tes dalam cairan inflamasi, tetapi dengan peritonitis spesifik, hanya satu mikroba.Metode pengobatan peritonitis
Perlu Anda ketahui bahwa hanya ada satu pilihan untuk mengobati peritonitis - di rumah sakit dan melalui pembedahan. Selain operasi, pasien memerlukan terapi umum, namun selalu dilakukan dengan syarat pasien dijadwalkan untuk menjalani operasi. Situasi ketika peritonitis diobati secara eksklusif dengan obat-obatan tidak berhubungan dengan penyakit itu sendiri, tetapi dengan pencegahannya pada peradangan non-purulen pada organ perut.
Intervensi bedah dalam pengobatan peritonitis
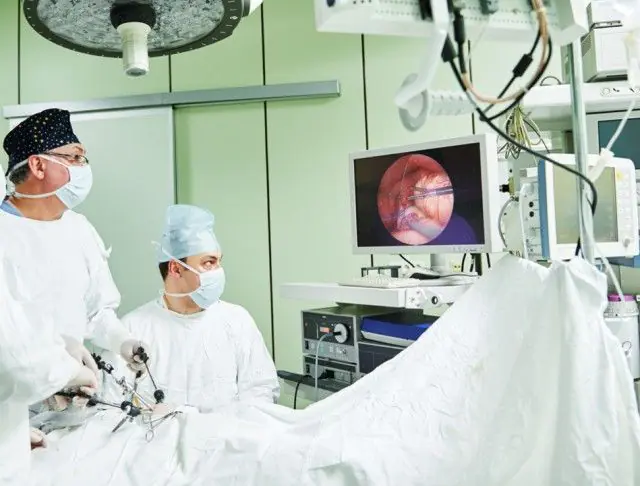
Foto tersebut menunjukkan bagaimana operasi dilakukan untuk peritonitis
Perawatan bedah peritonitis terdiri dari operasi terbuka pada rongga perut. Operasi laparoskopi dilakukan melalui tusukan kecil menggunakan instrumen di bawah kendali kamera video; tidak dilakukan pada peritonitis akut. Faktanya, dengan operasi terbuka, pemeriksaan seluruh bagian rongga perut dan penilaian integritas organ jauh lebih mudah dan efektif. Selain itu, penyebab penyakitnya sendiri seringkali memerlukan pembedahan terbuka.
Untuk peritonitis selama operasi, hal berikut dilakukan:
- menghilangkan sumber infeksi (nanah, empedu, darah, organ mati atau meradang);
- memulihkan integritas organ yang terkena (menjahit dinding jika terjadi cedera);
- pemberian larutan antiseptik (yodium, hidrogen peroksida) untuk mengobati peritoneum yang terinfeksi;
- drainase rongga perut (setelah menjahit luka, sebuah tabung tertinggal di dalamnya, di mana cairan purulen yang baru terakumulasi dapat dikeluarkan).
Ruang lingkup operasi mungkin lebih besar, tergantung penyebab penyakitnya. Jika peritonitis berkembang karena kanker, rekomendasi pengobatannya bervariasi. Seringkali operasi minimal dilakukan untuk menutup cacat organ (perforasi lambung atau usus), setelah itu pasien dirujuk untuk mengangkat tumor itu sendiri, jika memungkinkan.
Setelah operasi selesai, pembersihan rongga perut berulang kali (operasi lain) diperlukan dalam beberapa hari mendatang jika peritonitis meluas.
Penting! Jika diagnosis “peritonitis” ditegakkan, operasi harus segera dilakukan, yaitu dalam 2-3 jam berikutnya setelah pasien dirawat di rumah sakit.Obat untuk pengobatan peritonitis

Perawatan umum peritonitis mencakup penggunaan obat-obatan yang melawan agen infeksi, menghilangkan racun dari aliran darah secara umum, dan mengembalikan keseimbangan air dan asam-basa.
Penting! Dilarang keras mengonsumsi obat pereda nyeri apa pun sampai diagnosis dipastikan. Menghilangkan rasa sakit akan membuat diagnosis menjadi lebih sulit karena gejala utama iritasi peritoneum akan hilang atau melemah.Antibiotik untuk peritonitis diresepkan sebelum operasi, dimasukkan ke dalam rongga perut selama operasi, dan dilanjutkan setelah mengeluarkan nanah selama 10-14 hari.
Untuk peritonitis, obat antibakteri berikut ini diresepkan:
- sefuroksim. Ini adalah antibiotik spektrum luas. Obatnya dijual dalam botol ampul. Harga untuk 5 buah - 75 rubel (41 hryvnia). Analogi obatnya adalah Claforan, Cefosin, Cephabol.
- Amoxiclav. Antibiotik yang efektif melawan banyak bakteri. Harga bubuk untuk menyiapkan larutan untuk pemberian intravena adalah dari 57 rubel (23 hryvnia). Tablet berharga mulai 250 rubel (103 hryvnia). Dosis maksimum akan dikenakan biaya 420 rubel untuk 14 tablet (200 hryvnia). Analog - Medoclav, Flemoclav, Augmentin.
- Metronidazol. Ini adalah obat antibakteri yang tidak hanya menghancurkan bakteri, tetapi juga agen infeksi yang termasuk dalam golongan protozoa. Hal ini sangat penting untuk peritonitis dengan latar belakang infeksi ginekologi. Sebotol larutan dapat dibeli seharga 25-57 rubel (11-23 hryvnia). Analognya adalah Metronidazol-AKOS.
- Klindamisin. Diresepkan jika tes menunjukkan bakteri pembusuk. Ampul dengan obat berharga mulai 580 rubel (235 hryvnia), tablet - mulai 160 rubel (65 hryvnia). Analoginya - Klindasin, Kbatasin.
- Vankomisin. Antibiotik “cadangan” yang digunakan jika Anda alergi terhadap Amoxiclav. Harga botolnya mulai 340 rubel (138 hryvnia). Analog dari obat tersebut adalah Editsin.
- Ciprofloxacin. Obat antibakteri dengan efek kuat melawan bakteri. Solusi injeksi berharga mulai 35 rubel (22 hryvnia). Analoginya - Ificipro, Procipro, Ciprodox.
- Flukonazol. Ini adalah obat antijamur yang dapat dibeli seharga 20-170 rubel (dari 17-20 hryvnia). Analognya adalah Caspofungin, Micafungin, Diflucan, yang aksinya serupa.

Selain antibiotik, di rumah sakit pasien diberikan larutan intravena untuk detoksifikasi, obat pereda nyeri, obat anti inflamasi, dan stimulan usus (sesuai indikasi). Perawatan ini disebut simtomatik, yaitu bertujuan menghilangkan gejala individu. Jika terjadi kehilangan banyak darah, diperlukan transfusi sel darah merah.
Cara mengobati peritonitis - tonton videonya:



