Causes et signes de péritonite. Stades de la maladie et classification. Méthodes de diagnostic et de traitement de la péritonite.
Le contenu de l'article :- Qu'est-ce que la péritonite
- Raisons du développement
- Symptômes et étapes
- Diagnostique
- Options de traitement
- Intervention chirurgicale
- Médicaments
La péritonite est une inflammation du péritoine, qui constitue une complication potentiellement mortelle de pathologies ou de blessures de l'organe abdominal. Le processus inflammatoire est souvent aigu, c'est-à-dire qu'il se développe rapidement - sur plusieurs heures et jours. Beaucoup moins souvent, la pathologie s'atténue et reprend, c'est-à-dire qu'elle évolue sous une forme chronique.
Qu'est-ce que la péritonite ?
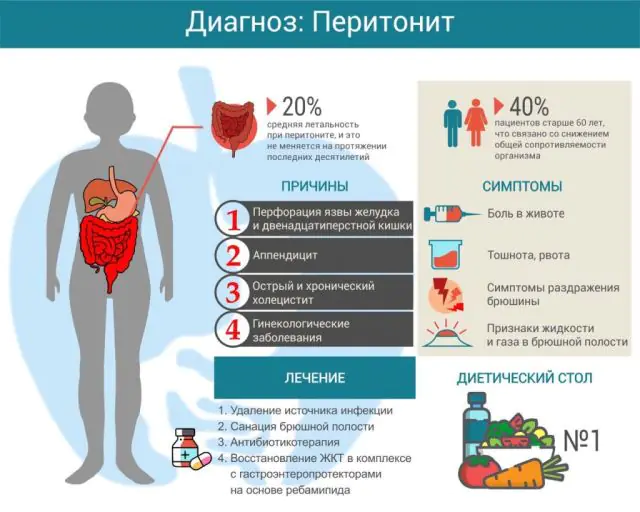
Étant donné que la cavité abdominale est divisée en plusieurs sections anatomiques et qu'il existe de nombreuses causes de péritonite, il est d'usage de distinguer plusieurs formes d'inflammation des couches péritonéales.
Selon la prévalence, il existe la classification suivante des péritonites :
- Péritonite limitée. Cela se produit si la zone de péritoine enflammé est limitée par une certaine formation et que l'inflammation n'a pas tendance à se propager au-delà du péritoine affecté. Essentiellement, il s'agit d'un abcès ou d'un abcès dont les limites sont des adhérences, des dépôts fibrineux, de l'omentum (un pli du péritoine qui contient beaucoup de tissu adipeux) ou des anses intestinales. En conséquence, des abcès appendiculaires (au niveau de l'appendice), sous-phréniques, sous-hépatiques et pelviens peuvent survenir.
- Péritonite diffuse. L’inflammation se propage rapidement et ne se limite généralement pas à une seule partie de la cavité abdominale. Si la péritonite est située à proximité de la source d'infection, elle est alors considérée comme locale, mais si elle occupe plusieurs zones anatomiques de la cavité abdominale, elle est alors générale.
Le péritoine lui-même comporte 2 couches : viscérale (couche interne) et pariétale (couche externe). Son inflammation s'accompagne de la libération de liquide inflammatoire dont la nature détermine la forme de la péritonite.
Selon le type d'épanchement, la péritonite infectieuse est :
- Séreux. Le liquide est incolore et constitué principalement de globules blancs protecteurs.
- Fibrineux. À travers de petits pores sur les couches du péritoine, en cas d'inflammation sévère, la fibrine commence à être libérée - une substance qui possède des propriétés adhésives. Cette forme conduit à la formation d'adhérences dans la cavité abdominale.
- Purulent. Du pus peut se former dans le péritoine lui-même ou y pénétrer en raison d'une rupture d'un organe déjà enflammé dans lequel une masse purulente s'est accumulée. Le pus est constitué de globules blancs morts et de bactéries. La péritonite purulente met la vie en danger car la réabsorption du pus à travers les pores ouverts des couches péritonéales est impossible.
- Putréfié. La composante putréfactive de l'épanchement se produit si des bactéries putréfactives pénètrent dans la cavité abdominale, ce qui détruit progressivement la paroi de l'organe abdominal affecté.
Il existe également des formes mixtes, par exemple la péritonite fibrineuse-purulente.
La péritonite aseptique peut être :
- Fiel - Survient après une rupture de la vésicule biliaire ou des voies biliaires.
- Mochevym - se développe si l'urine pénètre dans le péritoine, ce qui s'observe lors de la rupture des voies urinaires (uretères et vessie). La rupture rénale ne provoque pas de péritonite urinaire car les reins eux-mêmes ne sont pas recouverts de péritoine (ils sont situés dans le rétropéritoine).
- Kalov - lorsqu'une partie quelconque de l'intestin se rompt.
- Enzymatique - se produit lorsque le suc pancréatique se déverse dans la cavité abdominale.
- Hémorragique - caractérisé par la présence d'écoulements sanguins dans la cavité abdominale. Le plus souvent, cela s'observe avec une rupture de la paroi de l'organe ou une blessure abdominale.
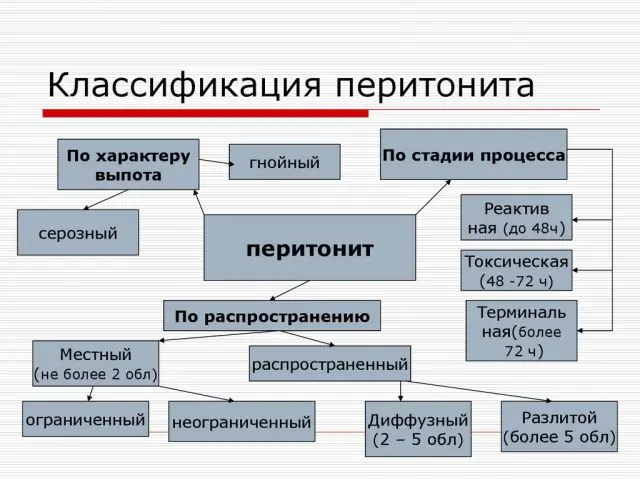
Schéma des types de péritonite
Les complications de la péritonite sont associées à deux scénarios : la septicémie abdominale et le choc septique. La septicémie abdominale ou abdominale est une maladie avancée lorsqu'il n'y a pas de source spécifique (primaire) de pus dans la cavité abdominale. Cette complication nécessite plusieurs opérations.
La septicémie est un empoisonnement du sang et la formation de foyers purulents dans d'autres organes. Les manifestations de septicémie peuvent inclure des lésions hépatiques (hépatite), des lésions cérébrales (encéphalopathie, œdème cérébral), une pneumonie, une insuffisance cardiaque et une insuffisance rénale.
Les autres complications de la péritonite comprennent la parésie intestinale (diminution du tonus musculaire intestinal), la déshydratation et les fistules intestinales.
Le pronostic de la péritonite dépend de l'âge, du sexe et de la durée de la maladie. Elle est aggravée par la présence d’une maladie du côlon, une tumeur maligne. Si la péritonite dure plus de 24 heures, le risque de décès est très élevé.
Note! La « péritonite » est souvent appelée « abdomen aigu ». Mais ce dernier concept s'applique à toute pathologie des organes abdominaux nécessitant un traitement chirurgical. Ainsi, un « abdomen aigu » est une péritonite potentielle.Raisons du développement de la péritonite
La péritonite se développe le plus souvent sous l'influence d'une infection qui pénètre de n'importe quelle source dans la cavité abdominale. La cavité abdominale elle-même et le péritoine (la fine membrane qui recouvre les organes abdominaux et la paroi abdominale) sont normalement stériles, en raison de la capacité de cette membrane à absorber et à digérer les bactéries et les corps étrangers qui se posent à sa surface. Les infections infectées ou les substances toxiques sont rapidement absorbées de la surface dans le système sanguin et lymphatique.
Les agents responsables de la péritonite peuvent être :
- Bactéries non spécifiques. Ce sont toutes des bactéries naturelles qui peuplent normalement le tractus gastro-intestinal, par exemple E. coli, staphylocoque, streptocoque, entérocoque.
- Microbes spécifiques. Tous les agents pathogènes qui ne sont pas des habitants caractéristiques du système digestif, qui provoquent une maladie présentant des symptômes typiques (la maladie est généralement appelée de la même manière que l'agent pathogène). Les agents pathogènes spécifiques comprennent Mycobacterium tuberculosis, les gonocoques et les pneumocoques.
L'infection survient soit primaire, soit secondaire. L’entrée primaire des microbes est observée lorsqu’une infection est introduite par le sang, la lymphe ou les trompes de Fallope. Dans ce cas, la péritonite sera dite primaire. Mais cela se produit assez rarement - seulement 10 à 15 % des cas. L'infection secondaire est observée beaucoup plus souvent et est une conséquence d'une inflammation de l'organe abdominal.
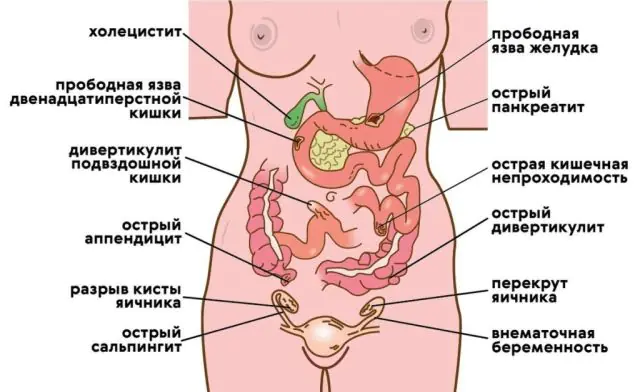
Les causes de péritonite secondaire peuvent être :
- Perforation. Il s'agit d'une rupture d'un organe et d'une violation de l'intégrité de sa paroi, à la suite de laquelle le contenu de sa cavité pénètre dans la cavité abdominale. Une violation de l'étanchéité de l'organe peut survenir avec une appendicite (inflammation de l'appendice du caecum), une cholécystite (inflammation de la vésicule biliaire), une pancréatite (inflammation du pancréas), un ulcère gastrique ou duodénal, un diverticule intestinal (expansion en forme de poche dans une zone limitée), ainsi que la destruction du cancer.
- Blessure. Peut être ouvert ou fermé. Une plaie ouverte et pénétrante dans l'abdomen provoque une contamination immédiate de la cavité abdominale et viole l'intégrité des organes internes. Une blessure fermée se produit lorsqu'il y a une hémorragie dans un organe (un coup violent sur l'estomac), qu'un corps étranger pénètre dans l'estomac ou les intestins et rompt leurs parois de l'intérieur.
- Complications postopératoires. Une complication après une intervention chirurgicale sur les organes abdominaux est causée par une péritonite lorsque la plaie postopératoire s'infecte ou que les sutures placées sur les intestins sont insuffisantes.
La cause la plus fréquente de péritonite est l’appendicite (près de 60 % des cas). La cholécystite aiguë occupe la deuxième place en termes de prévalence (10 %), tandis que la troisième place est occupée par les maladies de l'estomac et du duodénum (7 %).
Des facteurs non infectieux peuvent également provoquer une réaction inflammatoire du péritoine. Une telle inflammation est appelée aseptique (« a » - absence, « septique » - associée à une infection) ou abactérienne. Les causes de la péritonite aseptique peuvent être la bile, le sang, l'urine, le suc pancréatique, c'est-à-dire tout liquide pouvant pénétrer dans le péritoine lorsque les organes internes sont endommagés.
Symptômes et stades de la péritonite
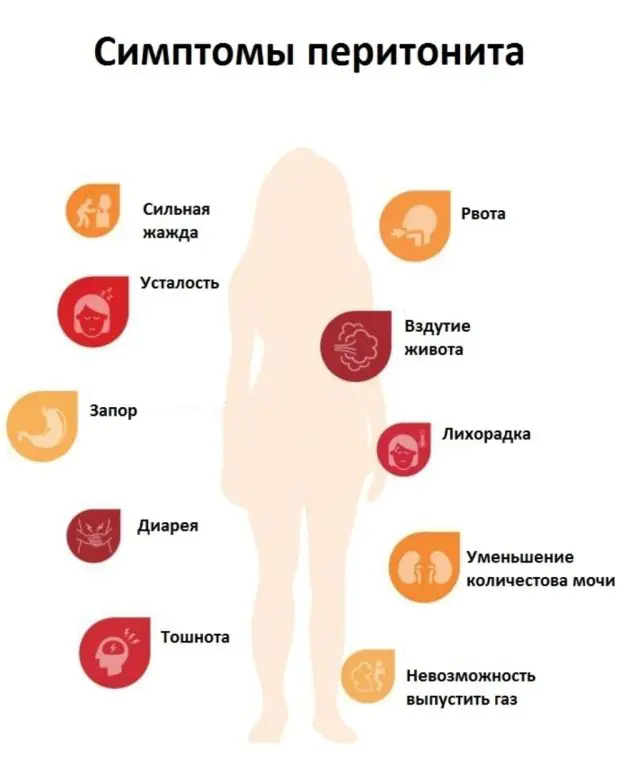
L'apparition de la péritonite est une maladie de l'organe abdominal. Les symptômes dépendent du stade du processus inflammatoire du péritoine, ainsi que de la nature du liquide inflammatoire. Si une péritonite purulente s'est développée, les symptômes apparaissent plus rapidement et sont plus prononcés.
La péritonite aiguë provoque les symptômes suivants, selon le stade :
- Étape 1 (réactif). Toute infection ou liquide qui se répand sur le péritoine après la rupture d'un organe provoque une réaction inflammatoire typique - rougeur, gonflement et formation d'un épanchement inflammatoire. Au premier stade de la péritonite, de graves douleurs abdominales surviennent. Cela ne disparaît pas, cela dure pour toujours. La douleur s'intensifie si le patient essaie de bouger et de changer de position, et diminue s'il reste immobile. Parfois, il y a des vomissements et de la diarrhée qui n’apportent aucun soulagement. La première étape dure 24 heures à compter du début de l'inflammation du péritoine.
- Stade 2 (toxique). En plus de la réaction locale, des symptômes généraux apparaissent, par exemple de la fièvre, l'état général du patient se détériore fortement, une sueur collante apparaît, une peau et une langue sèches et la peau devient pâle. Le pouls du patient s'accélère et la tension artérielle augmente. Les douleurs abdominales deviennent plus intenses. Une personne se retourne dans son lit et ne parvient pas à trouver une position confortable. La raison de la réaction générale du corps est l'absorption des toxines et des produits de dégradation des tissus du péritoine enflammé dans la circulation sanguine. La deuxième étape se développe 1 à 2 jours après le début de la maladie.
- Étape 3 (terminal). C’est le stade des complications et de l’épuisement complet des défenses de l’organisme. L'apparition de signes de lésions du système nerveux central est typique. Le patient est apathique, inactif, une confusion apparaît et il y a parfois des crises d'excitation. La peau devient bleutée, les traits du visage deviennent pointus et les globes oculaires enfoncés. La tension artérielle chute fortement. Des vomissements sévères apparaissent et le vomi contient parfois des matières fécales. La douleur se propage dans tout l'abdomen.
Diagnostic de péritonite
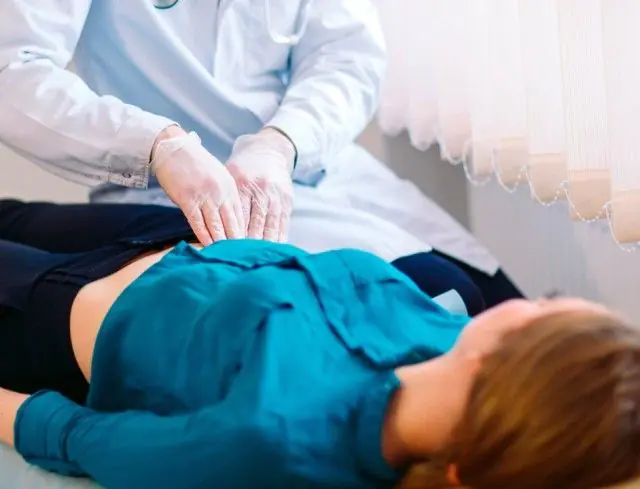
La péritonite provoque des signes d'irritation du péritoine, qui peuvent être déterminés par un médecin lors de l'examen. D'autres études visent à identifier la cause de la maladie et à choisir une méthode de traitement.
Un examen général par un médecin permet de détecter les symptômes d'irritation péritonéale suivants :
- Symptôme de Shchetkin-Blumberg. Le médecin place sa paume ouverte sur la zone de douleur maximale, plonge lentement ses doigts en commençant à appuyer sur le péritoine. Puis il retire brusquement sa main. Avec la péritonite, une forte augmentation de la douleur se produit au moment où le médecin retire la main.
- Ventre de planche. Il s'agit de la tension protectrice des muscles de la paroi abdominale antérieure. Cela se produit par réflexe avec l'apparition de douleurs dans la zone d'inflammation du péritoine.
- Position fœtale. Le patient reste immobile, pressant ses jambes contre son ventre (cela réduit la tension du péritoine et la douleur).
- Le signe de Kulenkampf. Le symptôme est déterminé chez la femme lors d'un examen vaginal. Le médecin insère les doigts jusqu'au col. Avec la péritonite, une douleur est détectée dans la zone du cul-de-sac vaginal postérieur (du liquide inflammatoire s'y accumule).
Les signes de pathologie primaire sont identifiés séparément, par exemple les symptômes caractéristiques de l'appendicite, de la cholécystite, de la pancréatite.
Le diagnostic de péritonite en milieu hospitalier nécessite les tests et études suivants :
- Analyse sanguine générale. Révèle une réaction inflammatoire sous la forme d'une forte augmentation du taux de leucocytes et d'ESR.
- Chimie sanguine. Nécessaire pour évaluer la fonction des organes internes (principalement le foie, les reins et le pancréas). Lorsqu'ils sont endommagés, des modifications du niveau d'enzymes hépatiques et pancréatiques, des modifications du niveau de protéines totales, de glucose, de potassium, de sodium, de chlore, de l'équilibre acido-basique du sang et d'autres indicateurs sont détectées.
- Analyse bactériologique. Pour savoir s'il y a une infection de tout le corps et du sang (septicémie), un test sanguin de stérilité est effectué. Si des microbes sont présents dans le sang, après l'avoir inoculé sur un milieu nutritif, la croissance des bactéries est déterminée (l'agent pathogène lui-même et sa sensibilité aux antibiotiques sont identifiés). Pour l'analyse bactérienne, du liquide inflammatoire prélevé dans la cavité abdominale est également utilisé.
- Examen radiographique de l'abdomen. Lorsqu'une péritonite s'est développée, une radiographie (sans produits de contraste) peut révéler des signes d'obstruction intestinale, un diaphragme surélevé, l'absence de bulle de gaz dans l'estomac et d'autres symptômes indiquant indirectement un processus inflammatoire dans le péritoine.
- Ultrason. L'échographie peut aider à identifier certaines causes de péritonite, telles que les complications liées aux calculs biliaires, à l'obstruction intestinale, aux lésions de la vessie et à la maladie inflammatoire pelvienne (inflammation génitale).
- Laparoscopie. Cette procédure est la principale et la plus précise pour diagnostiquer la péritonite. Le médecin insère un endoscope par des perforations sur la paroi abdominale antérieure pour examiner la cavité abdominale. À l'aide du même instrument, vous pouvez prélever du liquide inflammatoire (il sera envoyé au laboratoire pour identifier l'agent causal de l'infection).
De plus, l'état du système immunitaire (immunogramme), du système de coagulation sanguine (coagulogramme) est déterminé, un ECG et d'autres études sont effectués pour préparer le patient à la chirurgie.
Important! Si un patient présente une péritonite non spécifique, plusieurs microbes sont détectés dans la cavité abdominale selon des tests dans le liquide inflammatoire, mais avec une péritonite spécifique - un seul microbe.Méthodes de traitement de la péritonite
Vous devez savoir qu'il n'existe qu'une seule option pour traiter la péritonite : à l'hôpital et par chirurgie. En plus de la chirurgie, le patient a besoin d'un traitement général, mais celui-ci est toujours effectué à condition que le patient soit programmé pour une intervention chirurgicale. Les situations dans lesquelles la péritonite est traitée exclusivement avec des médicaments ne concernent pas la maladie elle-même, mais sa prévention en cas d'inflammation non purulente de l'organe abdominal.
Intervention chirurgicale dans le traitement de la péritonite
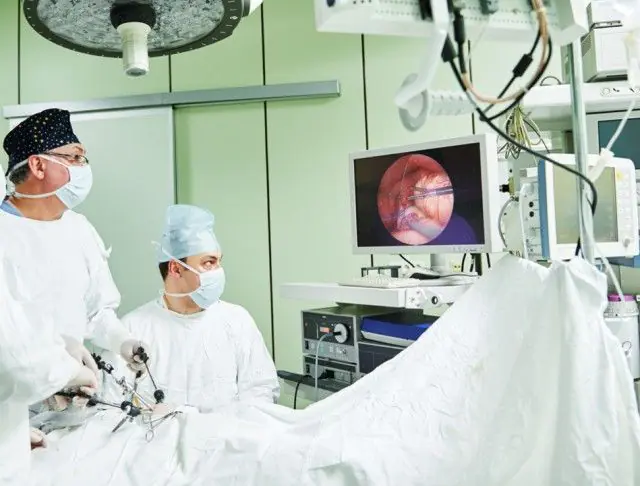
La photo montre comment se déroule la chirurgie de la péritonite
Le traitement chirurgical de la péritonite consiste en une intervention chirurgicale ouverte sur la cavité abdominale. La chirurgie laparoscopique est réalisée par petites ponctions à l'aide d'instruments sous contrôle d'une caméra vidéo ; elle n'est pas réalisée dans les péritonites aiguës. Le fait est qu'avec une opération ouverte, l'inspection de toutes les parties de la cavité abdominale et l'évaluation de l'intégrité de l'organe sont beaucoup plus faciles et efficaces. De plus, la cause même de la maladie nécessite souvent une intervention chirurgicale ouverte.
En cas de péritonite chirurgicale, les opérations suivantes sont effectuées :
- élimination de la source d'infection (pus, bile, sang, organe mort ou enflammé) ;
- restaurer l'intégrité de l'organe affecté (suture de la paroi en cas de blessure) ;
- administration de solutions antiseptiques (iode, peroxyde d'hydrogène) pour traiter le péritoine infecté ;
- drainage de la cavité abdominale (après avoir suturé la plaie, on y laisse un tube à travers lequel le liquide purulent nouvellement accumulé peut être éliminé).
L'ampleur de l'opération peut être plus importante, selon la cause de la maladie. Si une péritonite se développe en raison d'un cancer, les recommandations thérapeutiques varient. Souvent, une opération minime est effectuée pour fermer le défaut d'un organe (perforation de l'estomac ou des intestins), après quoi le patient est envoyé pour retirer la tumeur elle-même, si possible.
Une fois l'opération terminée, un nettoyage répété de la cavité abdominale (une autre opération) est nécessaire dans les prochains jours si la péritonite est généralisée.
Important! Si un diagnostic de « péritonite » est établi, l’opération doit être réalisée en urgence, c’est-à-dire dans les 2-3 heures suivant l’hospitalisation du patient.Médicaments pour le traitement de la péritonite

Le traitement général de la péritonite comprend l'utilisation de médicaments qui combattent l'agent infectieux, éliminent les toxines de la circulation sanguine générale et rétablissent l'équilibre hydrique et acido-basique.
Important! Il est strictement interdit de prendre des analgésiques jusqu'à ce que le diagnostic soit confirmé. Soulager la douleur rendra le diagnostic plus difficile car les principaux symptômes de l’irritation péritonéale disparaîtront ou s’atténueront.Les antibiotiques contre la péritonite sont prescrits avant l'intervention chirurgicale, introduits dans la cavité abdominale pendant l'intervention chirurgicale et poursuivis après l'élimination du pus pendant 10 à 14 jours.
Pour la péritonite, les médicaments antibactériens suivants sont prescrits :
- Céfuroxime. C'est un antibiotique à large spectre. Le médicament est vendu en ampoules-flacons. Prix pour 5 pièces - 75 roubles (41 hryvnia). Analogues du médicament - Claforan, Cefosin, Cephabol.
- Amoxiclav. Un antibiotique efficace contre de nombreuses bactéries. Le prix de la poudre pour préparer une solution pour administration intraveineuse est de 57 roubles (23 hryvnia). Les comprimés coûtent à partir de 250 roubles (103 hryvnia). La dose maximale coûtera 420 roubles pour 14 comprimés (200 hryvnia). Analogue - Medoclav, Flemoclav, Augmentin.
- Métronidazole. Il s'agit d'un médicament antibactérien qui détruit non seulement les bactéries, mais également les agents infectieux appartenant à la classe des protozoaires. Ceci est particulièrement important en cas de péritonite dans le contexte d'une infection gynécologique. Une bouteille de solution peut être achetée pour 25 à 57 roubles (11 à 23 hryvnia). Analogue - Métronidazole-AKOS.
- Clindamycine. Prescrit si les tests révèlent des bactéries putréfactives. Une ampoule contenant le médicament coûte à partir de 580 roubles (235 hryvnia), les comprimés à partir de 160 roubles (65 hryvnia). Analogues - Clindacine, Klimitsin.
- Vancomycine. Un antibiotique « de réserve » utilisé si vous êtes allergique à l’Amoxiclav. Le prix de la bouteille est de 340 roubles (138 hryvnia). Un analogue du médicament est Editsin.
- Ciprofloxacine. Médicament antibactérien ayant un fort effet contre les bactéries. La solution injectable coûte 35 roubles (22 hryvnia). Analogues - Ificipro, Procipro, Ciprodox.
- Fluconazole. Il s'agit d'un médicament antifongique qui peut être acheté pour 20 à 170 roubles (de 17 à 20 hryvnia). Les analogues sont la Caspofungine, la Micafungine, le Diflucan, qui ont une action similaire.

En plus des antibiotiques, le patient reçoit à l'hôpital des solutions intraveineuses de désintoxication, des analgésiques, des anti-inflammatoires et des stimulants intestinaux (comme indiqué). Ce traitement est dit symptomatique, c'est-à-dire visant à éliminer les symptômes individuels. En cas de perte de sang massive, une transfusion de globules rouges est nécessaire.
Comment traiter la péritonite - regardez la vidéo :



