Hasil operasi yang tidak berhubungan dengan pengobatan luka bernanah adalah penutupan bidang bedah dengan penjahitan. Jika jaringan terinfeksi, ahli bedah menciptakan kesempatan untuk mengeluarkan nanah dan mengurangi jumlah infiltrasi. Bahan jahitan yang digunakan dalam pembedahan bisa alami atau sintetis. Jahitan pengikat dapat lepas secara spontan beberapa saat setelah operasi, atau memerlukan bantuan dokter untuk melepasnya.
Jika cairan serosa berwarna ceri gelap atau keluarnya cairan bernanah keluar di lokasi jahitan, ini adalah tanda proses inflamasi yang berkembang dan pembentukan fistula pengikat. Munculnya gejala-gejala tersebut merupakan tanda penolakan ligatur dan alasan untuk melanjutkan pengobatan. Fistula yang muncul setelah operasi tidak dapat dianggap sebagai fenomena normal, diperlukan perawatan segera di bawah bimbingan dokter bedah.
Penyebab Fistula Ligatur:
Infeksi pada luka karena mengabaikan persyaratan antiseptik;
Reaksi alergi terhadap bahan jahitan.
Ada beberapa faktor yang meningkatkan kemungkinan terjadinya fistula pasca operasi:
Reaktivitas imun (biasanya lebih tinggi pada orang muda);
aksesi infeksi kronis;
Infeksi nosokomial, khas untuk rumah sakit bedah dan terapeutik;
Staphylococcus dan streptococcus masuk ke dalam luka, yang biasanya selalu ditemukan pada kulit manusia;
Lokalisasi dan jenis intervensi bedah (operasi caesar, pembedahan paraproctitis, dll.);
Penipisan protein pada kanker;
Kekurangan vitamin dan mineral;
Gangguan metabolisme (diabetes melitus, obesitas, gangguan metabolisme).
Fitur Fistula Ligatur:
Terjadi di bagian tubuh mana pun;
Terjadi di semua jenis jaringan tubuh manusia (epidermis, jaringan otot, fasia);
Terjadi kapan saja (minggu, bulan, tahun) setelah operasi;
Mereka memiliki perkembangan gambaran klinis yang berbeda (jahitan dapat ditolak oleh tubuh dengan penyembuhan luka lebih lanjut, atau dapat menjadi sangat meradang dengan luka bernanah dan tidak sembuh-sembuh);
Mereka terjadi terlepas dari bahan benang pengikatnya.
Gejala Fistula Ligatur
Perkembangan fistula pasca operasi terjadi sesuai dengan skenario berikut:
Dalam beberapa hari setelah operasi, area luka menebal, sedikit membengkak, dan terasa nyeri. Kulit di sekitarnya menjadi merah dan lebih panas saat disentuh dibandingkan area lainnya.
Setelah 6-7 hari, ketika tekanan diberikan, cairan serosa dan nanah keluar dari bawah jahitan.
Suhu tubuh secara umum naik ke nilai subfebrile (37,5-38°).
Fistula dapat menutup secara spontan dan kemudian terbuka kembali.
Pemulihan hanya mungkin terjadi setelah operasi berulang.
Komplikasi yang timbul dari munculnya fistula pasca operasi
Abses adalah rongga berisi nanah;
Selulitis – masuknya lemak subkutan dalam proses inflamasi;
Eventration – hilangnya organ dalam karena pencairan jaringan yang bernanah;
Sepsis - penyebaran isi bernanah di rongga dada, tengkorak, dan rongga perut;
Demam resorptif toksik adalah hipertermia yang diucapkan sebagai reaksi tubuh.
Diagnostik
Diagnosis utama fistula pengikat dilakukan di ruang ganti selama pemeriksaan visual luka oleh ahli bedah. Untuk memperjelas lokasi fistula, ada tidaknya komplikasi (abses, kebocoran bernanah), dilakukan pemindaian ultrasonografi pada luka bedah.
Jika fistula terletak jauh di dalam jaringan dan diagnosisnya sulit, maka fistulografi digunakan. Selama pemeriksaan, zat kontras disuntikkan ke saluran fistula dan dilakukan radiografi. Akibat manipulasi tersebut, saluran fistula akan terlihat jelas pada foto rontgen.
Pengobatan fistula ligatur
Sebagian besar kasus fistula ligatur hanya dapat diatasi melalui pembedahan. Semakin lama fistula pasca operasi terjadi, semakin sulit untuk disembuhkan. Terapi kompleks menggunakan obat-obatan digunakan untuk pengobatan.
Kelompok obat yang digunakan untuk mengobati fistula:
Antiseptik lokal - salep yang larut dalam air (Levosin, Levomekol, Trimistan), bubuk halus (Gentaxan, Tyrozur, Baneocin);
Agen antibakteri – Ampisilin, Norfloxacin, Ceftriaxone, Levofloxacin;
Enzim untuk penghancuran jaringan mati - Tripsin, Chymotrypsin.
Karena obat-obatan tersebut mempertahankan efeknya selama beberapa jam, obat-obatan tersebut disuntikkan ke dalam saluran fistula dan didistribusikan ke seluruh jaringan di sekitar luka beberapa kali sehari.
Salep berbahan dasar lemak (salep Synthomycin, salep Vishnevsky) mencegah keluarnya nanah, sehingga tidak digunakan jika terdapat cairan bernanah yang banyak.
Selain perawatan bedah dan obat, fisioterapi digunakan:
kuarsaisasi permukaan luka;
Akibat penggunaan terapi UHF, mikrosirkulasi darah dan getah bening membaik, sehingga mengurangi pembengkakan dan menghentikan penyebaran infeksi. Perawatan kuarsa memiliki efek merugikan pada bakteri patogen, mendorong proses remisi yang stabil, meskipun tidak menjamin pemulihan total.
“Standar emas” untuk pengobatan fistula ligatur adalah operasi yang menghilangkan masalah sepenuhnya.
Kemajuan operasi untuk menghilangkan fistula pengikat:
Perawatan tiga kali pada bidang bedah dengan antiseptik berupa larutan alkohol yodium.
Suntikan larutan anestesi ke dalam jaringan di sekitar luka bedah dan di bawahnya (Lidokain - larutan 2%, Novokain - larutan 5%).
Suntikan pewarna ke dalam saluran fistula untuk pemeriksaan menyeluruh (“cat hijau” dan hidrogen peroksida).
Diseksi fistula, pelepasan pengikat seluruhnya.
Menghilangkan penyebab timbulnya fistula disertai revisi jaringan disekitarnya.
Hentikan kemungkinan pendarahan dengan elektrokoagulator atau hidrogen peroksida 3%, karena menjahit pembuluh darah dapat memicu munculnya fistula baru.
Cuci luka dengan antiseptik (Dekasan, alkohol 70%, Klorheksidin).
Menutup luka dengan jahitan kembali dengan pemasangan drainase aktif.
Setelah operasi, pasien membutuhkan pembalut dan pembilasan drainase. Jika cairan bernanah tidak teratasi, drainase dikeluarkan.
Obat-obatan yang digunakan dengan adanya komplikasi (radang jaringan phlegmonous, kebocoran bernanah):
Obat antiinflamasi nonsteroid (NSAID) – nimesil, diklofenak, dikloberl;
Salep untuk regenerasi jaringan - salep troxevasin dan methyluracil;
Sediaan herbal dengan vitamin E (lidah buaya, minyak buckthorn laut).
Revisi lokal pada jaringan yang meradang dengan diseksi luas pada fistula adalah bentuk klasik perawatan bedah fistula pasca operasi. Kebanyakan teknik invasif minimal tidak efektif dalam mengatasi komplikasi ini.
Pengobatan sendiri terhadap bekas luka pengikat tidak akan membawa kesembuhan, karena hanya pembedahan dan debridemen luka selanjutnya yang dapat menyelamatkan pasien dari komplikasi. Waktu yang berharga akan hilang ketika mencoba pengobatan sendiri.
Prognosis dan pencegahan
Dalam kasus di mana tubuh menolak jahitan bedah yang terbuat dari bahan apa pun, prognosis operasinya tidak baik. Situasinya sama dengan pengobatan sendiri - dalam hal ini sangat sulit untuk membuat prognosis.
Tidak mungkin untuk mengambil tindakan pencegahan terhadap munculnya fistula, karena bahkan dengan kepatuhan yang ketat terhadap antiseptik, infeksi dapat menembus luka bedah dan penolakan bahan jahitan.
Penulis artikel: Volkov Dmitry Sergeevich | Ph.D. ahli bedah, ahli flebologi
Pendidikan: Universitas Kedokteran dan Gigi Negeri Moskow (1996). Pada tahun 2003, ia menerima diploma dari pusat pendidikan dan ilmiah medis untuk administrasi Presiden Federasi Rusia.
5 resep rambut buatan sendiri yang paling efektif!
13 rempah yang efektif untuk menurunkan berat badan
Fistula adalah saluran yang menghubungkan rongga tubuh atau organ berongga dengan lingkungan luar atau satu sama lain. Fistula juga disebut fistula. Paling sering diwakili oleh tubulus sempit, yang ditutupi dari dalam dengan epitel atau jaringan ikat muda. Fistula juga dapat terbentuk dengan latar belakang berbagai proses patologis yang terjadi di dalam tubuh.
Fistula pada gusi gigi adalah formasi patologis yang diwakili oleh saluran kecil melalui gusi menuju lesi. Paling sering, fistula berasal dari akar gigi yang sakit. Ini mengalirkan eksudat serosa atau purulen dari sumber peradangan. Anda dapat melihat fistula di tempat proyeksi gigi, di bagian atasnya. Sepertinya tempat yang sakit.
Fistula perirektal terjadi akibat gangguan metabolisme pada jaringan sekitar ampula rektum. Paling sering, ini adalah akibat dari paraproctitis, atau proctitis, yang gejalanya adalah abses serat. Manifestasi utamanya adalah keluarnya cairan bernanah atau berdarah, nyeri, gatal, dan iritasi pada epidermis daerah anus.
Fistula ligatur setelah melahirkan melalui pembedahan adalah salah satu komplikasi umum dari operasi ini. Berbahaya karena merupakan sumber infeksi dan dapat menyebabkan kerusakan toksik pada tubuh wanita.Setiap operasi, tidak terkecuali persalinan melalui operasi caesar, diakhiri dengan penjahitan.
Pembaruan terakhir tanggal 23/06/2019
Nanah pada luka pasca operasi menunjukkan perkembangan komplikasi infeksi. Dalam ortopedi dan traumatologi, penyakit ini sulit diobati dan menyebabkan kecacatan pada pasien. Infeksi paraprostetik menyebabkan peningkatan lama rawat inap di rumah sakit dan memerlukan biaya untuk memberantasnya.

Infeksi setelah endoprostetik bisa bersifat dangkal atau dalam, akut atau kronis, dan berkembang pada awal atau akhir periode pasca operasi. Proses inflamasi hanya dapat mempengaruhi jaringan lunak ekstremitas bawah atau menyebar ke sendi yang dioperasi.
Jika setelah endoprostetik terdapat nanah di bekas luka, suhu tubuh meningkat dan kaki terasa nyeri, segera pergi ke dokter. Dia akan memeriksa Anda, memerintahkan tes yang diperlukan dan mencari tahu seberapa serius kondisi Anda. Anda harus pergi ke rumah sakit dan menjalani perawatan.
Relevansi masalah
Menurut berbagai data, kejadian infeksi paraprostetik dini setelah penggantian primer sendi besar adalah 0,3-0,5%, setelah revisi - 9%. Proses inflamasi terdeteksi selama tiga minggu pertama setelah operasi.
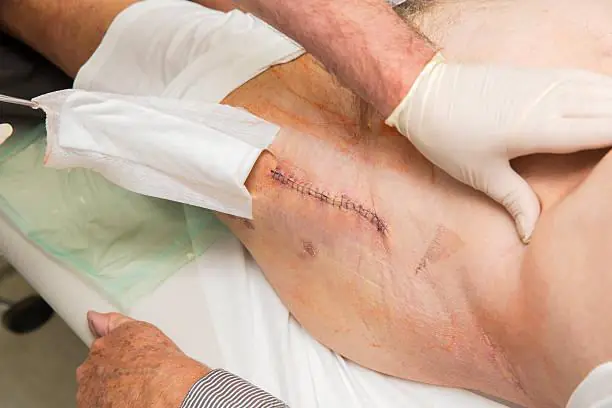
Jika kita berbicara tentang kejadian komplikasi infeksi lanjut, maka paling sering terjadi pada dua tahun pertama setelah endoprostetik (1,63% pasien). Lebih jarang (pada 0,59% dari mereka yang dioperasi), infeksi paraprostetik dalam berkembang dalam 8 tahun berikutnya setelah operasi.
Frekuensi komplikasi infeksi tidak berubah selama beberapa dekade. Namun, jumlah artroplasti telah meningkat secara signifikan, dan jumlah komplikasi juga meningkat. Oleh karena itu, pencegahan, diagnosis dini, dan pengobatan menjadi semakin penting.
Fakta! Penelitian ilmiah telah menunjukkan bahwa risiko terjadinya komplikasi infeksi bergantung pada jenis endoprostesis. Ternyata secara total, implantasi model dalam negeri lebih sering menyebabkan peradangan (3-10% kasus) dibandingkan pemasangan model impor (0,3-4,8%).
Apa itu infeksi bekas operasi?
SSI adalah peradangan akut atau kronis yang berkembang di lokasi sayatan atau di area yang bersifat iatrogenik selama pembedahan. Pada 67% kasus, infeksi hanya mengenai area sayatan bedah, dan pada 33% kasus, infeksi menyebar ke sendi yang ditanamkan.
Faktor berkembangnya SSI:
- durasi operasi lebih dari 3 jam;
- kesulitan teknis selama operasi;
- kehilangan darah intraoperatif lebih dari 1 liter;
- ketidakstabilan endoprostesis yang dipasang;
- penggunaan bahan sintetis dan biologis tambahan selama operasi;
- adanya penyakit kronis yang parah.

Proses inflamasi yang tidak menyebar ke sendi yang dioperasi dapat diatasi tanpa revisi artroplasti. Jika infeksi menyerang jaringan tulang, komponen endoprostesis, sisa-sisa kapsul sendi atau bagian lain dari sendi lutut atau pinggul, maka akan sangat sulit untuk diobati. Dalam kasus ini, kemungkinan besar pasien memerlukan artroplasti berulang.
Ada beberapa faktor yang memperparah kondisi pasien, memperlambat pemulihan dan memperburuk prognosis: penurunan imunitas, operasi sebelumnya, seringnya pengobatan antibiotik. Resistensi mikroflora yang terdeteksi terhadap agen antibakteri, sirkulasi darah yang buruk di area sendi, dan lesi bernanah yang masif juga mempersulit terapi.
Jenis infeksi paraprostetik
Dalam ortopedi dan traumatologi, beberapa klasifikasi SSI digunakan. Sistematisasi dan penetapan infeksi ke jenis tertentu membantu dokter menilai tingkat keparahan kondisi pasien. Klasifikasi Coventry-Fitzgerald-Tsukayama adalah yang paling umum.
Tabel 1. Jenis infeksi paraprostetik dalam menurut Coventry-Fitzgerald-Tsukayama.
| Jenis | Waktu pengembangan | Taktik pengobatan | |
| SAYA | Pasca operasi akut | bulan pertama | Revisi luka pasca operasi, pengangkatan jaringan nekrotik, dan bila perlu penggantian beberapa bagian endoprostesis dengan tetap mempertahankan komponen utamanya. |
| II | Kronis terlambat | Dari 1 bulan hingga 1 tahun | Endoprostetik revisi wajib. |
| AKU AKU AKU | Hematogen akut | Setelah 1 tahun | Upaya mempertahankan prostesis yang terpasang sepenuhnya dibenarkan. |
| IV | Budaya intraoperatif yang positif | Kolonisasi bakteri tanpa gejala pada permukaan implan | Pengobatan konservatif terdiri dari terapi antibiotik parenteral selama 6 minggu. |
Dalam klasifikasi yang dibuat oleh Institut Penelitian Traumatologi dan Ortopedi Novosibirsk, SSI dibagi menjadi akut awal, akut akhir, dan kronis. Yang pertama berkembang dalam waktu tiga bulan setelah endoprostetik, yang kedua - pada 3-12 bulan, yang ketiga - setelah 1 tahun. Komplikasi infeksi dapat terjadi dalam bentuk laten, fistulous, phlegmon, atau atipikal.
Menurut prevalensinya, infeksi bersifat epifascial (dangkal) dan subfascial (dalam). Dapat disertai ketidakstabilan total, femoralis, atau tibialis.
Infeksi dangkal dan dalam
Terjadi pada bulan pertama setelah endoprostetik. Ditandai dengan berkembangnya peradangan pada jaringan lunak ekstremitas bawah. Sendi pinggul atau lutut itu sendiri tetap utuh, artinya tidak terlibat dalam proses patologis. Penyebab komplikasi paling sering adalah masuknya mikroorganisme patogen ke dalam luka selama operasi atau pada periode pasca operasi.
- nekrosis kulit;
- fistula pengikat;
- perbedaan tepi luka;
- hematoma subkutan.
- nekrosis jaringan paraprostetik;
- fistula yang dalam;
- hematoma subfasial yang terinfeksi.
Fakta! Nyeri ringan, pembengkakan lokal, kemerahan dan hipertermia pada kulit di area bekas luka biasanya mengindikasikan adanya infeksi dangkal, yang dapat diobati. Munculnya demam, pecahnya jahitan secara spontan, dan nyeri hebat di kaki menunjukkan adanya peradangan pada jaringan dalam. Dalam hal ini, prognosisnya kurang baik.
Infeksi sendi prostetik
Dalam patologi, peradangan menyebar ke rongga dan selaput sendi yang dioperasi, sisa-sisa membran sinovial, tulang di tempat fiksasi endoprostesis dan jaringan lunak yang berdekatan. Penyebab komplikasinya adalah kolonisasi permukaan sendi oleh mikroflora patogen. Bakteri dapat berasal dari lingkungan luar atau masuk secara hematogen.
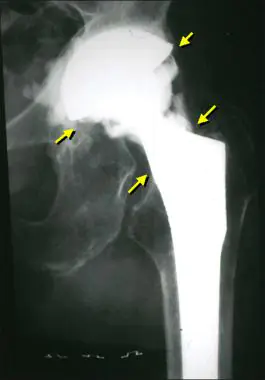
Seperti inilah gambaran infeksi pada x-ray.
Infeksi sendi prostetik merupakan komplikasi paling serius di antara semua SSI. Mereka tidak merespon terhadap terapi konservatif, sehingga harus ditangani dengan pembedahan. Dokter mengganti endoprostesis, namun terkadang mereka masih berhasil menyelamatkannya.
Ada tiga metode untuk mengobati infeksi sendi prostetik: revisi luka tanpa melepas implan, revisi satu tahap, dan endoprostetik dua tahap. Pilihan teknik tergantung pada kondisi pasien, waktu timbulnya infeksi, stabilitas komponen prostetik dan sifat mikroflora patogen.
Metode untuk mendiagnosis SSI
Adanya proses infeksi pada area luka pasca operasi ditandai dengan keluarnya cairan bernanah, nyeri, bengkak, dan peningkatan suhu lokal. Semua gejala ini muncul pada infeksi yang dalam dan dangkal.
Studi sinar-X
Fistulografi sinar-X memainkan peran penting dalam diagnosis banding bentuk infeksi fistula. Dengan bantuannya, Anda dapat menentukan ukuran, bentuk dan lokasi fistula, mengidentifikasi kebocoran bernanah dan hubungannya dengan fokus kerusakan tulang. Hal ini memungkinkan untuk membedakan SSI yang dangkal dan yang dalam.
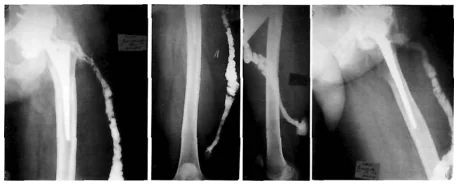
Foto: Fistulografi rontgen, fistula di sepertiga bagian bawah paha.
Sinar-X paling sering digunakan untuk mendiagnosis infeksi sendi prostetik. Metode ini tidak memberikan hasil yang 100% benar, tetapi memungkinkan seseorang untuk mencurigai adanya patologi. Adanya infeksi paraprostetik ditandai dengan munculnya reaksi periosteal dan osteolisis secara tiba-tiba. Jika tanda-tanda ini muncul tiba-tiba, segera setelah operasi berhasil, ada alasan untuk mencurigai ada sesuatu yang tidak beres.
Penasaran! Pemindaian MRI, ultrasonografi, dan radioisotop jarang digunakan untuk tujuan diagnostik karena kandungan informasinya yang rendah. Misalnya, endoprostesis yang dipasang mengganggu pencitraan resonansi magnetik, sehingga gambar menjadi buram dan tidak jelas.
Tes laboratorium
Melakukan tes membantu mengidentifikasi proses inflamasi akut dan kronis dalam tubuh. Peningkatan indikator bukanlah tanda SSI yang dapat diandalkan. Untuk menegakkan diagnosis perlu memperhatikan adanya gejala klinis tertentu, data radiografi dan metode penelitian lainnya.
Parameter laboratorium yang signifikan secara klinis:
- Jumlah sel darah putih. Hal ini penting dalam diagnosis infeksi paraprostetik akut. Tanda peradangan yang jelas adalah peningkatan jumlah leukosit dan neutrofil, pergeseran formula leukosit ke kiri.
- ESR. Ini adalah indikator yang tidak spesifik. Laju sedimentasi eritrosit yang normal menunjukkan tidak adanya proses inflamasi, peningkatan laju menunjukkan adanya proses inflamasi.
- protein C-reaktif. CRP adalah protein fase akut dan penanda SSI yang sangat sensitif pada orang yang telah menjalani artroplasti. Saat mendiagnosis infeksi paraprostetik, Anda perlu memperhatikan indikator ini.
Studi mikrobiologi
Studi bakterioskopik dan bakteriologis memungkinkan untuk mengidentifikasi dan mengidentifikasi agen penyebab infeksi, serta menentukan sensitivitasnya terhadap antibiotik. Studi kuantitatif memungkinkan untuk menentukan jumlah badan mikroba dalam cairan bernanah.
Bahan-bahan berikut dapat digunakan untuk penelitian:
- keluarnya cairan dari luka;
- sampel kain;
- cairan dari rongga sendi;
- bahan prostetik.
Dalam kasus infeksi terkait implan, hampir tidak mungkin untuk mendeteksi bakteri dalam cairan dan jaringan biologis. Mikroorganisme patogen ditemukan pada permukaan endoprostesis itu sendiri. Mereka menutupi implan dalam bentuk lapisan perekat.
Fakta! Selain pemeriksaan bakteriologis, PCR (polymerase chain react) dapat digunakan untuk diagnosis. Metode ini memiliki sensitivitas yang tinggi namun spesifisitasnya rendah. Oleh karena itu, sering kali memberikan hasil positif palsu.
Perlakuan
Sebelum memutuskan cara menangani infeksi, dokter memeriksa pasien dengan cermat. Hanya setelah menegakkan diagnosis dan menentukan sensitivitas mikroflora patogen terhadap antibiotik barulah mereka membuat keputusan akhir.
Tabel 2. Metode pengobatan infeksi paraprostetik:
| metode | Indikasi | hasil |
| Sanitasi luka sambil menjaga endoprostesis | Hal ini dilakukan jika SSI terjadi dalam 3 bulan pertama setelah operasi. Endoprostesis hanya dapat diselamatkan jika tidak ada kebocoran bernanah dan penyakit penyerta yang parah. Dalam hal ini, implan harus stabil, dan mikroflora harus sangat sensitif terhadap antibiotik. | Ini adalah metode pengobatan yang paling tidak menimbulkan trauma. Menurut berbagai sumber, efektivitas debridemen bedah adalah 18-83%. |
| Revisi (berulang) endoprostetik | Penggantian implan satu tahap atau dua tahap dilakukan jika sendi tidak dapat diselamatkan. Situasi serupa diamati dengan ketidakstabilan komponen endoprostesis, keterlambatan perkembangan infeksi, rendahnya sensitivitas mikroflora terhadap antibiotik, dan adanya penyakit somatik yang parah. | Memungkinkan Anda mengatasi masalah sepenuhnya pada 73-94% kasus. Sayangnya, selama perawatan, pasien harus mengganti endoprostesis yang dipasang sepenuhnya. |
| Arthrodesis dengan osteosintesis transosseous | Infeksi paraprostetik berulang yang dalam, mikroflora tidak sensitif terhadap antibiotik, adanya patologi parah yang menyertai. | Dalam 85% kasus, ini menghilangkan proses inflamasi dan mengembalikan kemampuan dukungan pada ekstremitas bawah. |
| Disartikulasi pada sendi panggul | Peradangan kronis berulang yang mengancam nyawa pasien, atau hilangnya fungsi seluruh anggota tubuh bagian bawah. | Seorang pria kehilangan kakinya secara permanen. Itu dipotong setinggi sendi panggul. |
Taktik hemat implan
Tujuan utamanya adalah untuk menghilangkan proses infeksi sambil menjaga endoprostesis. Pasien menjalani perawatan bedah pada lukanya, di mana nanah dan jaringan nekrotik dikeluarkan. Jika sendi itu sendiri terlibat dalam proses patologis, debridemen arthroscopic dilakukan. Pasien diberi resep terapi antibakteri besar-besaran.
Penasaran! Studi ilmiah telah membuktikan keefektifan pengobatan non-bedah untuk infeksi awal yang dalam. Ternyata, kombinasi antibiotik dan sediaan enzim membantu menghilangkan peradangan dalam 5-7 hari.
Operasi revisi
Tindakan ini dilakukan jika dokter tidak dapat menyelamatkan sendi. Ahli bedah menghapus endoprostesis sepenuhnya dan memasang yang baru sebagai gantinya. Risiko infeksi berulang setelah artroplasti revisi lebih tinggi dibandingkan setelah artroplasti primer.

https://cyberleninka.ru/article/v/lokalnaya-antibiotikoterapiya-pri-infektsii-oblasti-endoproteza-sustava
https://cyberleninka.ru/article/v/revizionnoe-endoprotezirovanie-tazobedrennogo-sustava-pri-glubokoy-infektsii
https://cyberleninka.ru/article/v/otsenka-adgezivnoy-aktivnosti-bakteriy-vydelennyh-u-patsientov-s-infitsirovannymi-endoprotezami-krupnyh-sustavov
https://cyberleninka.ru/article/v/metod-dvuhetapnoy-revizii-pri-glubokoy-paraproteznoy-infektsii-endoproteza-kolennogo-sustava
Tambahkan komentar Batalkan balasan
03/12/2018 pukul 08:44
Halo dok, sendi panggul saya sudah diganti 3 tahun yang lalu, sudah 2 kali dibersihkan karena fistulanya terbuka dan bernanah, mereka mengira itu karena bautnya, tahun itu juga mereka melepas bautnya, tapi tetap tidak mau. root, saya mencari apa yang harus dilakukan? 2 minggu yang lalu peradangannya mulai lagi, mereka membuat sayatan dan mengatakan kemungkinan ada hematoma di jahitannya, tetapi setelah beberapa hari mulai muncul nanah.
Artusmed – Konsultan:
03/12/2018 pukul 10:02
Halo! Penting untuk diperiksa, ditentukan agen penyebab infeksi dan diobati.
Tatyana :
05/07/2019 pukul 18:07
Kedua sendi saya diganti pada tahun 2007 dan 2008, setelah 10 tahun sendi pertama muncul dan seluruh jahitannya bengkak. Mereka melepasnya hanya ketika nanah mengalir ke seluruh jahitan. Saya berjalan di sekitar apartemen dengan kruk, kaki saya tidak sakit, tetapi setahun kemudian fistula terbuka dan selama setahun sekarang keluar nanah hijau, noda seukuran rubel setiap hari. Saya takut dapat yang baru, saya menderita 10 tahun disuntik, saya demam, ESR-40. Tapi kata dokter semuanya baik-baik saja. Dan sekarang tidak ada suhu, tidak ada yang sakit. Hanya gerak terbatas, tangan saya mati rasa.
Artusmed – Konsultan:
19/10/2018 pukul 11:16
menjalani operasi penggantian sendi di Rostov-on-Don, Rusia. Terjadi infeksi dan luka tidak kunjung sembuh (bibi saya dirawat di rumah sakit selama 4 bulan), mereka melakukan operasi kedua, mengganti sisipan. Sama saja, lukanya mengecil, suhu tetap ada. Apa yang Anda sarankan??
Penerapan jahitan bedah merupakan tahap terakhir dari pembedahan intrakaviter. Satu-satunya pengecualian adalah operasi pada luka bernanah, di mana perlu untuk memastikan aliran keluar isi dan mengurangi peradangan pada jaringan di sekitarnya.
Jahitan bisa alami atau sintetis, dapat diserap atau tidak dapat diserap. Proses inflamasi yang parah di lokasi jahitan dapat menyebabkan keluarnya nanah dari sayatan.
Kebocoran cairan serosa, pemadatan dan pembengkakan jaringan menunjukkan fenomena patologis seperti fistula pengikat pada bekas luka pasca operasi.
Mengapa fistula pengikat muncul setelah operasi?
Ligatur adalah benang untuk mengikat pembuluh darah. Dengan menjahit, dokter mencoba menghentikan pendarahan dan mencegah terjadinya pendarahan di kemudian hari. Fistula ligatur adalah proses inflamasi di lokasi penjahitan luka.
Ini berkembang karena penggunaan bahan yang terkontaminasi patogen. Elemen patologis dikelilingi oleh granuloma - segel yang terdiri dari berbagai jaringan dan sel:
Benang pengikat juga merupakan bagian dari granuloma. Nanahnya berbahaya dengan berkembangnya abses.
Jelas bahwa alasan utama terbentuknya fistula pengikat terletak pada infeksi bahan jahitan. Perkembangan proses yang tidak menguntungkan dipicu oleh berbagai faktor:
- kekurangan vitamin.
- Sipilis.
- TBC.
- Kondisi umum dan usia pasien.
- Infeksi rumah sakit (streptococcus, staphylococcus).
- Penyakit onkologis yang menyebabkan penipisan protein.
- Reaktivitas imun yang tinggi dari organisme muda.
- Penolakan benang oleh tubuh karena intoleransi individu terhadap bahan tersebut.
- Infeksi luka akibat kurangnya pengobatan antiseptik.
- Gangguan metabolisme (diabetes, obesitas).
- Lokalisasi area yang dioperasi (perut pada wanita setelah operasi caesar, paraproctitis).
Fistula ligatur terjadi di bagian tubuh mana pun dan di semua jenis jaringan. Adapun waktu kemunculannya, belum ada perkiraan pasti. Pada beberapa pasien, masalah muncul setelah seminggu atau sebulan, namun ada juga yang mengganggu Anda setahun setelah operasi.
Gejala Fistula Ligatur
Gejala-gejala berikut membantu mengidentifikasi fistula pada bekas luka setelah operasi:
- Pada hari-hari pertama setelah operasi, area tersebut menebal, membengkak, dan menimbulkan nyeri saat disentuh. Kulit di sekitar luka menjadi merah, dan suhu setempat meningkat.
- Seminggu kemudian, ketika jahitan diberi tekanan, cairan serosa dan nanah dilepaskan.
- Suhu tubuh naik menjadi 37,5 – 39°C.
- Perilaku fistula tidak dapat diprediksi - saluran tersebut dapat menutup secara spontan dan kemudian dibuka kembali.
Hanya operasi berulang yang dapat membantu menghilangkan saluran tersebut sepenuhnya. Anda dapat melihat seperti apa Fistula Pengikat di foto.
Secara eksternal, ini adalah luka yang dalam dengan kulit yang meradang di sekitar tepinya. Menariknya, fistula bisa terbentuk sangat berbeda dari tempat sayatan dibuat. Dokter mengetahui kasus-kasus di mana peradangan berkembang dalam waktu lama di dalam tubuh pasien, tetapi orang tersebut sendiri menyadari bahwa dia sakit hanya ketika sebuah lubang kecil muncul di tubuh, dari mana cairan serosa bernanah keluar.
Fistula adalah saluran berongga di dalam tubuh, semacam penghubung antara organ dan lingkungan luar. Ini juga bisa menjadi persimpangan antara rongga internal dan neoplasma onkologis. Saluran yang bentuknya seperti tabung ini dilapisi epitel dari dalam. Nanah keluar melalui itu. Dalam kasus lanjut, empedu, urin, dan feses keluar dari fistula.
Fistula pasca operasi dibagi menjadi beberapa jenis:
- Penuh. Ditandai dengan adanya dua keluaran. Struktur ini mempercepat penyembuhan.
- Tidak lengkap. Fistula memiliki satu pintu keluar di dalam rongga perut. Dalam kondisi seperti itu, flora patogen berkembang biak dengan cepat dan meningkatkan proses inflamasi.
- Berbentuk tabung. Saluran yang dirancang dengan baik mengeluarkan kotoran, lendir, dan tinja.
- Berbentuk bibir. Fistula menyatu dengan otot dan jaringan kulit. Itu hanya bisa dihilangkan melalui operasi.
- granulasi. Fistula ditumbuhi jaringan granulasi, permukaan kulit di sekitarnya tampak hiperemik dan bengkak.
Dalam ICD-10, fistula ligatur terdaftar dengan kode L98.8.0.
Paling sering, fistula pengikat terbentuk di tempat penerapan benang sutra. Untuk menghindari masalah ini, dokter modern menggunakan bahan yang tidak memerlukan pelepasan jahitan dan larut dengan sendirinya dalam waktu singkat.
Diagnosis dan pengobatan fistula pengikat pada bekas luka
Fistula ligatur didiagnosis selama pemeriksaan luka pasca operasi. Untuk pemeriksaan lengkap pada area yang mencurigakan, pasien dirujuk untuk pemeriksaan USG dan fistulografi. Ini adalah sejenis rontgen yang menggunakan zat kontras. Gambar tersebut dengan jelas menunjukkan lokasi saluran fistula.
Pengobatan fistula ligatur memerlukan pendekatan terpadu. Pasien diberi resep kelompok obat yang berbeda:
- Enzim kimotripsin dan tripsin.
- Antiseptik untuk pengobatan lokal.
- Antibiotik SSD – Norfloxacin, Ampisilin, Ceftriaxone, Levofloxacin.
- Salep yang larut dalam air - Levomekol, Levosin, Trimistin.
- Serbuk halus – Baneocin, Gentaxan, Tyrosur.
Enzim dan antiseptik disuntikkan ke saluran fistula dan jaringan sekitarnya. Zat tersebut bekerja selama 3 – 4 jam, sehingga area yang bermasalah dirawat beberapa kali sehari. Dengan keluarnya massa bernanah yang banyak, dilarang menggunakan obat gosok Vishnevsky dan salep synthomycin. Mereka menyumbat saluran dan menunda keluarnya nanah.
Untuk meredakan peradangan, pasien dirujuk ke prosedur fisioterapi. Perawatan luka kuarsa dan terapi UHF meningkatkan mikrosirkulasi darah dan getah bening, mengurangi pembengkakan dan menetralkan flora patogen. Prosedur ini memberikan remisi yang stabil, tetapi tidak berkontribusi terhadap pemulihan total.
Komplikasi dari fistula pengikat: abses, phlegmon, sepsis, demam resorptif toksik dan eventrasi - hilangnya organ karena pencairan jaringan yang bernanah.
Fistula ligatur yang tidak tertutup diobati dengan debridemen bedah pada luka pasca operasi yang rumit. Area tersebut didesinfeksi, dibuat mati rasa, dan diinsisi untuk menghilangkan bahan jahitan sepenuhnya. Penyebab fistula juga dieksisi bersama dengan jaringan di sekitarnya.
Untuk menghentikan pendarahan, gunakan elektrokoagulator atau hidrogen peroksida (3%), jika tidak, menjahit pembuluh darah akan memicu pembentukan fistula baru. Pekerjaan dokter bedah diselesaikan dengan mencuci luka dengan antiseptik (Chlorhexidine, Decasan atau alkohol 70%), menerapkan jahitan sekunder dan mengatur drainase di area yang dirawat.
Pada periode pasca operasi, drainase dicuci dan balutan diganti. Untuk kebocoran bernanah multipel, antibiotik digunakan, Diklofenak, Nimesil dan salep - methyluracil atau Troxevasin. Metode pengangkatan fistula invasif minimal, misalnya melalui USG, tidak efektif.



