Αποτέλεσμα μιας επέμβασης που δεν σχετίζεται με την αντιμετώπιση πυώδους τραύματος είναι το κλείσιμο του χειρουργικού πεδίου με συρραφή. Εάν οι ιστοί είναι μολυσμένοι, ο χειρουργός δημιουργεί την ευκαιρία να αφαιρέσει το πύον και να μειώσει την ποσότητα της διήθησης. Το υλικό ράμματος που χρησιμοποιείται στη χειρουργική μπορεί να είναι φυσικό ή συνθετικό. Τα ράμματα απολίνωσης μπορεί να διαλυθούν αυθόρμητα κάποιο χρονικό διάστημα μετά την επέμβαση ή θα χρειαστούν τη βοήθεια γιατρού για την αφαίρεσή τους.
Εάν απελευθερωθεί ένα σκουρόχρωμο ορώδες υγρό ή πυώδης έκκριση στη θέση του ράμματος, αυτό είναι σημάδι αναπτυγμένης φλεγμονώδους διαδικασίας και σχηματισμού συριγγίου απολίνωσης. Η εμφάνιση αυτών των συμπτωμάτων είναι σημάδι απόρριψης της απολίνωσης και λόγος για επανέναρξη της θεραπείας. Ένα συρίγγιο που εμφανίζεται μετά την επέμβαση δεν μπορεί να θεωρηθεί ως φυσιολογικό φαινόμενο· απαιτείται επείγουσα θεραπεία υπό την καθοδήγηση χειρουργού.
Αιτίες του συριγγίου απολίνωσης:
Λοίμωξη στο τραύμα λόγω αγνόησης των αντισηπτικών απαιτήσεων.
Αλλεργική αντίδραση σε υλικό ράμματος.
Υπάρχουν παράγοντες που αυξάνουν την πιθανότητα εμφάνισης μετεγχειρητικού συριγγίου:
Ανοσολογική αντιδραστικότητα (συνήθως υψηλότερη στους νέους).
Προσχώρηση χρόνιας λοίμωξης.
Νοσοκομειακή λοίμωξη, τυπική για χειρουργικά και θεραπευτικά νοσοκομεία.
Εισαγωγή στο τραύμα σταφυλόκοκκος και στρεπτόκοκκος, ο οποίος συνήθως βρίσκεται πάντα στο ανθρώπινο δέρμα.
Εντοπισμός και τύπος χειρουργικής επέμβασης (καισαρική τομή, χειρουργική επέμβαση για παραπρωκτίτιδα κ.λπ.);
Μείωση πρωτεΐνης στον καρκίνο.
Ανεπάρκεια βιταμινών και μετάλλων.
Μεταβολικές διαταραχές (σακχαρώδης διαβήτης, παχυσαρκία, μεταβολικές διαταραχές).
Χαρακτηριστικά των συριγγίων απολίνωσης:
Εμφανίζονται σε οποιοδήποτε μέρος του σώματος.
Εμφανίζονται σε όλους τους τύπους ιστών του ανθρώπινου σώματος (επιδερμίδα, μυϊκός ιστός, περιτονία).
Εμφανίζονται οποιαδήποτε στιγμή (εβδομάδα, μήνας, έτος) μετά την επέμβαση.
Έχουν διαφορετική εξέλιξη της κλινικής εικόνας (τα ράμματα μπορεί να απορριφθούν από το σώμα με περαιτέρω επούλωση του τραύματος ή μπορεί να φλεγμονωθούν έντονα με την εξόγκωση του τραύματος και να μην επουλωθούν).
Εμφανίζονται ανεξάρτητα από το υλικό των νημάτων απολίνωσης.
Συμπτώματα συριγγίου απολίνωσης
Η ανάπτυξη μετεγχειρητικού συριγγίου συμβαίνει σύμφωνα με το ακόλουθο σενάριο:
Μέσα σε λίγες μέρες μετά την επέμβαση, η περιοχή του τραύματος πυκνώνει, διογκώνεται ελαφρά και γίνεται επώδυνη. Το δέρμα γύρω του κοκκινίζει και γίνεται πιο ζεστό στην αφή από άλλες περιοχές.
Μετά από 6-7 ημέρες, όταν ασκείται πίεση, ορώδες υγρό και πύον αναδύονται κάτω από το ράμμα.
Η γενική θερμοκρασία του σώματος αυξάνεται σε υποπυρετικές τιμές (37,5-38°).
Το συρίγγιο μπορεί να κλείσει αυθόρμητα και αργότερα να ανοίξει ξανά.
Η ανάρρωση είναι δυνατή μόνο μετά από επαναλαμβανόμενη χειρουργική επέμβαση.
Επιπλοκές που προκύπτουν από την εμφάνιση μετεγχειρητικού συριγγίου
Ένα απόστημα είναι μια κοιλότητα γεμάτη με πύον.
Κυτταρίτιδα - συμπερίληψη του υποδόριου λίπους στη φλεγμονώδη διαδικασία.
Eventration – απώλεια εσωτερικών οργάνων λόγω πυώδους τήξης των ιστών.
Σήψη - η εξάπλωση του πυώδους περιεχομένου στην κοιλότητα του θώρακα, του κρανίου και της κοιλιακής κοιλότητας.
Ο τοξικός-απορροφητικός πυρετός προφέρεται ως υπερθερμία ως αντίδραση του σώματος.
Διαγνωστικά
Η πρωτογενής διάγνωση ενός συριγγίου απολίνωσης πραγματοποιείται στο καμαρίνι κατά τη διάρκεια οπτικής εξέτασης του τραύματος από χειρουργό. Για να διευκρινιστεί η θέση του συριγγίου, η παρουσία ή η απουσία επιπλοκών (απόστημα, πυώδεις διαρροές), πραγματοποιείται υπερηχογράφημα του χειρουργικού τραύματος.
Εάν το συρίγγιο βρίσκεται βαθιά στον ιστό και η διάγνωσή του είναι δύσκολη, χρησιμοποιείται συριγγογραφία. Κατά την εξέταση εγχέεται σκιαγραφικό στην οδό του συριγγίου και γίνεται ακτινογραφία. Ως αποτέλεσμα αυτού του χειρισμού, η οδός του συριγγίου θα είναι καθαρά ορατή στην ακτινογραφία.
Θεραπεία του συριγγίου απολίνωσης
Η συντριπτική πλειοψηφία των περιπτώσεων συριγγίου απολίνωσης μπορεί να επιλυθεί μόνο με χειρουργική επέμβαση. Όσο περισσότερο υπάρχει ένα μετεγχειρητικό συρίγγιο, τόσο πιο δύσκολο είναι να θεραπευθεί. Για τη θεραπεία χρησιμοποιείται σύνθετη θεραπεία με φάρμακα.
Ομάδες φαρμάκων που χρησιμοποιούνται για τη θεραπεία του συριγγίου:
Τοπικά αντισηπτικά - υδατοδιαλυτές αλοιφές (Levosin, Levomekol, Trimistan), λεπτές σκόνες (Gentaxan, Tyrozur, Baneocin).
Αντιβακτηριακά μέσα – Αμπικιλλίνη, Νορφλοξασίνη, Κεφτριαξόνη, Λεβοφλοξασίνη.
Ένζυμα για την καταστροφή νεκρού ιστού - Τρυψίνη, Χυμοθρυψίνη.
Δεδομένου ότι τα φάρμακα διατηρούν την επίδρασή τους για αρκετές ώρες, εγχέονται στην οδό του συριγγίου και κατανέμονται στους ιστούς που περιβάλλουν την πληγή πολλές φορές την ημέρα.
Οι αλοιφές με βάση το λίπος (αλοιφή Synthomycin, αλοιφή Vishnevsky) εμποδίζουν την εκροή πύου, επομένως δεν χρησιμοποιούνται παρουσία εκτεταμένης πυώδους έκκρισης.
Εκτός από τη χειρουργική και φαρμακευτική θεραπεία, χρησιμοποιείται φυσιοθεραπεία:
χαλαζία της επιφάνειας του τραύματος.
Ως αποτέλεσμα της χρήσης της θεραπείας UHF, βελτιώνεται η μικροκυκλοφορία του αίματος και της λέμφου, γεγονός που οδηγεί σε μείωση του οιδήματος και σταματά την εξάπλωση της λοίμωξης. Η επεξεργασία με χαλαζία έχει επιζήμια επίδραση στα παθογόνα βακτήρια, προάγοντας τη σταθερή ύφεση της διαδικασίας, αν και δεν εγγυάται την πλήρη ανάρρωση.
Το «χρυσό πρότυπο» για τη θεραπεία ενός συριγγίου απολίνωσης είναι μια επέμβαση που εξαλείφει πλήρως το πρόβλημα.
Πρόοδος της επέμβασης για την εξάλειψη του συριγγίου απολίνωσης:
Τρεις φορές θεραπεία του χειρουργικού πεδίου με αντισηπτικό σε μορφή αλκοολούχου διαλύματος ιωδίου.
Έγχυση αναισθητικού διαλύματος στον ιστό γύρω από το χειρουργικό τραύμα και κάτω από αυτό (Λιδοκαΐνη - διάλυμα 2%, Novocaine - διάλυμα 5%).
Έγχυση χρωστικής στην οδό του συριγγίου για πλήρη εξέτασή του («πράσινη βαφή» και υπεροξείδιο του υδρογόνου).
Εκτομή του συριγγίου, αφαίρεση της απολίνωσης εντελώς.
Αφαίρεση της αιτίας του συριγγίου μαζί με αναθεώρηση των γύρω ιστών.
Σταματήστε πιθανή αιμορραγία με ηλεκτροπηκτικό ή υπεροξείδιο του υδρογόνου 3%, αφού η συρραφή ενός αιμοφόρου αγγείου μπορεί να προκαλέσει την εμφάνιση νέου συριγγίου.
Πλύνετε την πληγή με αντισηπτικά (Dekasan, 70% αλκοόλη, χλωρεξιδίνη).
Κλείσιμο του τραύματος με ράμματα ξανά με την εγκατάσταση ενεργού παροχέτευσης.
Μετά την επέμβαση ο ασθενής χρειάζεται επιδέσμους και παροχετευτικό ξέπλυμα. Εάν η πυώδης έκκριση δεν σταθεροποιηθεί, αφαιρείται η παροχέτευση.
Φάρμακα που χρησιμοποιούνται παρουσία επιπλοκών (φλεγμονώδης φλεγμονή του ιστού, πυώδεις διαρροές):
Μη στεροειδή αντιφλεγμονώδη φάρμακα (ΜΣΑΦ) - nimesil, diclofenac, dikloberl.
Αλοιφές για την αναγέννηση των ιστών - αλοιφή troxevasin και μεθυλουρακίλη.
Φυτικά σκευάσματα με βιταμίνη Ε (αλόη, έλαιο ιπποφαούς).
Η τοπική αναθεώρηση των φλεγμονωδών ιστών με ευρεία ανατομή του συριγγίου είναι μια κλασική μορφή χειρουργικής θεραπείας του μετεγχειρητικού συριγγίου. Οι περισσότερες ελάχιστα επεμβατικές τεχνικές είναι αναποτελεσματικές στην αντιμετώπιση αυτής της επιπλοκής.
Η αυτοθεραπεία μιας ουλής απολίνωσης δεν θα φέρει ανάρρωση, επειδή μόνο η χειρουργική επέμβαση και ο επακόλουθος καθαρισμός του τραύματος μπορούν να σώσουν τον ασθενή από επιπλοκές. Κατά την προσπάθεια αυτοθεραπείας, θα χαθεί πολύτιμος χρόνος.
Πρόγνωση και πρόληψη
Σε περιπτώσεις που ο οργανισμός απορρίπτει χειρουργικά ράμματα από οποιοδήποτε υλικό, η πρόγνωση για την επέμβαση είναι δυσμενής. Η κατάσταση είναι η ίδια με την αυτοθεραπεία - σε αυτή την περίπτωση είναι πολύ δύσκολο να γίνει μια πρόβλεψη.
Είναι αδύνατο να ληφθούν προληπτικά μέτρα για την εμφάνιση συριγγίου, καθώς ακόμη και με αυστηρή τήρηση αντισηπτικών, η μόλυνση μπορεί να διεισδύσει στο χειρουργικό τραύμα και την απόρριψη του υλικού του ράμματος.
Συντάκτης του άρθρου: Volkov Dmitry Sergeevich | Ph.D. χειρουργός, φλεβολόγος
Εκπαίδευση: Κρατικό Ιατρικό και Οδοντιατρικό Πανεπιστήμιο της Μόσχας (1996). Το 2003, έλαβε δίπλωμα από το εκπαιδευτικό και επιστημονικό ιατρικό κέντρο για τη διοίκηση του Προέδρου της Ρωσικής Ομοσπονδίας.
5 πιο αποτελεσματικές σπιτικές συνταγές για τα μαλλιά!
13 αποτελεσματικά μπαχαρικά για απώλεια βάρους
Το συρίγγιο είναι ένα κανάλι που συνδέει μια σωματική κοιλότητα ή κοίλα όργανα με το εξωτερικό περιβάλλον ή μεταξύ τους. Το συρίγγιο ονομάζεται επίσης συρίγγιο. Τις περισσότερες φορές αντιπροσωπεύεται από ένα στενό σωληνάριο, το οποίο καλύπτεται από το εσωτερικό με επιθήλιο ή νεαρό συνδετικό ιστό. Τα συρίγγια μπορούν επίσης να σχηματιστούν στο πλαίσιο διαφόρων παθολογικών διεργασιών που συμβαίνουν στο σώμα.
Ένα συρίγγιο στα ούλα ενός δοντιού είναι ένας παθολογικός σχηματισμός που αντιπροσωπεύεται από μια μικρή δίοδο μέσω του ούλου προς τη βλάβη. Τις περισσότερες φορές, το συρίγγιο προέρχεται από τη ρίζα του άρρωστου δοντιού. Αποστραγγίζει ορώδες ή πυώδες εξίδρωμα από την πηγή της φλεγμονής. Μπορείτε να δείτε το συρίγγιο στο σημείο προβολής του δοντιού, στο πάνω μέρος του. Μοιάζει με πονεμένο σημείο.
Ένα περιορθικό συρίγγιο εμφανίζεται ως συνέπεια μεταβολικών διαταραχών στον ιστό γύρω από την αμπούλα του ορθού. Τις περισσότερες φορές, αυτές είναι οι συνέπειες της παραπρωκτίτιδας ή πρωκτίτιδας, το σύμπτωμα της οποίας είναι ένα απόστημα ινών. Οι κύριες εκδηλώσεις του είναι πυώδης ή αιματηρή έκκριση, πόνος, κνησμός και ερεθισμός της επιδερμίδας της περιοχής του πρωκτού.
Το συρίγγιο απολίνωσης μετά από χειρουργικό τοκετό είναι μια από τις συχνές επιπλοκές αυτής της επέμβασης. Είναι επικίνδυνο γιατί είναι πηγή μόλυνσης και μπορεί να προκαλέσει τοξικές βλάβες στο σώμα της γυναίκας.Κάθε επέμβαση, και ο τοκετός με καισαρική τομή δεν αποτελεί εξαίρεση, τελειώνει με ράμμα.
Ημερομηνία τελευταίας ενημέρωσης 23/06/2019
Το πύον σε μετεγχειρητική πληγή υποδηλώνει την ανάπτυξη μολυσματικών επιπλοκών. Στην ορθοπεδική και την τραυματολογία, είναι δύσκολο να αντιμετωπιστούν και οδηγούν σε αναπηρία των ασθενών. Οι παραπροσθετικές λοιμώξεις προκαλούν αύξηση της παραμονής στο νοσοκομείο και απαιτούν κόστος για την καταπολέμησή τους.

Οι λοιμώξεις μετά την ενδοπροσθετική μπορεί να είναι επιφανειακές ή βαθιές, οξείες ή χρόνιες και να αναπτυχθούν στην πρώιμη ή όψιμη μετεγχειρητική περίοδο. Η φλεγμονώδης διαδικασία μπορεί να επηρεάσει μόνο τους μαλακούς ιστούς του κάτω άκρου ή να εξαπλωθεί στην χειρουργημένη άρθρωση.
Εάν μετά την ενδοπροσθετική έχετε πύον στην ουλή σας, η θερμοκρασία σας έχει ανέβει και έχετε πόνο στο πόδι, πηγαίνετε αμέσως στον γιατρό. Θα σας εξετάσει, θα παραγγείλει τις απαραίτητες εξετάσεις και θα διαπιστώσει πόσο σοβαρή είναι η κατάστασή σας. Θα πρέπει να πάτε στο νοσοκομείο και να υποβληθείτε σε μια πορεία θεραπείας.
Συνάφεια του προβλήματος
Σύμφωνα με διάφορα δεδομένα, η συχνότητα της πρώιμης παραπροσθετικής λοίμωξης μετά από πρωτογενή αντικατάσταση μεγάλων αρθρώσεων είναι 0,3-0,5%, μετά την αναθεώρηση - 9%. Οι φλεγμονώδεις διεργασίες ανιχνεύονται κατά τις πρώτες τρεις εβδομάδες μετά την επέμβαση.
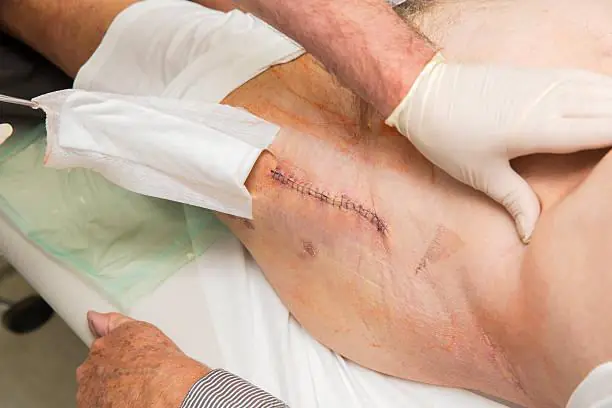
Αν μιλάμε για τη συχνότητα των όψιμων μολυσματικών επιπλοκών, αυτές εμφανίζονται συχνότερα τα δύο πρώτα χρόνια μετά την ενδοπροσθετική (1,63% των ασθενών). Λιγότερο συχνά (στο 0,59% των χειρουργηθέντων), οι εν τω βάθει παραπροσθετικές λοιμώξεις αναπτύσσονται τα επόμενα 8 χρόνια μετά την επέμβαση.
Η συχνότητα των μολυσματικών επιπλοκών παρέμεινε αμετάβλητη για αρκετές δεκαετίες. Ωστόσο, ο συνολικός αριθμός των αρθροπλαστικών έχει αυξηθεί αισθητά και ο συνολικός αριθμός των επιπλοκών έχει επίσης αυξηθεί. Ως εκ τούτου, η πρόληψη, η έγκαιρη διάγνωση και η αντιμετώπισή τους γίνονται όλο και πιο σημαντικές.
Γεγονός! Όπως έχουν δείξει επιστημονικές μελέτες, ο κίνδυνος εμφάνισης μολυσματικών επιπλοκών εξαρτάται από τον τύπο της ενδοπρόσθεσης. Αποδείχθηκε ότι συνολικά, η εμφύτευση εγχώριων μοντέλων οδηγεί σε φλεγμονή πιο συχνά (3-10% των περιπτώσεων) από την εγκατάσταση εισαγόμενων (0,3-4,8%).
Τι είναι η λοίμωξη του χειρουργικού σημείου;
Το SSI είναι μια οξεία ή χρόνια φλεγμονή που αναπτύσσεται στο σημείο μιας τομής ή σε μια περιοχή που ήταν ιατρογενής κατά τη διάρκεια της επέμβασης. Στο 67% των περιπτώσεων, η μόλυνση επηρεάζει μόνο την περιοχή της χειρουργικής τομής και στο 33% εξαπλώνεται στην εμφυτευμένη άρθρωση.
Παράγοντες για την ανάπτυξη του SSI:
- η διάρκεια της επέμβασης είναι μεγαλύτερη από 3 ώρες.
- τεχνικές δυσκολίες κατά τη διάρκεια της χειρουργικής επέμβασης.
- διεγχειρητική απώλεια αίματος πάνω από 1 λίτρο.
- αστάθεια της εγκατεστημένης ενδοπρόσθεσης.
- τη χρήση πρόσθετων συνθετικών και βιολογικών υλικών κατά τη διάρκεια της λειτουργίας·
- την παρουσία σοβαρών χρόνιων ασθενειών.

Οι φλεγμονώδεις διεργασίες που δεν εξαπλώνονται στην χειρουργημένη άρθρωση μπορούν να ξεπεραστούν χωρίς αναθεωρητική αρθροπλαστική. Εάν η λοίμωξη επηρεάσει τον οστικό ιστό, τα συστατικά της ενδοπρόθεσης, τα υπολείμματα της αρθρικής κάψουλας ή άλλα μέρη της άρθρωσης του γόνατος ή του ισχίου, θα είναι εξαιρετικά δύσκολο να αντιμετωπιστεί. Σε αυτή την περίπτωση, ο ασθενής πιθανότατα θα χρειαστεί επαναλαμβανόμενη αρθροπλαστική.
Υπάρχουν διάφοροι παράγοντες που επιδεινώνουν την κατάσταση του ασθενούς, επιβραδύνουν την ανάρρωση και επιδεινώνουν την πρόγνωση: μειωμένη ανοσία, προηγούμενες χειρουργικές επεμβάσεις, συχνή θεραπεία με αντιβιοτικά. Η αντίσταση της ανιχνευθείσας μικροχλωρίδας σε αντιβακτηριακούς παράγοντες, η κακή κυκλοφορία του αίματος στην περιοχή της άρθρωσης και οι μαζικές πυώδεις βλάβες περιπλέκουν επίσης τη θεραπεία.
Τύποι παραπροσθετικής λοίμωξης
Στην ορθοπεδική και την τραυματολογία, χρησιμοποιούνται διάφορες ταξινομήσεις SSI. Η συστηματοποίηση και η ανάθεση της λοίμωξης σε έναν συγκεκριμένο τύπο βοηθά τους γιατρούς να εκτιμήσουν τη σοβαρότητα της κατάστασης του ασθενούς. Η ταξινόμηση Coventry-Fitzgerald-Tsukayama είναι η πιο κοινή.
Πίνακας 1. Τύποι βαθιάς παραπροσθετικής μόλυνσης σύμφωνα με το Coventry-Fitzgerald-Tsukayama.
| Τύπος | Χρόνος ανάπτυξης | Θεραπευτικές τακτικές | |
| Εγώ | Οξεία μετεγχειρητική | 1ος μήνας | Αναθεώρηση του μετεγχειρητικού τραύματος, αφαίρεση νεκρωτικού ιστού και, αν χρειαστεί, αντικατάσταση κάποιων τμημάτων της ενδοπρόσθεσης διατηρώντας τα κύρια συστατικά της. |
| II | Ύστερα χρόνια | Από 1 μήνα έως 1 χρόνο | Υποχρεωτική αναθεώρηση ενδοπροσθετικής. |
| III | Οξεία αιματογενής | Μετά από 1 χρόνο | Είναι απολύτως δικαιολογημένη η προσπάθεια διατήρησης της εγκατεστημένης πρόσθεσης. |
| IV | Θετικές διεγχειρητικές καλλιέργειες | Ασυμπτωματικός βακτηριακός αποικισμός της επιφάνειας του εμφυτεύματος | Συντηρητική θεραπεία που αποτελείται από παρεντερική αντιβιοτική θεραπεία για 6 εβδομάδες. |
Στην ταξινόμηση που δημιουργήθηκε από το Ερευνητικό Ινστιτούτο Τραυματολογίας και Ορθοπαιδικής του Νοβοσιμπίρσκ, οι SSI χωρίζονται σε πρώιμες οξείες, όψιμες οξείες και χρόνιες. Το πρώτο αναπτύσσεται εντός τριών μηνών μετά την ενδοπροσθετική, το δεύτερο - σε 3-12 μήνες, το τρίτο - μετά από 1 χρόνο. Οι μολυσματικές επιπλοκές μπορεί να εμφανιστούν σε λανθάνουσα, συριγγώδη, φλεγμονοειδή ή άτυπη μορφή.
Σύμφωνα με τον επιπολασμό, οι λοιμώξεις είναι επιπεριτονιακές (επιφανειακές) και υποπεριτονιακές (βαθιές). Μπορεί να συνοδεύεται από ολική, μηριαία ή κνημιαία αστάθεια.
Επιφανειακές και βαθιές λοιμώξεις
Εμφανίζεται τον πρώτο μήνα μετά την ενδοπροσθετική. Χαρακτηρίζεται από την ανάπτυξη φλεγμονής στους μαλακούς ιστούς του κάτω άκρου. Η ίδια η άρθρωση του ισχίου ή του γόνατος παραμένει άθικτη, δηλαδή δεν εμπλέκεται στην παθολογική διαδικασία. Η αιτία της επιπλοκής είναι τις περισσότερες φορές η εισαγωγή παθογόνων μικροοργανισμών στο τραύμα κατά τη διάρκεια της χειρουργικής επέμβασης ή κατά τη μετεγχειρητική περίοδο.
- νέκρωση του δέρματος?
- συρίγγια απολίνωσης?
- απόκλιση των άκρων του τραύματος.
- υποδόριο αιμάτωμα.
- νέκρωση παραπροσθετικών ιστών.
- βαθιά συρίγγια?
- μολυσμένο υποπεριτονιακό αιμάτωμα.
Γεγονός! Ήπια ευαισθησία, τοπικό οίδημα, ερυθρότητα και υπερθερμία του δέρματος στην περιοχή της ουλής συνήθως υποδηλώνουν επιφανειακή λοίμωξη, η οποία μπορεί να αντιμετωπιστεί. Η εμφάνιση πυρετού, η αυθόρμητη διάσπαση των ραμμάτων και ο έντονος πόνος στο πόδι υποδηλώνουν φλεγμονή των εν τω βάθει ιστών. Σε αυτή την περίπτωση, η πρόγνωση είναι λιγότερο ευνοϊκή.
Μολύνσεις προσθετικών αρθρώσεων
Στην παθολογία, η φλεγμονή εξαπλώνεται στις κοιλότητες και τις μεμβράνες της χειρουργημένης άρθρωσης, στα υπολείμματα του αρθρικού υμένα, στα οστά στο σημείο στερέωσης της ενδοπρόσθεσης και στους παρακείμενους μαλακούς ιστούς. Η αιτία της επιπλοκής είναι ο αποικισμός των επιφανειών των αρθρώσεων από παθογόνο μικροχλωρίδα. Τα βακτήρια μπορεί να προέρχονται από το εξωτερικό περιβάλλον ή να εισαχθούν αιματογενώς.
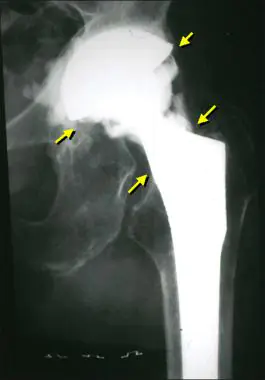
Έτσι φαίνεται μια μόλυνση στην ακτινογραφία.
Οι λοιμώξεις της προσθετικής άρθρωσης είναι η πιο σοβαρή επιπλοκή μεταξύ όλων των SSI. Δεν ανταποκρίνονται στη συντηρητική θεραπεία, επομένως πρέπει να αντιμετωπιστούν χειρουργικά. Οι γιατροί αντικαθιστούν την ενδοπρόσθεση, αλλά μερικές φορές καταφέρνουν ακόμα να τη σώσουν.
Υπάρχουν τρεις μέθοδοι για τη θεραπεία λοιμώξεων μιας προσθετικής άρθρωσης: αναθεώρηση τραύματος χωρίς αφαίρεση του εμφυτεύματος, επανόρθωση σε ένα στάδιο και ενδοπροσθετική σε δύο στάδια. Η επιλογή της τεχνικής εξαρτάται από την κατάσταση του ασθενούς, τον χρόνο εκδήλωσης της λοίμωξης, τη σταθερότητα των προσθετικών συστατικών και τη φύση της παθογόνου μικροχλωρίδας.
Μέθοδοι διάγνωσης SSI
Η παρουσία μιας μολυσματικής διαδικασίας στην περιοχή του μετεγχειρητικού τραύματος υποδεικνύεται από πυώδη έκκριση, πόνο, οίδημα και τοπική αύξηση της θερμοκρασίας. Όλα αυτά τα συμπτώματα εμφανίζονται τόσο με βαθιές όσο και με επιφανειακές λοιμώξεις.
Μελέτες ακτίνων Χ
Η συριγγογραφία με ακτίνες Χ παίζει σημαντικό ρόλο στη διαφορική διάγνωση των συριγγωδών μορφών μόλυνσης. Με τη βοήθειά του, μπορείτε να προσδιορίσετε το μέγεθος, το σχήμα και τη θέση των συριγγίων, να εντοπίσετε πυώδεις διαρροές και τη σύνδεσή τους με εστίες οστικής καταστροφής. Αυτό καθιστά δυνατή τη διάκριση των επιφανειακών από τα βαθιά SSI.
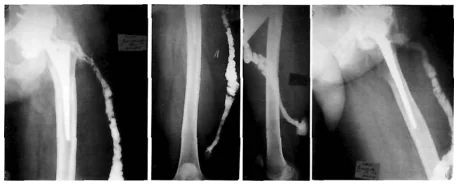
Φωτογραφία: Ακτινογραφία συριγγίου, συρίγγιο στο κάτω τρίτο του μηρού.
Οι ακτινογραφίες χρησιμοποιούνται συχνότερα για τη διάγνωση της λοίμωξης της προσθετικής άρθρωσης. Η μέθοδος δεν δίνει 100% σωστά αποτελέσματα, αλλά επιτρέπει σε κάποιον να υποψιαστεί παθολογία. Η παρουσία παραπροσθετικής λοίμωξης υποδηλώνεται από την ξαφνική εμφάνιση περιοστικής αντίδρασης και οστεόλυσης. Εάν αυτά τα σημάδια εμφανιστούν ξαφνικά, αμέσως μετά από μια επιτυχημένη επέμβαση, υπάρχει λόγος να υποπτευόμαστε ότι κάτι δεν πάει καλά.
Περίεργος! Η μαγνητική τομογραφία, ο υπέρηχος και η σάρωση ραδιοϊσοτόπων χρησιμοποιούνται σπάνια για διαγνωστικούς σκοπούς λόγω του χαμηλού περιεχομένου τους σε πληροφορίες. Για παράδειγμα, μια εγκατεστημένη ενδοπρόσθεση παρεμβαίνει στην απεικόνιση μαγνητικού συντονισμού, γεγονός που καθιστά την εικόνα θολή και ασαφή.
Εργαστηριακές εξετάσεις
Η λήψη εξετάσεων βοηθά στον εντοπισμό οξειών και χρόνιων φλεγμονωδών διεργασιών στο σώμα. Η αύξηση των δεικτών δεν είναι αξιόπιστη ένδειξη SSI. Για να γίνει μια διάγνωση, είναι απαραίτητο να ληφθεί υπόψη η παρουσία ορισμένων κλινικών συμπτωμάτων, ακτινογραφικών δεδομένων και άλλων μεθόδων έρευνας.
Κλινικά σημαντικές εργαστηριακές παράμετροι:
- Αριθμός λευκών αιμοσφαιρίων. Είναι σημαντικό στη διάγνωση της οξείας παραπροσθετικής λοίμωξης. Ένα σαφές σημάδι φλεγμονής είναι η αύξηση του συνολικού αριθμού λευκοκυττάρων και ουδετερόφιλων, μια μετατόπιση της φόρμουλας των λευκοκυττάρων προς τα αριστερά.
- ΕΣΡ. Είναι ένας μη ειδικός δείκτης. Ένας φυσιολογικός ρυθμός καθίζησης ερυθροκυττάρων υποδηλώνει την απουσία φλεγμονωδών διεργασιών, ένας αυξημένος ρυθμός δείχνει την παρουσία τους.
- C-αντιδρώσα πρωτεΐνη. Η CRP είναι μια πρωτεΐνη οξείας φάσης και ένας εξαιρετικά ευαίσθητος δείκτης SSI σε άτομα που έχουν υποβληθεί σε αρθροπλαστική. Κατά τη διάγνωση παραπροσθετικών λοιμώξεων, πρέπει να δώσετε προσοχή σε αυτόν τον δείκτη.
Μικροβιολογικές μελέτες
Οι βακτηριοσκοπικές και βακτηριολογικές μελέτες καθιστούν δυνατό τον εντοπισμό και τον εντοπισμό του αιτιολογικού παράγοντα της λοίμωξης, καθώς και τον προσδιορισμό της ευαισθησίας του στα αντιβιοτικά. Οι ποσοτικές μελέτες καθιστούν δυνατό τον προσδιορισμό του αριθμού των μικροβιακών σωμάτων σε πυώδη έκκριση.
Τα ακόλουθα υλικά μπορούν να χρησιμοποιηθούν για έρευνα:
- έκκριση από μια πληγή?
- Δείγματα υφασμάτων?
- υγρό από την κοιλότητα της άρθρωσης.
- προσθετικό υλικό.
Σε περίπτωση μόλυνσης που σχετίζεται με εμφύτευμα, είναι σχεδόν αδύνατο να ανιχνευθούν βακτήρια σε βιολογικά υγρά και ιστούς. Οι παθογόνοι μικροοργανισμοί βρίσκονται στις επιφάνειες των ίδιων των ενδοπροθέσεων. Καλύπτουν τα εμφυτεύματα σε μορφή αυτοκόλλητου φιλμ.
Γεγονός! Εκτός από τη βακτηριολογική εξέταση, μπορεί να χρησιμοποιηθεί PCR (αλυσιδωτή αντίδραση πολυμεράσης) για τη διάγνωση. Η μέθοδος έχει υψηλή ευαισθησία αλλά χαμηλή ειδικότητα. Εξαιτίας αυτού, συχνά δίνει ψευδώς θετικά αποτελέσματα.
Θεραπεία
Πριν αποφασίσουν πώς να αντιμετωπίσουν τη μόλυνση, οι γιατροί εξετάζουν προσεκτικά τον ασθενή. Μόνο μετά την καθιέρωση της διάγνωσης και τον προσδιορισμό της ευαισθησίας της παθογόνου μικροχλωρίδας στα αντιβιοτικά παίρνουν την τελική απόφαση.
Πίνακας 2. Μέθοδοι θεραπείας για παραπροσθετικές λοιμώξεις:
| Μέθοδος | Ενδείξεις | Αποτελέσματα |
| Απολύμανση τραυμάτων με διατήρηση της ενδοπρόσθεσης | Πραγματοποιείται σε περιπτώσεις που εμφανίζεται SSI τους πρώτους 3 μήνες μετά την επέμβαση. Είναι δυνατό να σωθεί η ενδοπροσθετική μόνο απουσία πυώδους διαρροής και σοβαρών συνοδών ασθενειών. Σε αυτή την περίπτωση, το εμφύτευμα πρέπει να είναι σταθερό και η μικροχλωρίδα πρέπει να είναι πολύ ευαίσθητη στα αντιβιοτικά. | Είναι η λιγότερο τραυματική θεραπευτική μέθοδος. Σύμφωνα με διάφορες πηγές, η αποτελεσματικότητα του χειρουργικού καθαρισμού είναι 18-83%. |
| Αναθεώρηση (επαναλαμβανόμενη) ενδοπροσθετική | Η αντικατάσταση εμφυτεύματος σε ένα ή δύο στάδια γίνεται σε περιπτώσεις που δεν είναι δυνατή η διάσωση της άρθρωσης. Παρόμοια κατάσταση παρατηρείται με αστάθεια των συστατικών της ενδοπρόσθεσης, καθυστερημένη ανάπτυξη μόλυνσης, χαμηλή ευαισθησία της μικροχλωρίδας στα αντιβιοτικά και παρουσία σοβαρών σωματικών παθήσεων. | Σας επιτρέπει να αντιμετωπίσετε πλήρως το πρόβλημα στο 73-94% των περιπτώσεων. Δυστυχώς, κατά τη διάρκεια της θεραπείας ο ασθενής πρέπει να αλλάξει εντελώς την εγκατεστημένη ενδοπρόσθεση. |
| Αρθρόδεση με διοστική οστεοσύνθεση | Βαθιά υποτροπιάζουσα παραπροσθετική λοίμωξη, μικροχλωρίδα μη ευαίσθητη στα αντιβιοτικά, παρουσία σοβαρής συνοδού παθολογίας. | Στο 85% των περιπτώσεων εξαλείφει τη φλεγμονώδη διαδικασία και αποκαθιστά την ικανότητα στήριξης του κάτω άκρου. |
| Εξάρθρωση στην άρθρωση του ισχίου | Χρόνια υποτροπιάζουσα φλεγμονή που απειλεί τη ζωή του ασθενούς ή πλήρης απώλεια της λειτουργίας του κάτω άκρου. | Ένας άντρας χάνει οριστικά το πόδι του. Αποκόπτεται στο επίπεδο της άρθρωσης του ισχίου. |
Τακτική εξοικονόμησης εμφυτευμάτων
Κύριος στόχος του είναι η εξάλειψη της μολυσματικής διαδικασίας διατηρώντας παράλληλα την ενδοπρόσθεση. Ο ασθενής υποβάλλεται σε χειρουργική θεραπεία του τραύματος, κατά την οποία αφαιρείται πύον και νεκρωτικός ιστός. Εάν η ίδια η άρθρωση εμπλέκεται στην παθολογική διαδικασία, πραγματοποιείται αρθροσκοπικός καθαρισμός. Ο ασθενής έχει συνταγογραφηθεί μαζική αντιβακτηριακή θεραπεία.
Περίεργος! Επιστημονικές μελέτες έχουν αποδείξει την αποτελεσματικότητα της μη χειρουργικής θεραπείας πρώιμων βαθιών λοιμώξεων. Όπως αποδείχθηκε, ένας συνδυασμός αντιβιοτικών και ενζυμικών παρασκευασμάτων βοηθά στην εξάλειψη της φλεγμονής σε 5-7 ημέρες.
Λειτουργίες αναθεώρησης
Πραγματοποιούνται σε περιπτώσεις που οι γιατροί δεν μπορούν να σώσουν την άρθρωση. Οι χειρουργοί αφαιρούν εντελώς την ενδοπρόσθεση και τοποθετούν μια νέα στη θέση της. Ο κίνδυνος υποτροπιάζουσας λοίμωξης μετά από αναθεωρητική αρθροπλαστική είναι υψηλότερος από ότι μετά από πρωτογενή αρθροπλαστική.

https://cyberleninka.ru/article/v/lokalnaya-antibiotikoterapiya-pri-infektsii-oblasti-endoproteza-sustava
https://cyberleninka.ru/article/v/revizionnoe-endoprotezirovanie-tazobedrennogo-sustava-pri-glubokoy-infektsii
https://cyberleninka.ru/article/v/otsenka-adgezivnoy-aktivnosti-bakteriy-vydelennyh-u-patsientov-s-infitsirovannymi-endoprotezami-krupnyh-sustavov
https://cyberleninka.ru/article/v/metod-dvuhetapnoy-revizii-pri-glubokoy-paraproteznoy-infektsii-endoproteza-kolennogo-sustava
Πρόσθεσε ένα σχόλιο Ακύρωση απάντησης
03/12/2018 στις 8:44 π.μ
Γεια σας, είχα αντικαταστήσει την άρθρωση του ισχίου μου πριν από 3 χρόνια, την καθάρισαν ήδη 2 φορές επειδή το συρίγγιο άνοιγε και έβρεζε, νόμιζαν ότι ήταν λόγω του μπουλονιού, αφαίρεσαν το μπουλόνι εκείνη τη χρονιά, αλλά και πάλι δεν πήρε root, ψάχνω τι να κάνω; Πριν 2 βδομάδες άρχισε πάλι η φλεγμονή, έκαναν μια τομή και είπαν ότι μάλλον υπήρχε αιμάτωμα στο ράμμα, αλλά μετά από λίγες μέρες άρχισε να εμφανίζεται πύον.
Artusmed – Σύμβουλος:
03/12/2018 στις 10:02 π.μ
Γειά σου! Είναι απαραίτητο να εξεταστεί, να προσδιοριστεί ο αιτιολογικός παράγοντας της λοίμωξης και να αντιμετωπιστεί.
Τατιάνα:
05/07/2019 στις 6:07 μ.μ
Είχα αντικαταστήσει και τους δύο συνδέσμους το 2007 και το 2008, μετά από 10 χρόνια έσκασε ο πρώτος και είχε πρηστεί ολόκληρη η ραφή. Το αφαιρούσαν μόνο όταν χύθηκε πύον σε όλη τη ραφή. Περπατάω στο διαμέρισμα με πατερίτσες, το πόδι μου δεν πονάει, αλλά ένα χρόνο αργότερα άνοιξε ένα συρίγγιο και εδώ και ένα χρόνο βγαίνει πράσινο πύον, ένας λεκές σε μέγεθος ρούβλι κάθε μέρα. Φοβάμαι να πάρω καινούργιο, υπέφερα 10 χρόνια με ενέσεις, είχα πυρετό, ESR-40. Αλλά οι γιατροί είπαν ότι όλα ήταν καλά.Και τώρα δεν υπάρχει θερμοκρασία, τίποτα δεν πονάει.Μόνο η κίνηση είναι περιορισμένη, τα χέρια μου είναι μουδιασμένα.
Artusmed – Σύμβουλος:
19/10/2018 στις 11:16 π.μ
υποβλήθηκε σε χειρουργική επέμβαση αντικατάστασης άρθρωσης στο Ροστόφ-ον-Ντον της Ρωσίας. Αναπτύχθηκε μόλυνση και το τραύμα δεν επουλώθηκε (η θεία μου πέρασε 4 μήνες στο νοσοκομείο) Έκαναν μια δεύτερη επέμβαση, αντικαθιστώντας τα ένθετα. Το ίδιο πράγμα, η πληγή φιμώνεται, η θερμοκρασία επιμένει. Τι συμβουλεύετε??
Η εφαρμογή των χειρουργικών ραμμάτων είναι το τελευταίο στάδιο της ενδοκοιλιακής χειρουργικής. Οι μόνες εξαιρέσεις είναι οι επεμβάσεις σε πυώδεις πληγές, όπου είναι απαραίτητο να εξασφαλιστεί η εκροή του περιεχομένου και να μειωθεί η φλεγμονή στους περιβάλλοντες ιστούς.
Τα ράμματα μπορεί να είναι φυσικά ή συνθετικά, απορροφήσιμα ή μη. Μια σοβαρή φλεγμονώδης διαδικασία στο σημείο του ράμματος μπορεί να οδηγήσει στην απελευθέρωση πύου από την τομή.
Η διαρροή ορώδους υγρού, η συμπίεση και η διόγκωση των ιστών υποδηλώνουν ένα τέτοιο παθολογικό φαινόμενο όπως ένα συρίγγιο απολίνωσης μιας μετεγχειρητικής ουλής.
Γιατί εμφανίζεται ένα συρίγγιο απολίνωσης μετά την επέμβαση;
Η απολίνωση είναι ένα νήμα για την απολίνωση των αιμοφόρων αγγείων. Με την εφαρμογή ράμματος, οι γιατροί προσπαθούν να σταματήσουν την αιμορραγία και να αποτρέψουν την εμφάνισή της στο μέλλον. Το συρίγγιο απολίνωσης είναι μια φλεγμονώδης διαδικασία στο σημείο της συρραφής του τραύματος.
Αναπτύσσεται λόγω της χρήσης υλικού μολυσμένου με παθογόνα. Το παθολογικό στοιχείο περιβάλλεται από ένα κοκκίωμα - μια συμπίεση που αποτελείται από διαφορετικούς ιστούς και κύτταρα:
Το νήμα απολίνωσης είναι επίσης μέρος του κοκκιώματος. Η εξόντωσή του είναι επικίνδυνη από την ανάπτυξη αποστήματος.
Είναι σαφές ότι ο κύριος λόγος για τον σχηματισμό ενός συριγγίου απολίνωσης έγκειται στη μόλυνση του υλικού του ράμματος. Η ανάπτυξη μιας δυσμενούς διαδικασίας προκαλείται από διάφορους παράγοντες:
- Αβιταμίνωση.
- Σύφιλη.
- Φυματίωση.
- Γενική κατάσταση και ηλικία του ασθενούς.
- Νοσοκομειακή λοίμωξη (στρεπτόκοκκος, σταφυλόκοκκος).
- Ογκολογικές ασθένειες που οδηγούν σε εξάντληση πρωτεϊνών.
- Υψηλή ανοσολογική αντιδραστικότητα ενός νεαρού οργανισμού.
- Απόρριψη του νήματος από το σώμα λόγω ατομικής δυσανεξίας στο υλικό.
- Λοίμωξη τραύματος λόγω έλλειψης αντισηπτικής θεραπείας.
- Μεταβολικές διαταραχές (διαβήτης, παχυσαρκία).
- Εντόπιση της χειρουργικής περιοχής (κοιλιά σε γυναίκες μετά από καισαρική τομή, παραπρωκτίτιδα).
Τα συρίγγια απολίνωσης εμφανίζονται σε οποιοδήποτε μέρος του σώματος και σε όλους τους τύπους ιστών. Όσο για την ώρα της εμφάνισής τους, δεν υπάρχουν ακριβείς προβλέψεις. Σε ορισμένους ασθενείς, το πρόβλημα εμφανίζεται μετά από μια εβδομάδα ή ένα μήνα, αλλά συμβαίνει επίσης το συρίγγιο να σας ενοχλεί ένα χρόνο μετά την επέμβαση.
Συμπτώματα συριγγίου απολίνωσης
Τα ακόλουθα συμπτώματα βοηθούν στον εντοπισμό ενός συριγγίου σε μια ουλή μετά από χειρουργική επέμβαση:
- Τις πρώτες ημέρες μετά το χειρουργείο, η περιοχή πυκνώνει, πρήζεται και προκαλεί πόνο όταν την αγγίζετε. Το δέρμα που περιβάλλει την πληγή κοκκινίζει και η τοπική θερμοκρασία αυξάνεται.
- Μετά από μια εβδομάδα, όταν ασκείται πίεση στο ράμμα, απελευθερώνεται ορώδες υγρό και πύον.
- Η θερμοκρασία του σώματος αυξάνεται στους 37,5 – 39°C.
- Η συμπεριφορά του συριγγίου είναι απρόβλεπτη - η δίοδος μπορεί να κλείσει αυθόρμητα και αργότερα να ξανανοίξει.
Μόνο η επαναλαμβανόμενη χειρουργική επέμβαση μπορεί να βοηθήσει στην πλήρη απαλλαγή από το κανάλι. Μπορείτε να δείτε πώς μοιάζει ένα συρίγγιο απολίνωσης στη φωτογραφία.
Εξωτερικά, είναι μια βαθιά πληγή με φλεγμονή του δέρματος γύρω από τις άκρες. Είναι ενδιαφέρον ότι ένα συρίγγιο μπορεί να σχηματιστεί εντελώς διαφορετικό από το σημείο όπου έγινε η τομή. Οι γιατροί γνωρίζουν περιπτώσεις όπου η φλεγμονή αναπτύχθηκε για μεγάλο χρονικό διάστημα στο σώμα του ασθενούς, αλλά το ίδιο το άτομο συνειδητοποίησε ότι ήταν άρρωστο μόνο όταν εμφανίστηκε μια μικρή τρύπα στο σώμα, από την οποία έβγαινε πυώδες-ορώδες υγρό.
Το συρίγγιο είναι ένα κοίλο κανάλι μέσα στο σώμα, ένα είδος σύνδεσης μεταξύ των οργάνων και του εξωτερικού περιβάλλοντος. Μπορεί επίσης να είναι μια διασταύρωση μεταξύ της εσωτερικής κοιλότητας και ενός ογκολογικού νεοπλάσματος. Το κανάλι, που μοιάζει με σωλήνα, είναι επενδεδυμένο με επιθήλιο από μέσα. Το πύον βγαίνει μέσα από αυτό. Σε προχωρημένες περιπτώσεις, η χολή, τα ούρα και τα κόπρανα βγαίνουν από το συρίγγιο.
Τα μετεγχειρητικά συρίγγια χωρίζονται σε διάφορους τύπους:
- Γεμάτος. Χαρακτηρίζεται από την παρουσία δύο εξόδων. Αυτή η δομή προάγει την ταχεία επούλωση.
- Ατελής. Το συρίγγιο έχει μία έξοδο μέσα στην κοιλιακή κοιλότητα. Κάτω από τέτοιες συνθήκες, η παθογόνος χλωρίδα πολλαπλασιάζεται γρήγορα και εντείνει τη φλεγμονώδη διαδικασία.
- Σωληνοειδής. Ένα σωστά σχεδιασμένο κανάλι απελευθερώνει πυώδη, βλεννογόνο και περιττώματα.
- Σε σχήμα χείλους. Το συρίγγιο συγχωνεύεται με μυϊκό και δερματικό ιστό. Μπορεί να αφαιρεθεί μόνο με χειρουργική επέμβαση.
- Κοκκοποίηση. Το συρίγγιο γίνεται κατάφυτο με κοκκιώδη ιστό, η επιφάνεια του περιβάλλοντος δέρματος φαίνεται υπεραιμική και πρησμένη.
Στο ICD-10, το συρίγγιο απολίνωσης αναφέρεται στον κωδικό L98.8.0.
Τις περισσότερες φορές, τα συρίγγια απολίνωσης σχηματίζονται σε μέρη όπου εφαρμόζεται μεταξωτό νήμα. Για να αποφευχθεί αυτό το πρόβλημα, οι σύγχρονοι γιατροί χρησιμοποιούν ένα υλικό που δεν απαιτεί αφαίρεση ραμμάτων και διαλύεται από μόνο του μετά από σύντομο χρονικό διάστημα.
Διάγνωση και θεραπεία απολινωτικού συριγγίου σε ουλή
Το συρίγγιο απολίνωσης διαγιγνώσκεται κατά την εξέταση του μετεγχειρητικού τραύματος. Για πλήρη εξέταση της ύποπτης περιοχής, ο ασθενής παραπέμπεται για υπερηχογράφημα και συριγγογραφία. Αυτό είναι ένα είδος ακτινογραφίας που χρησιμοποιεί σκιαγραφικό. Η εικόνα δείχνει καθαρά τη θέση του καναλιού του συριγγίου.
Η θεραπεία του συριγγίου απολίνωσης απαιτεί μια ολοκληρωμένη προσέγγιση. Στους ασθενείς συνταγογραφούνται διάφορες ομάδες φαρμάκων:
- Ένζυμα χυμοθρυψίνη και θρυψίνη.
- Αντισηπτικά για τοπική θεραπεία.
- Αντιβιοτικά SSD – Νορφλοξασίνη, Αμπικιλλίνη, Κεφτριαξόνη, Λεβοφλοξασίνη.
- Υδατοδιαλυτές αλοιφές - Levomekol, Levosin, Trimistin.
- Λεπτές σκόνες – Baneocin, Gentaxan, Tyrosur.
Ένζυμα και αντισηπτικά εγχέονται στο κανάλι του συριγγίου και στους περιβάλλοντες ιστούς. Οι ουσίες δρουν για 3 – 4 ώρες, οπότε η προβληματική περιοχή αντιμετωπίζεται πολλές φορές την ημέρα. Σε περίπτωση άφθονης εκκένωσης πυωδών μαζών, απαγορεύεται η χρήση λιπαντικού Vishnevsky και αλοιφής συνθομυκίνης. Φράζουν το κανάλι και καθυστερούν την εκροή πύου.
Για την ανακούφιση της φλεγμονής, ο ασθενής παραπέμπεται σε φυσικοθεραπευτικές διαδικασίες. Η θεραπεία του τραύματος με χαλαζία και η θεραπεία UHF βελτιώνουν τη μικροκυκλοφορία του αίματος και της λέμφου, μειώνουν το πρήξιμο και εξουδετερώνουν την παθογόνο χλωρίδα. Οι διαδικασίες παρέχουν σταθερή ύφεση, αλλά δεν συμβάλλουν στην πλήρη ανάρρωση.
Επιπλοκές συριγγίου απολίνωσης: απόστημα, φλέγμα, σήψη, τοξικός-απορροφητικός πυρετός και επεισόδιο - απώλεια οργάνων λόγω πυώδους τήξης ιστού.
Ένα μη κλειστό συρίγγιο απολίνωσης αντιμετωπίζεται με χειρουργικό καθαρισμό ενός επιπλεγμένου μετεγχειρητικού τραύματος. Η περιοχή απολυμαίνεται, μουδιάζεται και χαράσσεται για να αφαιρεθεί πλήρως το υλικό του ράμματος. Η αιτία του συριγγίου αφαιρείται επίσης μαζί με παρακείμενους ιστούς.
Για να σταματήσετε την αιμορραγία, χρησιμοποιήστε ηλεκτροπηκτικό ή υπεροξείδιο του υδρογόνου (3%), διαφορετικά η συρραφή του αγγείου θα προκαλέσει το σχηματισμό νέου συριγγίου. Το έργο του χειρουργού ολοκληρώνεται με το πλύσιμο του τραύματος με αντισηπτικό (χλωρεξιδίνη, Decasan ή 70% αλκοόλ), την εφαρμογή δευτερεύοντος ράμματος και την οργάνωση παροχέτευσης στην περιοχή που έχει υποστεί θεραπεία.
Στην μετεγχειρητική περίοδο πλένεται η παροχέτευση και αλλάζει ο επίδεσμος. Για πολλαπλές πυώδεις διαρροές, χρησιμοποιούνται αντιβιοτικά, Diclofenac, Nimesil και αλοιφές - μεθυλουρακίλη ή Troxevasin. Οι ελάχιστα επεμβατικές μέθοδοι αφαίρεσης συριγγίου, για παράδειγμα, μέσω υπερήχων, είναι αναποτελεσματικές.



