Результатом операції, не пов'язаної з обробкою гнійної рани, стає закриття операційного поля шляхом накладання швів. Якщо тканини інфіковані, хірург створює можливість виведення гною та зменшення обсягу інфільтрації. Шовний матеріал, який застосовується в хірургії, може мати природне походження або бути синтетичним. Лігатурні шви можуть розсмоктуватися мимоволі через деякий час після операції, або для їх видалення буде потрібна допомога лікаря.
Якщо в місці накладання шва виділяється серозна рідина темно-вишневого кольору, або гнійні виділення, - це ознака запального процесу, що розвинувся, і утворення лігатурного свища. Поява цих симптомів є ознакою відторгнення лігатури та приводом для відновлення лікування. Свищ, що з'явився після операції, не може розглядатися як нормальне явище, потрібне термінове лікування під керівництвом хірурга.
Причини появи лігатурного нориці:
Попадання інфекції у рану через ігнорування вимог антисептики;
Алергічна реакція на шовний матеріал.
Існують фактори, що збільшують ймовірність появи післяопераційної нориці:
Імунна реактивність (у молодих людей вона зазвичай вища);
Приєднання хронічної інфекції;
Госпітальна інфекція, типова для хірургічних та терапевтичних стаціонарів;
Попадання в рану стафілокока і стрептокока, що в нормі завжди перебуває на шкірі людини;
Локалізація та різновид оперативного втручання (операція кесаревого розтину, операція з приводу парапроктиту та ін);
Білкове виснаження при онкологічних захворюваннях;
Дефіцит вітамінів та мінералів;
Обмінні порушення (цукровий діабет, ожиріння, порушення метаболізму).
Особливості лігатурних нориць:
Виникають у будь-якій частині тіла;
Виникають у всіх видах тканини людського тіла (епідерміс, м'язова тканина, фасції);
Виникають через будь-який час (тиждень, місяць, рік) після операції;
Мають різне розгортання клінічної картини (шви можуть відторгатися організмом з подальшим загоєнням рани, а можуть інтенсивно запалитися з нагноєнням рани і не гоїтися);
Виникають незалежно від матеріалу лігатурних ниток.
Симптоми лігатурного нориці
Розвиток післяопераційного нориці відбувається за наступним сценарієм:
Протягом кількох днів після операції область рани ущільнюється, трохи набрякає, стає болючою. Шкіра навколо неї червоніє, стає гарячішою на дотик, ніж інші ділянки.
Через 6-7 днів при натисканні з-під шва виступає серозна рідина та гній.
Загальна температура тіла підвищується до субфебрильних значень (375-38 °).
Свищевой хід може мимоволі закритися, потім відкритися знову.
Одужання можливе лише після повторної операції.
Ускладнення, що виникають внаслідок появи післяопераційного нориці
Абсцес – порожнина, наповнена гноєм;
Флегмона - включення в запальний процес підшкірно-жирової клітковини;
Евентрація - випадання внутрішніх органів через гнійне розплавлення тканин;
Сепсис - поширення гнійного вмісту в порожнині грудей, черепа, черевної порожнини;
Токсико-резорбтивна лихоманка – виражена гіпертермія як реакція організму.
Діагностика
Первинна діагностика лігатурного нориці проводиться у перев'язувальній при візуальному огляді рани хірургом. Для уточнення локалізації нориці, наявності чи відсутності ускладнень (абсцес, гнійні затіки) виконують УЗД операційної рани.
Якщо свищ розташовується в товщі тканин, і його діагностика становить труднощі, застосовується фістулографія. Під час обстеження свищовий хід вводять контрастну речовину і виконують рентгенографію. Внаслідок такої маніпуляції на рентгенівському знімку буде чітко видно свищевий хід.
Лікування лігатурного нориці
Переважна більшість випадків виникнення лігатурного нориці може вирішитися лише шляхом хірургічної операції. Чим довше існує післяопераційна нориця, тим важче її вилікувати. Для лікування застосовується комплексна терапія із застосуванням медикаментів.
Групи препаратів, що застосовуються для лікування нориці:
Антисептики місцевої дії – водорозчинні мазі (Левосин, Левомеколь, Тримістан), дрібнодисперсні порошки (Гентаксан, Тірозур, Банеоцин);
Антибактеріальні засоби – Ампіцилін, Норфлоксацин, Цефтріаксон, Левофлоксацин;
Ферменти для деструкції відмерлих тканин - Тріпсін, Хімотріпсін.
Оскільки препарати зберігають свою дію кілька годин, їх вводять у свищевий хід, поширюють по тканинах, що оточують рану, кілька разів на добу.
Мазі на жировій основі (Синтоміцинова мазь, мазь Вишневського) перешкоджають відтоку гною, тому їх не застосовують за наявності великого гнійного відокремлюваного.
На додаток до хірургічного та медикаментозного методу лікування використовується фізіотерапія:
кварцювання ранової поверхні;
В результаті застосування УВЧ-терапії покращується мікроциркуляція крові та лімфи, що призводить до зниження набряку та припинення поширення інфекції. Кварцювання згубно діє на патогенні бактерії, сприяючи стійкій ремісії процесу, хоч і не гарантуючи повне одужання.
«Золотий стандарт» лікування лігатурної нориці – це операція, що дозволяє усунути проблему повністю.
Хід операції з усунення лігатурного нориці:
Триразова обробка операційного поля антисептиком як спиртового розчину йоду.
Введення в тканини навколо операційної рани та під неї розчину анестетика (Лідокаїн – 2% розчин, Новокаїн – 5% розчин).
Введення в свищевий хід барвника для того, щоб повністю його обстежити (зеленка і перекис водню).
Розсічення нориці, видалення лігатури повністю.
Видалення причини появи свища разом із ревізією оточуючих тканин.
Зупинка можливої кровотечі електрокоагулятором або перекисом водню 3%, оскільки прошивання кровоносної судини може спровокувати появу нової нориці.
Промивання рани антисептиками (Декасан, спирт 70%, хлоргексидин).
Закривання рани швами повторно із встановленням активного дренажу.
Після проведення операції пацієнт потребує перев'язки, промивання дренажу. Якщо гнійне відділення не фіксується, дренаж видаляють.
Лікарські препарати, що застосовуються за наявності ускладнень (флегмонозне запалення клітковини, гнійні затіки):
Нестероїдні протизапальні препарати (НПВС) – німесил, диклофенак, диклоберл;
Мазі для регенерації тканин – троксевазінова та метилурацилова мазь;
Препарати рослинного походження з вітаміном E (червоне, масло обліпихи).
Локальна ревізія запалених тканин із широким розсіченням нориці – класична форма оперативного лікування післяопераційного нориці. Більшість малоінвазивних методик є малоефективними в лікуванні цього ускладнення.
Самолікування лігатурного рубця не принесе одужання, бо тільки операція та подальша санація рани зможе врятувати пацієнта від ускладнень. При спробах самостійного лікування буде втрачено дорогоцінний час.
Прогноз та профілактика
У випадках відторгнення організмом хірургічних ниток із будь-якого матеріалу прогноз операції несприятливий. Так само справи і при самолікуванні – прогноз у цьому випадку зробити дуже складно.
Профілактичні заходи появи нориці застосувати неможливо, тому що навіть при строгому дотриманні антисептики можливе проникнення інфекції в операційну рану та відторгнення шовного матеріалу.
Автор статті: Волков Дмитро Сергійович | к. м. н. лікар-хірург, флеболог
Освіта: Московський державний медико-стоматологічний університет (1996). 2003 року отримав диплом навчально-наукового медичного центру управління справами президента Російської Федерації.
5 найефективніших домашніх рецептів для волосся!
13 ефективних спецій для схуднення
Свищ - це канал, який з'єднує порожнину тіла або порожнисті органи із зовнішнім середовищем або один з одним. Ще свищ називають фістулою. Найчастіше він представлений вузьким канальцем, який зсередини покритий епітелієм чи молодою сполучною тканиною. Свищі можуть формуватися і натомість різних патологічних процесів, які у організмі, а.
Свищ на яснах зуба - це патологічні утворення, представлене невеликим ходом через ясна до вогнища ураження. Найчастіше свищ йде від кореня хворого зуба. По ньому із вогнища запалення відводиться серозний або гнійний ексудат. Побачити нориці можна в місці проекції зуба, у верхній його частині. Він виглядає як запалена крапка.
Параректальний свищ виникає як наслідок порушення обмінних процесів у клітковині навколо ампули прямої кишки. Найчастіше це наслідки парапроктиту, або проктиту, симптомом якого стає абсцес клітковини. Його основні прояви - гнійні або кров'яні виділення, біль, свербіж, подразнення епідермісу прианальної області.
Лігатурний нориць після хірургічних пологів – одне з найпоширеніших ускладнень цієї операції. Він небезпечний тим, що є джерелом інфекції і може стати причиною токсичного ураження організму жінки. Кожна операція, і розродження за допомогою кесаревого розтину не є винятком, закінчується накладенням шва.
Дата останнього оновлення 23.06.2019
Гній у післяопераційній рані говорить про розвиток інфекційних ускладнень. В ортопедії та травматології вони важко піддаються лікуванню та призводять до інвалідизації пацієнтів. Парапротезні інфекції зумовлюють збільшення терміну перебування у стаціонарі та вимагають витрат на боротьбу з ними.

Інфекції після ендопротезування бувають поверхневими чи глибокими, гострими чи хронічними, розвиватися у ранньому чи пізньому післяопераційному періоді. Запальний процес може торкатися лише м'яких тканин нижньої кінцівки або поширюватися на прооперований суглоб.
Якщо після ендопротезування у вас з'явився гній у шрамі, підвищилася температура та виникли болі в нозі – негайно йдіть до лікаря. Той огляне вас, призначить потрібні дослідження та з'ясує, наскільки важкий у вас стан. Вам доведеться лягти в стаціонар та пройти курс лікування.
Актуальність проблеми
За різними даними, частота розвитку ранньої парапротезної інфекції після первинної заміни великих суглобів становить 0,3-0,5%, після ревізійної – 9%. Запальні процеси виявляють протягом трьох тижнів після хірургічного втручання.
Якщо говорити про частоту розвитку пізніх інфекційних ускладнень, то найчастіше вони виникають у перші два роки після ендопротезування (1,63% пацієнтів). Рідше (у 0,59% прооперованих) глибокі парапротезні інфекції розвиваються наступні 8 років після операції.
Частота інфекційних ускладнень протягом кількох десятиліть залишається незмінною. Однак помітно збільшилася загальна кількість артропластик, зросла і загальна кількість ускладнень. Тому стає все більш актуальною їх профілактика, рання діагностика та лікування.
Факт! Як показали наукові дослідження, ризик розвитку інфекційних ускладнень залежить від виду ендопротезу. З'ясувалося, що загалом імплантація вітчизняних моделей призводить до запалення частіше (3-10% випадків), ніж установка імпортних (0,3-4,8%).
Що таке інфекція в галузі хірургічного втручання
ІОХВ - це гостре або хронічне запалення, що розвивається в місці розрізу або в області, яка зазнавала ятрогенної дії під час хірургічного втручання. У 67% випадків інфекція торкається лише зони операційного розрізу, у 33% – поширюється на імплантований суглоб.
Фактори розвитку ІОХВ:
- тривалість операції понад 3 години;
- технічні проблеми під час хірургічного втручання;
- інтраопераційна крововтрата більше 1 літра;
- нестабільність встановленого ендопротезу;
- використання додаткових синтетичних та біологічних матеріалів у ході операції;
- наявність тяжких хронічних захворювань.

Запальні процеси, які поширюються на прооперований суглоб, можна перемогти без ревізійного ендопротезування. Якщо ж інфекція зачіпає кісткову тканину, компоненти ендопротезу, залишки суглобової капсули або інші частини колінного або кульшового суглоба – лікувати її буде вкрай важко. У цьому випадку хворому швидше за все буде потрібно повторне ендопротезування.
Існує низка факторів, що обтяжують стан пацієнта, уповільнюють одужання та погіршують прогноз: зниження імунітету, перенесені операції, часте лікування антибіотиками. Стійкість виявленої мікрофлори до антибактеріальних засобів, поганий кровообіг у ділянці суглоба, масивні гнійні осередки теж ускладнюють терапію.
Види парапротезної інфекції
В ортопедії та травматології використовують кілька класифікацій ІОХВ. Систематизація та віднесення інфекції до конкретного виду допомагає лікарям оцінити тяжкість стану пацієнта. Класифікація Coventry-Fitzgerald-Tsukayama найпоширеніша.
Таблиця 1. Типи глибокої парапротезної інфекції щодо Coventry-Fitzgerald-Tsukayama.
| Тип | Час розвитку | Тактика лікування | |
| I | Гостра післяопераційна | 1-й місяць | Ревізія післяопераційної рани, видалення некротизованих тканин, у разі потреби – заміна деяких частин ендопротезу за збереження його основних компонентів. |
| II | Пізня хронічна | Від 1 місяця до 1 року | Обов'язкове ревізійне ендопротезування. |
| III | Гостра гематогенна | Після 1 року | Цілком виправданою є спроба зберегти встановлений протез. |
| IV | Позитивні інтраопераційні культури | Безсимптомна бактеріальна колонізація поверхні імпланту | Консервативне лікування, яке полягає у парентеральній антибіотикотерапії протягом 6 тижнів. |
У класифікації, створеної Новосибірським НДІТО, ІОХВ ділять на ранні гострі, пізні гострі та хронічні. Перші розвиваються протягом трьох місяців після ендопротезування, другі – на 3-12 місяці, треті – після 1 року. Інфекційні ускладнення можуть протікати в латентній, нориці, флегмоноподібній або атиповій формі.
За поширеністю інфекції бувають епіфасціальними (поверхневими) та субфасціальними (глибокими). Можуть супроводжуватися тотальною, стегновою чи тибіальною нестабільністю.
Поверхневі та глибокі інфекції
Виникають у перший місяць після ендопротезування. Характеризуються розвитком запалення у м'яких тканинах нижньої кінцівки. Сам стегновий або колінний суглоб залишається інтактним, тобто не залучається до патологічного процесу. Причиною ускладнення найчастіше є занесення в рану патогенних мікроорганізмів під час хірургічного втручання або післяопераційному періоді.
- некроз шкірних покривів;
- лігатурні нориці;
- розбіжність країв рани;
- підшкірна гематома.
- некроз парапротезних тканин;
- глибокі нориці;
- інфікована субфасціальна гематома.
Факт! Незначна болючість, локальна припухлість, почервоніння та гіпертермія шкіри в області шраму зазвичай вказують на поверхневу інфекцію, яка піддається лікуванню. Поява лихоманки, спонтанна розбіжність швів і сильний біль у нозі дозволяють запідозрити запалення глибоких тканин. І тут прогноз менш сприятливий.
Інфекції протезованого суглоба
При патології запалення поширюється на порожнини та оболонки прооперованого суглоба, залишки синовіальної оболонки, кістки у місці фіксації ендопротезу та прилеглі м'які тканини. Причиною ускладнення є колонізація поверхонь суглоба патогенною мікрофлорою. Бактерії можуть потрапляти із зовнішнього середовища або заноситися гематогенним шляхом.
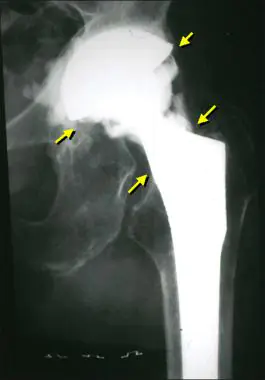
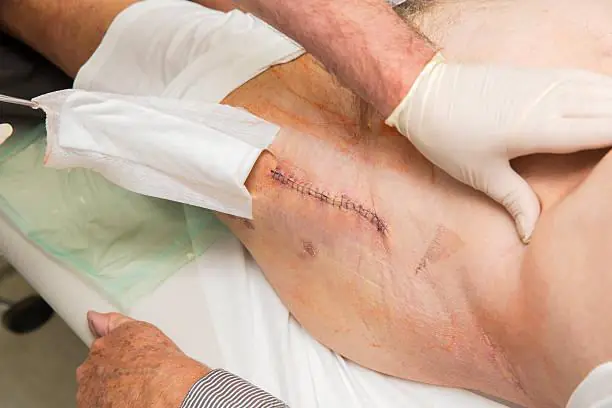
Такий вигляд має інфекція на рентгені.
Інфекції протезованого суглоба найгрізніше ускладнення серед усіх ІОХВ. Вони не піддаються консервативної терапії, тому лікувати їх доводиться хірургічним шляхом. Лікарі замінюють ендопротез, проте іноді їм все ж таки вдається зберегти його.
Існує три методи лікування інфекцій протезованого суглоба: ревізія рани без видалення імпланту, ревізійне одноетапне та двоетапне ендопротезування. Вибір методики залежить від стану пацієнта, часу маніфестації інфекції, стабільності компонентів протеза та характеру патогенної мікрофлори.
Методи діагностики ІОХВ
На наявність інфекційного процесу в області післяопераційної рани вказують гнійні виділення, біль, припухлість та локальне підвищення температури. Всі ці симптоми з'являються як за глибоких, і при поверхневих інфекціях.
Рентгенологічні дослідження
Велику роль диференціальної діагностиці свищевых форм інфекції грає рентгенофістулографія. З її допомогою можна визначити розмір, форму і розташування нориці, виявити гнійні затіки та їх зв'язок з осередками кісткової деструкції. Це дозволяє відрізнити поверхневі ІОХВ від глибоких.
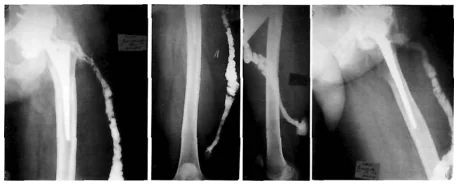
Фото: Рентгенофістулографія, нориця у нижній третині стегна.
Для діагностики інфекції протезованого суглоба найчастіше використовують рентгенографію. Метод надає 100% правильних результатів, проте дозволяє запідозрити патологію. На наявність парапротезної інфекції вказує раптова поява періостальної реакції та остеолізу. Якщо ці ознаки виникають раптово, незабаром після успішно проведеної операції, є привід запідозрити недобре.
Цікаво! МРТ, УЗД та радіоізотопне сканування в діагностичних цілях використовують рідко через їх низьку інформативність. Наприклад, встановлений ендопротез створює перешкоди при магнітно-резонансної томографії, що робить зображення розмитим і нечітким.
Лабораторні аналізи
Здача аналізів допомагає виявити гострі та хронічні запальні процеси в організмі. Підвищення показників не є достовірною ознакою ІОХВ. Для постановки діагнозу слід враховувати наявність певних клінічних симптомів, даних рентгенографії та інших методів дослідження.
Клінічно значущі лабораторні показники:
- Кількість лейкоцитів. Має значення у діагностиці гострої парапротезної інфекції. Яскравою ознакою запалення є підвищення загальної кількості лейкоцитів та нейтрофілів, зсув лейкоцитарної формули вліво.
- ШОЕ. Є неспецифічним показником. Нормальна швидкість осідання еритроцитів говорить про відсутність запальних процесів, підвищена – їх наявність.
- С-реактивний білок. СРБ є білком гострої фази запалення та високочутливим маркером ІОХВ для людей, яким виконали ендопротезування. При діагностиці парапротезних інфекцій слід звертати увагу саме на цей показник.
Мікробіологічні дослідження
Бактеріоскопічне та бактеріологічне дослідження дозволяють виявити та ідентифікувати збудника інфекції, а також визначити його чутливість до антибіотиків. Кількісні дослідження дають можливість встановити число мікробних тіл у гнійному відокремлюваному.
Для дослідження можуть використовуватись такі матеріали:
- що відокремлюється з рани;
- зразки тканини;
- рідина із суглобової порожнини;
- протезний матеріал.
При імплантно-асоційованій інфекції виявити бактерії в біологічних рідинах і тканинах практично неможливо. Патогенні мікроорганізми виявляють на самих поверхнях ендопротезів. Вони покривають імпланти як адгезивної плівки.
Факт! Крім бактеріологічного дослідження для діагностики можуть використовувати ПЛР – полімеразну ланцюгову реакцію. Метод має високу чутливість, але низьку специфічність. Через це він нерідко дає хибнопозитивні результати.
Лікування
Перш ніж вирішити, як боротися з інфекцією, лікарі ретельно обстежують пацієнта. Лише встановивши діагноз та визначивши чутливість патогенної мікрофлори до антибіотиків, вони приймають остаточне рішення.
Таблиця 2. Методи лікування парапротезних інфекцій:
| Метод | Показання | Результати |
| Санація рани із збереженням ендопротезу | Проводиться у тому випадку, коли ІОХВ виникла у перші 3 місяці після операції. Зберегти ендопротез можна лише за відсутності гнійних набряків і важких супутніх захворювань. При цьому імплант має бути стабільним, а мікрофлора – високочутливою до антибіотиків. | Є найменш травматичним методом лікування. За різними даними, ефективність хірургічної санації становить 18–83%. |
| Ревізійне (повторне) ендопротезування | Одномоментна або двомоментна заміна імпланту виконується в тому випадку, коли зберегти суглоб неможливо. Подібна ситуація спостерігається при нестабільності компонентів ендопротезу, пізній розвиток інфекції, низької чутливості мікрофлори до антибіотиків, наявності тяжких соматичних захворювань. | Дозволяє повністю впоратися із проблемою у 73-94% випадків. На жаль, під час лікування хворому доводиться повністю змінювати встановлений ендопротез. |
| Артродез із чрезкісним остеосинтезом | Глибока рецидивна парапротезна інфекція, нечутлива до антибіотиків мікрофлора, наявність тяжкої супутньої патології. | У 85% випадків дозволяє усунути запальний процес та відновити опороспроможність нижньої кінцівки. |
| Екзартикуляція в кульшовому суглобі | Хронічне рецидивне запалення, що загрожує життю хворого, або повна втрата функції нижньої кінцівки. | Людина безповоротно втрачає ногу. Відсікають її на рівні кульшового суглоба. |
Імплант-зберігаюча тактика
Її головна мета – усунення інфекційного процесу при одночасному збереженні ендопротезу. Хворому проводять хірургічну обробку рани, під час якої видаляють гній та некротизовані тканини. При залученні до патологічного процесу самого суглоба виконують артроскопічний дебридмент. Хворому призначають масивну антибактеріальну терапію.
Цікаво! Наукові дослідження довели ефективність безопераційного лікування глибоких ранніх інфекцій. Як з'ясувалося, комбінація антибіотиків та ферментних препаратів допомагає ліквідувати запалення за 5-7 днів.
Ревізійні операції
Виконуються у тих випадках, коли лікарям не вдається зберегти суглоб. Хірурги повністю видаляють ендопротез, але в його місце ставлять новий. Ризик повторного розвитку інфекції після ревізійного ендопротезування вищий, ніж після первинного.

https://cyberleninka.ru/article/v/lokalnaya-antibiotikoterapiya-pri-infektsii-oblasti-endoproteza-sustava
https://cyberleninka.ru/article/v/revizionnoe-endoprotezirovanie-tazobedrennogo-sustava-pri-glubokoy-infektsii
https://cyberleninka.ru/article/v/otsenka-adgezivnoy-aktivnosti-bakteriy-vydelennyh-u-patsientov-s-infitsirovannymi-endoprotezami-krupnyh-sustavov
https://cyberleninka.ru/article/v/metod-dvuhetapnoy-revizii-pri-glubokoy-paraproteznoy-infektsii-endoproteza-kolennogo-sustava
Додати коментар Скасувати відповідь
03/12/2018 о 8:44 дп
привіт, замінили тазостегновий суглоб, 3 роки тому, 2 рази вже чистили, тому що відкривається свищ, гноїтися, думали через болт, в тому році прибрали болт, але все одно не приживається, шукаю що робити? 2 тижні тому знову пішло запалення, зробили надріз, сказали, що напевно гіматома на шві, але через кілька днів пішов гній.
Artusmed - Консультант:
03/12/2018 о 10:02 дп
Вітаю! Потрібно обстежитись, визначати збудника інфекції та лікуватися.
Тетяна :
05/07/2019 о 6:07 пп
Мені замінили обидва суглоби у 2007 та у 2008 роках, через 10 років перший вискочив і роздуло весь шов. Видалили тільки коли полився гній по всьому шву. Ходжу на милицях по квартирі, нога не болить, але через рік відкрився свищ і вже рік виходить зелений гній, пляма з рубль щодня. Я мучилася всі 10 років на уколах, була температура, ШОЕ-40. Але лікарі говорили все нормально. А зараз температури немає, нічого не болить. Тільки обмежена в русі, німіють руки.
Artusmed - Консультант:
19/10/2018 в 11:16 дп
зробили операцію із заміни суглоба в Ростові на Дону Росія. Занесли інфекцію, рана не гоїться (у лікарні тітка пролежала 4 місяці) Зробили повторну операцію замінивши вкладки. Те саме, рана хлюпає, тримається температура. Що порадите??
Накладання хірургічних швів – остання стадія проведення внутрішньопорожнинної операції. Виняток становлять лише операції на гнійних ранах, де необхідно забезпечити відтік вмісту та знизити запалення на навколишніх тканинах.
Шви бувають природні і синтетичні, що розсмоктуються і не розсмоктуються. Виражений запальний процес у місці накладання шва може призвести до виділення гною з розрізу.
Закінчення серозної рідини, ущільнення та набряклість тканин говорить про таке патологічне явище, як лігатурний свищ післяопераційного рубця.
Чому після операції з'являється лігатурний свищ
Лігатура – це нитка перев'язки кровоносних судин. Накладенням шва лікарі домагаються зупинки кровотечі та профілактики її появи надалі. Лігатурний свищ – це запальний процес у місці зшивання рани.
Розвивається він через використання матеріалу, забрудненого хвороботворними мікроорганізмами. Патологічний елемент оточений гранулемою – ущільненням, що складається з різних тканин та клітин:
Лігатурна нитка також є частиною гранульоми. Її нагноєння небезпечне розвитком абсцесу.
Зрозуміло, що основна причина формування лігатурного нориці полягає в інфікуванні шовного матеріалу. Розвиток несприятливого процесу провокують різноманітні чинники:
- Авітаміноз.
- Сифіліс.
- Туберкульоз.
- Загальний стан та вік пацієнта.
- Госпітальна інфекція (стрептокок, стафілокок).
- Онкологічні захворювання, що спричиняють білкове виснаження.
- Висока імунна реактивність молодого організму.
- Відторгнення нитки організмом через індивідуальну непереносимість матеріалу.
- Інфікування рани через відсутність антисептичної обробки.
- Порушення обміну речовин (цукровий діабет, ожиріння).
- Локалізація прооперованої ділянки (тварин у жінок після кесаревого розтину, парапроктит).
Лігатурні нориці виникають у будь-якій частині тіла і у всіх видах тканин. Щодо часу їх появи, точних прогнозів тут немає. У деяких пацієнтів проблема виникає через тиждень або місяць, але буває і так, що нориця турбує через рік після операції.
Симптоми лігатурного нориці
Впізнати нориці на шрамі після операції допомагають наступні симптоми:
- У перші дні після операції ділянка ущільнюється, набрякає, викликає біль під час обмацування. Шкіра, що оточує рану, червоніє, підвищується місцева температура.
- Через тиждень при натисканні на шов виділяється серозна рідина та гній.
- Температура тіла збільшується до 37.5 – 39°C.
- Поведінка нориці непередбачувано - хід може мимоволі закритися і пізніше відкритися повторно.
Повністю позбутися каналу допомагає лише повторна операція. Як виглядає лігатурна нориця, можна подивитися на фото.
Зовні це глибока рана із запаленою шкірою по краях. Цікаво, що свищ може утворитися зовсім не там, де було зроблено розріз. Медикам відомі випадки, коли запалення тривало розвивалося всередині організму пацієнта, але сама людина розуміла, що хвора лише при появі на тілі невеликого отвору, з якого сочилася гнійно-серозна рідина.
Свищ – це порожнистий канал усередині тіла, своєрідна ланка між органами та зовнішнім середовищем. Також він може бути зчленуванням внутрішньої порожнини та онкологічного новоутворення. Канал, що на вигляд нагадує трубку, зсередини вистелений епітелієм. Через нього назовні виходить гній. У запущених випадках з нориці виходить жовч, сеча, кал.
Післяопераційні нориці поділяються на кілька типів:
- Повний. Характеризується наявністю двох виходів. Така будова сприяє швидкому загоєнню.
- Неповний. Свищ має один вихід усередині черевної порожнини. У таких умовах патогенна флора швидко розмножується та посилює запальний процес.
- Трубчастий. Правильно оформлений канал виділяє гнійні, слизові та калові маси.
- Губоподібний. Свищ зростається з м'язовою та дермальною тканиною. Видаляють його лише за допомогою операції.
- Гранулюючий. Фістула обростає грануляційною тканиною, поверхня оточуючої шкіри виглядає гіперемованою та набряковою.
У МКБ-10 лігатурний свищ значиться під кодом L98.8.0.
Найчастіше лігатурні нориці формуються у місцях накладання шовкової нитки. Щоб уникнути цієї проблеми, сучасні лікарі використовують матеріал, який не вимагає зняття швів і через короткий час розсмоктується самостійно.
Діагностика та лікування лігатурної нориці на рубці
Лігатурний нориць діагностують під час огляду післяопераційної рани. Для повного дослідження підозрілої ділянки пацієнта направляють на УЗД та фістулографію. Це своєрідний рентген із застосуванням контрастної речовини. На знімку добре видно розташування свищевого каналу.
Лікування лігатурного нориці передбачає комплексний підхід. Пацієнтам призначають різні групи коштів:
- Ферменти хімотрипсину та трипсину.
- Антисептики для місцевої обробки.
- Антибіотики ШСД – Норфлоксацин, Ампіцилін, Цефтріаксон, Левофлоксацин.
- Водорозчинні мазі - Левомеколь, Левосін, Трімістін.
- Дрібнодисперсні порошки - Банеоцин, Гентаксан, Тирозур.
Ферменти та антисептики вводять у свищевий канал та навколишні тканини. Речовини впливають протягом 3-4 годин, тому проблемну зону обробляють кілька разів на добу. При рясному закінченні гнійних мас заборонено використовувати лінімент Вишневського та синтоміцинову мазь. Вони закупорюють канал і затримують відтік гною.
З метою зняття запалення хворого спрямовують на фізіотерапевтичні процедури. Кварцювання рани та УВЧ-терапія покращують мікроциркуляцію крові та лімфи, зменшують набряклість та нейтралізують патогенну флору. Процедури забезпечують стійку ремісію, але не сприяють повному одужанню.
Ускладнення лігатурного нориці: абсцес, флегмона, сепсис, токсико-резорбтивна лихоманка та евентрація – випадання органів через гнійне розплавлення тканин.
Лігатурний свищ, що не закривається, лікують шляхом хірургічної обробки ускладненої післяопераційної рани. Ділянку дезінфікують, знеболюють та розсікають для повного видалення шовного матеріалу. Причину утворення свища також вирізають разом із прилеглими тканинами.
Для зупинки кровотечі використовують електрокоагулятор або перекис водню (3%), інакше прошивання судини спровокує утворення нової нориці. Робота хірурга завершується промиванням рани антисептиком (Хлоргексидин, Декасан або 70% спирт), накладенням вторинного шва та організацією дренажу на обробленому ділянці.
У післяопераційному періоді виконується промивання дренажу та зміна пов'язки. При множинних гнійних затіканнях застосовують антибіотики, диклофенак, німесил і мазі – метилурацилову або троксевазин. Малоінвазивні методи видалення нориці, наприклад, через УЗД, малоефективні.



