与化脓伤口的治疗无关的手术的结果是通过缝合封闭手术区域。如果组织被感染,外科医生会创造机会去除脓液并减少浸润量。手术中使用的缝合材料可以是天然的或合成的。结扎缝线可能会在手术后一段时间自行溶解,或者需要医生的帮助才能将其移除。
如果在缝合部位释放出深樱桃色的浆液或脓性分泌物,则表明炎症过程已发展并形成结扎瘘管。这些症状的出现是结扎排斥的迹象,也是恢复治疗的原因。手术后出现的瘘管不能视为正常现象,需要在外科医生的指导下紧急治疗。
结扎瘘的原因:
因忽视消毒要求而导致伤口感染;
对缝合材料的过敏反应。
有一些因素会增加术后瘘管的可能性:
免疫反应性(通常在年轻人中较高);
出现慢性感染;
医院感染,常见于外科和治疗医院;
葡萄球菌和链球菌通常存在于人体皮肤上,进入伤口;
手术干预的部位和类型(剖宫产、直肠旁炎手术等);
癌症中的蛋白质消耗;
缺乏维生素和矿物质;
代谢紊乱(糖尿病、肥胖、代谢紊乱)。
结扎瘘管的特点:
发生于身体任何部位;
发生于人体所有类型的组织(表皮、肌肉组织、筋膜);
发生在手术后的任何时间(周、月、年);
它们具有不同的临床表现(随着伤口的进一步愈合,缝合线可能会被身体排斥,或者随着伤口化脓而变得严重发炎且无法愈合);
无论结扎线的材料如何,它们都会发生。
结扎瘘管的症状
术后瘘管的形成根据以下情况发生:
手术后几天内,伤口区域会变厚、轻微肿胀并变得疼痛。它周围的皮肤变红,摸起来比其他区域更热。
6-7天后,当施加压力时,浆液和脓液从缝合线下方流出。
一般体温升至亚热值(37.5-38°)。
瘘管可以自发闭合,随后再次打开。
只有经过多次手术才有可能康复。
术后瘘管出现引起的并发症
脓肿是充满脓液的空腔。
蜂窝组织炎——皮下脂肪参与炎症过程;
事件发生——由于组织化脓性融化而导致内脏器官丧失;
脓毒症——脓性内容物在胸腔、颅骨和腹腔内扩散;
中毒性再吸收热是身体的一种高热反应。
诊断
结扎瘘管的初步诊断是由外科医生在更衣室对伤口进行目视检查时进行的。为了明确瘘管的位置、是否存在并发症(脓肿、化脓性渗漏),需要对手术伤口进行超声扫描。
如果瘘管位于组织深处并且诊断困难,则使用瘘管造影。检查期间,将造影剂注入瘘管并进行放射线摄影。通过这种操作,瘘道将在 X 射线上清晰可见。
结扎瘘的治疗
绝大多数结扎瘘病例只能通过手术解决。术后瘘管存在的时间越长,治愈就越困难。使用药物的综合疗法进行治疗。
用于治疗瘘管病的药物组:
局部防腐剂 - 水溶性软膏(Levosin、Levomekol、Trimistan)、细粉(Gentaxan、Tyrozur、Baneocin);
抗菌药物——氨苄西林、诺氟沙星、头孢曲松、左氧氟沙星;
用于破坏死亡组织的酶 - 胰蛋白酶、胰凝乳蛋白酶。
由于药物的作用可以保持几个小时,因此每天数次将它们注射到瘘管中并分布到伤口周围的组织中。
脂肪类软膏(合成霉素软膏、维什涅夫斯基软膏)可防止脓液流出,因此在存在大量脓性分泌物时不宜使用。
除了手术和药物治疗外,还使用物理疗法:
伤口表面石英化;
由于使用超高频治疗,血液和淋巴的微循环得到改善,从而减少肿胀并阻止感染扩散。石英治疗对病原菌有不利影响,促进过程的稳定缓解,但不能保证完全康复。
治疗结扎瘘的“黄金标准”是彻底消除问题的手术。
结扎瘘消除手术进展:
用碘酒精溶液形式的消毒剂对手术区域进行三次处理。
将麻醉溶液注射到手术伤口周围及其下方的组织中(利多卡因 - 2% 溶液,奴佛卡因 - 5% 溶液)。
将染料注射到瘘道中以对其进行彻底检查(“绿色油漆”和过氧化氢)。
解剖瘘管,完全去除结扎线。
去除瘘管的原因并修复周围组织。
使用电凝器或 3% 过氧化氢止血,因为缝合血管会引起新瘘管的出现。
用消毒剂(Dekasan、70% 酒精、氯己定)清洗伤口。
再次缝合伤口并安装主动引流装置。
手术后,患者需要包扎和引流冲洗。如果脓性分泌物未固定,则去除引流物。
出现并发症时使用的药物(组织蜂窝织炎、化脓性渗漏):
非甾体类抗炎药(NSAID)——尼美舒、双氯芬酸、二克洛贝尔;
组织再生软膏 - 曲塞维辛和甲基尿嘧啶软膏;
含有维生素 E 的草药制剂(芦荟、沙棘油)。
对发炎组织进行局部翻修并广泛解剖瘘管是术后瘘管手术治疗的经典形式。大多数微创技术对于治疗这种并发症是无效的。
结扎疤痕的自我治疗不会带来康复,因为只有手术和随后的伤口清创才能使患者避免并发症。当尝试自我治疗时,就会浪费宝贵的时间。
预后和预防
如果身体排斥由任何材料制成的手术缝线,则手术的预后不佳。自我药疗的情况也是如此——在这种情况下很难做出预测。
对瘘管的出现采取预防措施是不可能的,因为即使严格遵守防腐剂,感染也可能渗入手术伤口并排斥缝合材料。
文章作者:沃尔科夫·德米特里·谢尔盖耶维奇 | 沃尔科夫·德米特里·谢尔盖耶维奇博士外科医生、静脉学家
教育背景:莫斯科国立医科和牙科大学(1996 年)。 2003年,他获得了俄罗斯联邦总统行政教育和科学医疗中心的文凭。
5种最有效的自制头发食谱!
13种有效减肥香料
瘘管是将体腔或中空器官与外部环境或彼此连接的通道。瘘管也称为瘘管。最常见的是狭窄的小管,其内部覆盖有上皮或年轻的结缔组织。瘘管也可以在体内发生的各种病理过程的背景下形成。
牙齿牙龈上的瘘管是一种病理形成,表现为穿过牙龈到达病变部位的小通道。最常见的是,瘘管来自患病牙齿的根部。它从炎症源排出浆液或脓性渗出液。您可以在牙齿上部的投影部位看到瘘管。看起来像是一个痛处。
直肠周围瘘是由于直肠壶腹周围组织代谢紊乱而发生的。最常见的是,这些是直肠旁炎或直肠炎的后果,其症状是纤维脓肿。其主要表现为肛门区表皮出现脓性或血性分泌物、疼痛、瘙痒、刺激等。
手术分娩后结扎瘘是该手术常见的并发症之一。它很危险,因为它是感染源,会对女性身体造成毒性损害。每次手术,剖腹产也不例外,最后都要缝合。
最后更新日期 2019 年 6 月 23 日
术后伤口流脓表明感染性并发症的发生。在骨科和创伤科中,它们很难治疗并导致患者残疾。假体周围感染会导致住院时间增加,并且需要花费一定的费用来应对。

内置假体术后的感染可以是浅表或深部、急性或慢性的,并在术后早期或晚期发生。炎症过程仅影响下肢软组织或扩散至手术关节。
如果植入假体后疤痕处有脓液、体温升高且腿部疼痛,请立即就医。他会对您进行检查,安排必要的检查,并了解您的病情有多严重。您必须去医院并接受一个疗程的治疗。
问题的相关性
根据各种数据,大关节初次置换后早期假体周围感染的发生率为 0.3-0.5%,翻修后为 9%。 在手术后的前三周内检测到炎症过程。
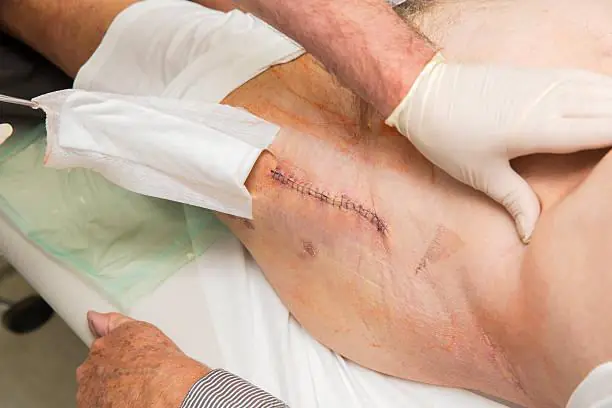
如果我们谈论晚期感染并发症的发生率,它们最常发生在内置假体术后的头两年(占患者的 1.63%)。不太常见的是(手术后 0.59% 的患者),术后 8 年内发生深部假体旁感染。
几十年来,感染性并发症的发生率一直保持不变。然而,关节置换术总数明显增加,并发症总数也有所增加。因此,其预防、早期诊断和治疗变得越来越重要。
事实!科学研究表明,发生感染性并发症的风险取决于内置假体的类型。事实证明,总体而言,国产模型的植入比进口模型的安装(0.3-4.8%)更容易导致炎症(占病例的3-10%)。
什么是手术部位感染?
SSI 是一种急性或慢性炎症,发生在切口部位或手术期间医源性区域。在 67% 的病例中,感染仅影响手术切口区域,33% 的病例会扩散到植入关节。
SSI发展的因素:
- 手术时间超过3小时;
- 手术过程中的技术困难;
- 术中失血量超过1升;
- 安装的内置假体不稳定;
- 在操作过程中使用额外的合成材料和生物材料;
- 存在严重的慢性疾病。

不扩散到手术关节的炎症过程可以在不进行关节翻修术的情况下得到克服。如果感染影响骨组织、内置假体组件、关节囊残余物或膝关节或髋关节的其他部位,治疗将极其困难。在这种情况下,患者很可能需要再次进行关节置换术。
有许多因素会加重患者的病情,减慢康复速度并恶化预后:免疫力下降、既往手术、频繁使用抗生素治疗。检测到的微生物群对抗菌药物的耐药性、关节区域的血液循环不良以及大量化脓性病变也使治疗变得复杂。
假体周围感染的类型
在骨科和创伤学中,使用了几种 SSI 分类。感染的系统化和特定类型的分配有助于医生评估患者病情的严重程度。 考文垂-菲茨杰拉德-冢山分类是最常见的.
表 1. 根据考文垂-菲茨杰拉德-冢山 (Coventry-Fitzgerald-Tsukayama) 的深部假体周围感染类型。
| 类型 | 开发时间 | 治疗策略 | |
| 我 | 急性术后 | 第 1 个月 | 修复术后伤口,去除坏死组织,并在必要时更换内置假体的某些部件,同时保留其主要部件。 |
| 二 | 慢性晚期 | 1个月至1年 | 强制修复内假体。 |
| 三、 | 急性血行性 | 1年后 | 尝试保留已安装的假肢是完全合理的。 |
| 四号 | 术中培养阳性 | 种植体表面的无症状细菌定植 | 保守治疗包括肠外抗生素治疗 6 周。 |
在新西伯利亚创伤与骨科研究所创建的分类中,SSIs分为早期急性、晚期急性和慢性。第一个在植入假体后三个月内出现,第二个在 3-12 个月内出现,第三个在 1 年后出现。感染性并发症可以以潜伏性、瘘管性、蜂窝织炎样或非典型形式发生。
根据患病率,感染分为筋膜上(浅表)和筋膜下(深层)。可能伴有全身、股骨或胫骨不稳定。
浅表和深层感染
发生在内置假体术后第一个月。其特征是下肢软组织出现炎症。髋关节或膝关节本身保持完整,即不参与病理过程。并发症的原因最常见的是在手术期间或术后期间将病原微生物引入伤口。
- 皮肤坏死;
- 结扎瘘管;
- 伤口边缘发散;
- 皮下血肿。
- 假体旁组织坏死;
- 深部瘘管;
- 感染性筋膜下血肿。
事实!疤痕区域皮肤出现轻度压痛、局部肿胀、发红和体温过高,通常表明存在浅表感染,可以进行治疗。发烧、缝线自发裂开和腿部剧烈疼痛提示深层组织炎症。在这种情况下,预后较差。
假体关节感染
在病理学上,炎症扩散到手术关节的空腔和膜、滑膜残留物、内置假体固定部位的骨骼和邻近的软组织。并发症的原因是病原微生物群在关节表面定植。细菌可以来自外部环境或通过血行引入。
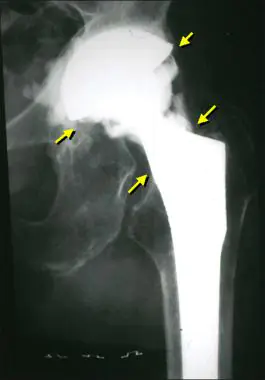
这就是 X 光片上感染的样子。
假体关节感染是所有 SSI 中最严重的并发症。他们对保守治疗没有反应,因此必须接受手术治疗。医生会更换内置假体,但有时他们仍然设法保留它。
治疗假体关节感染的方法有三种:不移除植入物的伤口翻修、一阶段翻修和两阶段内置假体。技术的选择取决于患者的病情、感染出现的时间、假体部件的稳定性以及致病微生物群的性质。
SSI 的诊断方法
术后伤口区域存在感染过程,表现为脓性分泌物、疼痛、肿胀和局部温度升高。所有这些症状都会在深层和浅表感染时出现。
X 射线研究
X 射线瘘管造影在瘘管感染的鉴别诊断中发挥着重要作用。借助它,您可以确定瘘管的大小、形状和位置,识别化脓性渗漏及其与骨质破坏病灶的关系。这使得区分浅层 SSI 和深层 SSI 成为可能。
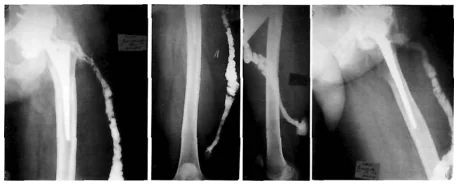
照片:X 射线瘘管造影,大腿下三分之一处有瘘管。
X 射线最常用于诊断假体关节感染。该方法不能给出 100% 正确的结果,但它允许人们怀疑病理学。突然出现骨膜反应和骨溶解表明存在假体旁感染。如果这些迹象在手术成功后不久突然出现,就有理由怀疑出现问题。
好奇的!由于信息含量低,MRI、超声波和放射性同位素扫描很少用于诊断目的。例如,安装的内置假体会干扰磁共振成像,导致图像模糊不清。
实验室测试
进行测试有助于识别体内的急性和慢性炎症过程。指标的增加并不是 SSI 的可靠标志。为了做出诊断,需要考虑某些临床症状、放射学数据和其他研究方法的存在。
具有临床意义的实验室参数:
- 白细胞计数。它对于急性假体周围感染的诊断很重要。炎症的一个明显迹象是白细胞和中性粒细胞总数增加,即白细胞公式向左移动。
- 血沉。它是一个非特定指标。正常的红细胞沉降率表明不存在炎症过程,红细胞沉降率升高则表明存在炎症过程。
- C反应蛋白。 CRP 是一种急性时相蛋白,也是接受关节置换术的患者 SSI 的高度敏感标志物。诊断假体周围感染时,需要关注该指标。
微生物学研究
细菌镜和细菌学研究使得识别和鉴定感染病原体以及确定其对抗生素的敏感性成为可能。定量研究可以确定化脓性分泌物中微生物体的数量。
以下材料可用于研究:
- 伤口分泌物;
- 织物样品;
- 来自关节腔的液体;
- 假肢材料。
在与植入物相关的感染的情况下,几乎不可能检测到生物体液和组织中的细菌。病原微生物存在于内置假体本身的表面上。它们以粘合膜的形式覆盖植入物。
事实!除细菌学检查外,PCR(聚合酶链式反应)也可用于诊断。该方法灵敏度高,但特异性低。因此,它经常给出假阳性结果。
治疗
在决定如何处理感染之前,医生会仔细检查患者。 只有在确定诊断并确定病原微生物群对抗生素的敏感性后,他们才会做出最终决定.
表 2. 假体周围感染的治疗方法:
| 方法 | 适应症 | 结果 |
| 在保护内置假体的同时保持伤口卫生 | 它是在手术后 3 个月内发生 SSI 的情况下进行的。只有在没有化脓性渗漏和严重的伴随疾病的情况下才有可能保留内置假体。在这种情况下,植入物必须稳定,并且微生物群必须对抗生素高度敏感。 | 这是创伤最小的治疗方法。根据各种消息来源,手术清创的有效率是18-83%。 |
| 修复(重复)内假体 | 在无法保留关节的情况下,进行一期或两期植入物置换。类似的情况还存在于内置假体组件的不稳定、感染发展较晚、微生物区系对抗生素的敏感性低以及严重的躯体疾病的存在。 | 让您完全应对73-94%的情况下的问题。不幸的是,在治疗期间,患者必须完全更换安装的内置假体。 |
| 经骨接骨术的关节固定术 | 深部复发性假体周围感染、微生物群对抗生素不敏感、存在严重的伴随病理。 | 在85%的情况下,它可以消除炎症过程并恢复下肢的支撑能力。 |
| 髋关节离断 | 慢性复发性炎症威胁患者生命,或下肢功能完全丧失。 | 一名男子永久失去了双腿。它在髋关节水平处被切断。 |
保留种植体的策略
其主要目标是消除感染过程,同时保留内置假体。患者接受伤口手术治疗,清除脓液和坏死组织。如果病理过程涉及关节本身,则进行关节镜清创术。患者接受大量抗菌治疗。
好奇的!科学研究已经证明非手术治疗早期深部感染的有效性。事实证明,抗生素和酶制剂的结合有助于在 5-7 天内消除炎症。
修改操作
它们是在医生无法挽救关节的情况下进行的。外科医生完全移除内置假体并放置一个新的。翻修关节置换术后复发感染的风险高于初次关节置换术后。

https://cyberleninka.ru/article/v/lokalnaya-antibiotikoterapiya-pri-infektsii-oblasti-endoproteza-sustava
https://cyberleninka.ru/article/v/revizionnoe-endoprotezirovanie-tazobedrennogo-sustava-pri-glubokoy-infektsii
https://cyberleninka.ru/article/v/otsenka-adgezivnoy-aktivnosti-bakteriy-vydelennyh-u-patsientov-s-infitsirovannymi-endoprotezami-krupnyh-sustavov
https://cyberleninka.ru/article/v/metod-dvuhetapnoy-revizii-pri-glubokoy-paraproteznoy-infektsii-endoproteza-kolennogo-sustava
添加评论 取消回复
2018 年 3 月 12 日上午 8:44
你好,我3年前换过髋关节,他们已经清理过2次了,因为瘘管裂开了,溃烂了,他们以为是螺栓的原因,当年把螺栓拆了,但还是没用root,我正在寻找做什么?两周前又开始发炎,他们做了一个切口,说缝合处可能有血肿,但几天后开始出现脓。
Artusmed – 顾问:
2018 年 3 月 12 日上午 10:02
你好!有必要进行检查,确定感染的病原体并进行治疗。
塔蒂亚娜:
2019 年 5 月 7 日下午 6:07
我在2007年和2008年更换了两个关节,10年后第一个关节弹出,整个接缝都肿了。当脓液流遍接缝处时,他们才将其取出。我拄着拐杖在公寓里走来走去,腿不疼,但一年后,瘘管裂开,一年来一直流绿色脓液,每天都有卢布大小的脓液。我害怕换新的。我已经打针10年了,我还发烧,ESR-40。但医生说一切都好。现在没有体温,也不疼。只是活动受限,手都麻了。
Artusmed – 顾问:
2018 年 10 月 19 日上午 11:16
在俄罗斯顿河畔罗斯托夫接受关节置换手术。发生感染,伤口没有愈合(我阿姨在医院住了4个月)。他们进行了第二次手术,更换了插入物。同样的事情,伤口被压扁,温度持续存在。你有什么建议?
手术缝线的应用是腔内手术的最后阶段。唯一的例外是化脓性伤口的手术,需要确保内容物流出并减少周围组织的炎症。
缝线可以是天然的或合成的、可吸收的或不可吸收的。缝合部位的严重炎症过程可能导致切口流出脓液。
浆液渗漏、组织压实、肿胀,提示术后疤痕结扎瘘等病理现象。
手术后为什么会出现结扎瘘?
结扎线是用于结扎血管的线。通过缝合,医生试图止血并防止将来再次发生。结扎瘘是伤口缝合部位的炎症过程。
它的发生是由于使用了被病原体污染的材料。病理成分被肉芽肿包围 - 由不同组织和细胞组成的压实物:
结扎线也是肉芽肿的一部分。其化脓会形成脓肿,非常危险。
可见,结扎瘘形成的主要原因在于缝合材料的感染。不利过程的发展是由多种因素引起的:
- 维生素缺乏症。
- 梅毒。
- 结核。
- 患者的一般状况和年龄。
- 医院感染(链球菌、葡萄球菌)。
- 导致蛋白质消耗的肿瘤疾病。
- 年轻有机体的高免疫反应性。
- 由于个体对材料的不耐受性,螺纹被主体拒绝。
- 因缺乏消毒处理而导致伤口感染。
- 代谢紊乱(糖尿病、肥胖)。
- 手术区域的定位(剖腹产后女性的腹部、直肠旁炎)。
结扎瘘管发生在身体的任何部位和所有类型的组织中。至于他们出现的时间,目前还没有确切的预测。对于某些患者来说,问题会在一周或一个月后出现,但也有可能在手术后一年内瘘管就会困扰您。
结扎瘘管的症状
以下症状有助于识别术后疤痕上的瘘管:
- 手术后的第一天,该区域会变厚、肿胀,触摸时会感到疼痛。伤口周围的皮肤变红,局部温度升高。
- 一周后,当对缝合线施加压力时,浆液和脓液就会释放出来。
- 体温升至 37.5 – 39°C。
- 瘘管的行为是不可预测的——通道可以自发关闭,然后再重新打开。
只有反复手术才能彻底清除根管。您可以在照片中看到结扎瘘管的样子。
从外部看,这是一个很深的伤口,边缘皮肤发炎。有趣的是,瘘管的形成可能与切口的位置完全不同。医生知道病人体内长期出现炎症,但当病人身上出现一个小洞,从里面渗出脓性浆液时,病人自己才意识到自己生病了。
瘘管是体内的中空管道,是器官与外部环境之间的一种联系。它也可以是内腔和肿瘤之间的连接处。运河看起来像一根管子,内部布满了上皮。脓液会从里面流出来。在晚期病例中,胆汁、尿液和粪便会从瘘管中流出。
术后瘘管分为以下几种类型:
- 满的。其特点是有两个输出。这种结构促进快速愈合。
- 不完整。瘘管在腹腔内有一个出口。在这种情况下,病原菌群迅速繁殖并加剧炎症过程。
- 管状。设计正确的运河可以排出脓液、粘液和粪便。
- 唇形。瘘管与肌肉和真皮组织融合。它只能通过手术去除。
- 造粒。瘘管长满肉芽组织,周围皮肤表面充血肿胀。
在 ICD-10 中,结扎瘘被列为代码 L98.8.0。
大多数情况下,结扎瘘管是在使用丝线的地方形成的。为了避免这个问题,现代医生使用一种不需要拆线并在短时间内自行溶解的材料。
疤痕结扎瘘的诊治
结扎瘘是在检查术后伤口时诊断出来的。为了对可疑区域进行全面检查,患者会被转诊进行超声检查和瘘管造影。这是一种使用造影剂的 X 射线检查。图像清楚地显示了瘘管的位置。
结扎瘘管的治疗需要综合方法。患者被开出不同组的药物:
- 酶胰凝乳蛋白酶和胰蛋白酶。
- 局部治疗用防腐剂。
- SSD抗生素——诺氟沙星、氨苄西林、头孢曲松、左氧氟沙星。
- 水溶性软膏 - Levomekol、Levosin、Trimistin。
- 细粉 – Baneocin、Gentaxan、Tyrosur。
将酶和防腐剂注入瘘管和周围组织。这些物质的作用持续 3 至 4 小时,因此每天要对问题部位进行多次治疗。如果出现大量脓肿排出,禁止使用维什涅夫斯基搽剂和合霉素软膏。它们会堵塞管道并延迟脓液的流出。
为了缓解炎症,患者需要接受物理治疗。伤口的石英治疗和超高频治疗可改善血液和淋巴的微循环,减少肿胀并中和病原菌群。这些手术可提供稳定的缓解,但无助于完全康复。
结扎瘘管的并发症:脓肿、蜂窝织炎、脓毒症、中毒性再吸收热和事件发生——由于组织化脓性融化而导致器官损失。
不闭合的结扎瘘管可通过手术清创复杂的术后伤口来治疗。该区域经过消毒、麻木和切开以完全去除缝合材料。瘘管的病因也与邻近组织一起切除。
要止血,请使用电凝器或过氧化氢 (3%),否则缝合血管会引起新瘘管的形成。外科医生的工作是用消毒剂(洗必泰、Decasan 或 70% 酒精)清洗伤口,进行二次缝合并在治疗区域组织引流。
术后,冲洗引流管并更换敷料。对于多处化脓性渗漏,可使用抗生素、双氯芬酸、尼美舒和软膏(甲基尿嘧啶或曲塞维星)。微创的瘘管切除方法(例如通过超声波)是无效的。



