Resultatet av en operasjon som ikke er relatert til behandling av et purulent sår, er lukking av operasjonsfeltet ved suturering. Hvis vevene er infisert, skaper kirurgen muligheten til å fjerne puss og redusere mengden infiltrasjon. Suturmateriale som brukes i kirurgi kan være naturlig eller syntetisk. Ligatursuturer kan løses opp spontant en tid etter operasjonen, eller de vil kreve hjelp fra en lege for å fjerne dem.
Hvis en mørk kirsebærfarget serøs væske eller purulent utflod frigjøres på stedet for suturen, er dette et tegn på en utviklet inflammatorisk prosess og dannelsen av en ligaturfistel. Utseendet til disse symptomene er et tegn på ligaturavvisning og en grunn til å gjenoppta behandlingen. En fistel som dukker opp etter operasjonen kan ikke betraktes som et normalt fenomen; akuttbehandling under veiledning av en kirurg er nødvendig.
Årsaker til ligaturfistel:
Infeksjon i såret på grunn av ignorering av antiseptiske krav;
Allergisk reaksjon på suturmateriale.
Det er faktorer som øker sannsynligheten for en postoperativ fistel:
Immunreaktivitet (vanligvis høyere hos unge mennesker);
Tiltredelse av en kronisk infeksjon;
Sykehusinfeksjon, typisk for kirurgiske og terapeutiske sykehus;
Å komme inn i såret stafylokokker og streptokokker, som normalt alltid finnes på menneskelig hud;
Lokalisering og type kirurgisk inngrep (keisersnitt, kirurgi for paraproktitt, etc.);
Proteinmangel ved kreft;
mangel på vitaminer og mineraler;
Metabolske forstyrrelser (diabetes mellitus, fedme, metabolske forstyrrelser).
Funksjoner av ligaturfistler:
Forekommer i hvilken som helst del av kroppen;
Forekommer i alle typer vev i menneskekroppen (epidermis, muskelvev, fascia);
Oppstår når som helst (uke, måned, år) etter operasjonen;
De har en annen utvikling av det kliniske bildet (suturer kan avvises av kroppen med ytterligere helbredelse av såret, eller de kan bli intenst betent med suppuration av såret og ikke gro);
De forekommer uavhengig av materialet til ligaturtrådene.
Symptomer på ligaturfistel
Utviklingen av en postoperativ fistel skjer i henhold til følgende scenario:
I løpet av få dager etter operasjonen tykner sårområdet, hovner litt opp og blir smertefullt. Huden rundt blir rød og blir varmere å ta på enn andre områder.
Etter 6-7 dager, når trykk påføres, kommer serøs væske og puss ut under suturen.
Den generelle kroppstemperaturen stiger til subfebrile verdier (37,5-38°).
Fistelen kan lukke seg spontant og senere åpne seg igjen.
Gjenoppretting er kun mulig etter gjentatt operasjon.
Komplikasjoner som oppstår fra utseendet til en postoperativ fistel
En abscess er et hulrom fylt med puss;
Cellulitt - inkludering av subkutant fett i den inflammatoriske prosessen;
Eventrasjon - tap av indre organer på grunn av purulent smelting av vev;
Sepsis - spredning av purulent innhold i hulrommet i brystet, hodeskallen og bukhulen;
Giftig-resorptiv feber er uttalt hypertermi som en reaksjon av kroppen.
Diagnostikk
Den primære diagnosen av en ligaturfistel utføres i garderoben under en visuell undersøkelse av såret av en kirurg. For å avklare fistelens plassering, tilstedeværelse eller fravær av komplikasjoner (abscess, purulente lekkasjer), utføres en ultralydsskanning av operasjonssåret.
Hvis fistelen ligger dypt i vevet og diagnosen er vanskelig, brukes fistelografi. Under undersøkelsen injiseres et kontrastmiddel i fistelkanalen og det utføres røntgen. Som et resultat av slik manipulasjon vil fistelkanalen være tydelig synlig på røntgenbildet.
Behandling av ligaturfistel
De aller fleste tilfeller av ligaturfistel kan bare løses gjennom kirurgi. Jo lenger en postoperativ fistel eksisterer, desto vanskeligere er den å kurere. Kompleks terapi ved bruk av medisiner brukes til behandling.
Grupper av legemidler som brukes til å behandle fistel:
Lokale antiseptika - vannløselige salver (Levosin, Levomekol, Trimistan), fine pulvere (Gentaxan, Tyrozur, Baneocin);
Antibakterielle midler - Ampicillin, Norfloxacin, Ceftriaxone, Levofloxacin;
Enzymer for ødeleggelse av dødt vev - Trypsin, Chymotrypsin.
Siden medisinene beholder sin effekt i flere timer, injiseres de inn i fistelkanalen og fordeles gjennom vevene rundt såret flere ganger daglig.
Fettbaserte salver (Synthomycin-salve, Vishnevsky-salve) forhindrer utstrømning av pus, så de brukes ikke i nærvær av omfattende purulent utslipp.
I tillegg til kirurgisk og medikamentell behandling, brukes fysioterapi:
kvartsering av såroverflaten;
Som et resultat av bruken av UHF-terapi forbedres mikrosirkulasjonen av blod og lymfe, noe som fører til en reduksjon i hevelse og stopper spredning av infeksjon. Kvartsbehandling har en skadelig effekt på patogene bakterier, og fremmer stabil remisjon av prosessen, men garanterer ikke fullstendig gjenoppretting.
"Gullstandarden" for behandling av en ligaturfistel er en operasjon som eliminerer problemet fullstendig.
Fremdrift av operasjonen for å eliminere ligaturfistelen:
Tre-gangers behandling av det kirurgiske feltet med et antiseptisk middel i form av en alkoholoppløsning av jod.
Injeksjon av en bedøvelsesløsning i vevet rundt operasjonssåret og under det (Lidocaine - 2% løsning, Novocaine - 5% løsning).
Injeksjon av fargestoff i fistelkanalen for å undersøke den fullstendig (“grønn maling” og hydrogenperoksid).
Disseksjon av fistelen, fjerning av ligaturen fullstendig.
Fjerning av årsaken til fistelen sammen med revisjon av omkringliggende vev.
Stopp mulig blødning med en elektrokoagulator eller hydrogenperoksid 3%, siden suturering av en blodåre kan provosere utseendet til en ny fistel.
Vask såret med antiseptika (Dekasan, 70% alkohol, klorheksidin).
Lukking av såret med suturer igjen med installasjon av aktiv drenering.
Etter operasjonen trenger pasienten bandasjer og dreneringsspyling. Hvis den purulente utslippet ikke er fikset, fjernes dreneringen.
Medisiner brukt i nærvær av komplikasjoner (flegmonøs betennelse i vevet, purulente lekkasjer):
Ikke-steroide antiinflammatoriske legemidler (NSAIDs) - nimesil, diklofenak, dikloberl;
Salver for vevsregenerering - troxevasin og metyluracil salve;
Urtepreparater med vitamin E (aloe, tindvedolje).
Lokal revisjon av betent vev med bred disseksjon av fistelen er en klassisk form for kirurgisk behandling av postoperativ fistel. De fleste minimalt invasive teknikker er ineffektive for å behandle denne komplikasjonen.
Selvmedisinering av et ligaturarr vil ikke bringe utvinning, fordi bare kirurgi og påfølgende debridement av såret kan redde pasienten fra komplikasjoner. Dyrbar tid vil gå tapt når du prøver selvbehandling.
Prognose og forebygging
I tilfeller hvor kroppen avviser kirurgiske suturer laget av noe materiale, er prognosen for operasjonen ugunstig. Situasjonen er den samme med selvmedisinering - i dette tilfellet er det veldig vanskelig å lage en prognose.
Det er umulig å ta forebyggende tiltak for utseendet av en fistel, siden selv med streng overholdelse av antiseptika, kan infeksjon trenge inn i operasjonssåret og avvisning av suturmaterialet.
Forfatter av artikkelen: Volkov Dmitry Sergeevich | Ph.D. kirurg, flebolog
Utdanning: Moscow State Medical and Dental University (1996). I 2003 mottok han et diplom fra det pedagogiske og vitenskapelige medisinske senteret for administrasjonen av presidenten i Den russiske føderasjonen.
5 mest effektive hjemmelagde håroppskrifter!
13 effektive krydder for vekttap
En fistel er en kanal som forbinder et kroppshulrom eller hule organer til det ytre miljøet eller til hverandre. En fistel kalles også en fistel. Oftest er det representert av en smal tubuli, som er dekket fra innsiden med epitel eller ungt bindevev. Fistler kan også dannes mot bakgrunnen av forskjellige patologiske prosesser som forekommer i kroppen.
En fistel på tannkjøttet til en tann er en patologisk formasjon representert av en liten passasje gjennom tannkjøttet til lesjonen. Oftest kommer fistelen fra roten til den syke tannen. Det drenerer serøst eller purulent ekssudat fra kilden til betennelse. Du kan se fistelen på projeksjonsstedet til tannen, i dens øvre del. Det ser ut som et sårt sted.
En perirektal fistel oppstår som en konsekvens av metabolske forstyrrelser i vevet rundt endetarmsampullen. Oftest er dette konsekvensene av paraproktitt, eller proktitt, hvis symptom er en fiberabscess. Dens viktigste manifestasjoner er purulent eller blodig utflod, smerte, kløe og irritasjon av epidermis i analområdet.
Ligaturfistel etter kirurgisk fødsel er en av de vanlige komplikasjonene ved denne operasjonen. Det er farlig fordi det er en kilde til infeksjon og kan forårsake giftige skader på en kvinnes kropp. Hver operasjon, og levering med keisersnitt er intet unntak, ender med en sutur.
Siste oppdatering er 23.06.2019
Pus i et postoperativt sår indikerer utvikling av smittsomme komplikasjoner. I ortopedi og traumatologi er de vanskelige å behandle og fører til funksjonshemming hos pasienter. Paraprotetiske infeksjoner fører til økt sykehusopphold og krever kostnader for å bekjempe dem.

Infeksjoner etter endoprotetika kan være overfladiske eller dype, akutte eller kroniske, og utvikle seg i tidlig eller sen postoperativ periode. Den inflammatoriske prosessen kan bare påvirke det myke vevet i underekstremiteten eller spre seg til det opererte leddet.
Hvis du etter endoproteser har puss i arret, temperaturen har steget og du har smerter i beinet, gå til legen umiddelbart. Han vil undersøke deg, bestille de nødvendige testene og finne ut hvor alvorlig tilstanden din er. Du må gå til sykehus og gjennomgå et behandlingsforløp.
Problemets relevans
I følge ulike data er forekomsten av tidlig paraprotetisk infeksjon etter primær utskifting av store ledd 0,3-0,5%, etter revisjon - 9%. Inflammatoriske prosesser oppdages i løpet av de første tre ukene etter operasjonen.
Hvis vi snakker om forekomsten av sene infeksjonskomplikasjoner, oppstår de oftest i de to første årene etter endoproteser (1,63 % av pasientene). Mindre vanlig (hos 0,59 % av de opererte) utvikles dype paraprotetiske infeksjoner i løpet av de neste 8 årene etter operasjonen.
Hyppigheten av smittsomme komplikasjoner har vært uendret i flere tiår. Det totale antallet leddplastikk har imidlertid økt merkbart, og det totale antallet komplikasjoner har også økt. Derfor blir deres forebygging, tidlig diagnose og behandling stadig viktigere.
Faktum! Som vitenskapelige studier har vist, avhenger risikoen for å utvikle smittsomme komplikasjoner av typen endoprotese. Det viste seg at totalt sett fører implantasjon av innenlandske modeller til betennelse oftere (3-10% av tilfellene) enn installasjon av importerte (0,3-4,8%).
Hva er en infeksjon på operasjonsstedet?
En SSI er en akutt eller kronisk betennelse som utvikler seg på stedet for et snitt eller i et område som har vært iatrogent under operasjonen. I 67 % av tilfellene rammer infeksjonen kun det kirurgiske snittområdet, og i 33 % sprer den seg til det implanterte leddet.
Faktorer for utviklingen av SSI:
- varigheten av operasjonen er mer enn 3 timer;
- tekniske vanskeligheter under operasjonen;
- intraoperativt blodtap mer enn 1 liter;
- ustabilitet av den installerte endoprotesen;
- bruk av ekstra syntetiske og biologiske materialer under operasjonen;
- tilstedeværelsen av alvorlige kroniske sykdommer.

Inflammatoriske prosesser som ikke sprer seg til det opererte leddet kan overvinnes uten revisjonsartroplastikk. Hvis infeksjonen rammer beinvev, komponenter i endoprotesen, rester av leddkapselen eller andre deler av kne- eller hofteleddet, vil det være ekstremt vanskelig å behandle. I dette tilfellet vil pasienten mest sannsynlig kreve gjentatt artroplastikk.
Det er en rekke faktorer som forverrer pasientens tilstand, bremser utvinningen og forverrer prognosen: nedsatt immunitet, tidligere operasjoner, hyppig behandling med antibiotika. Motstanden til den påviste mikrofloraen mot antibakterielle midler, dårlig blodsirkulasjon i leddområdet og massive purulente lesjoner kompliserer også terapi.
Typer paraprotetiske infeksjoner
I ortopedi og traumatologi brukes flere klassifikasjoner av SSI. Systematisering og tilordning av infeksjon til en bestemt type hjelper leger med å vurdere alvorlighetsgraden av pasientens tilstand. Coventry-Fitzgerald-Tsukayama-klassifiseringen er den vanligste.
Tabell 1. Typer av dyp paraprotetisk infeksjon i henhold til Coventry-Fitzgerald-Tsukayama.
| Type | Utviklingstid | Behandlingstaktikk | |
| Jeg | Akutt postoperativt | 1. måned | Revisjon av det postoperative såret, fjerning av nekrotisk vev, og om nødvendig utskifting av noen deler av endoprotesen samtidig som hovedkomponentene opprettholdes. |
| II | Sen kronisk | Fra 1 måned til 1 år | Obligatorisk revisjon av endoproteser. |
| III | Akutt hematogen | Etter 1 år | Det er fullt forsvarlig å forsøke å bevare den installerte protesen. |
| IV | Positive intraoperative kulturer | Asymptomatisk bakteriell kolonisering av implantatoverflaten | Konservativ behandling bestående av parenteral antibiotikabehandling i 6 uker. |
I klassifiseringen opprettet av Novosibirsk Research Institute of Traumatology and Orthopetics, er SSI-er delt inn i tidlig akutt, sent akutt og kronisk. Den første utvikler seg innen tre måneder etter endoproteser, den andre - etter 3-12 måneder, den tredje - etter 1 år. Infeksiøse komplikasjoner kan oppstå i en latent, fistuløs, flegmonlignende eller atypisk form.
I henhold til prevalensen er infeksjoner epifascial (overfladisk) og subfascial (dyp). Kan være ledsaget av total, femoral eller tibial ustabilitet.
Overfladiske og dype infeksjoner
Oppstår i den første måneden etter endoproteser. Karakterisert av utviklingen av betennelse i bløtvevet i underekstremiteten. Selve hofte- eller kneleddet forblir intakt, det vil si at det ikke er involvert i den patologiske prosessen. Årsaken til komplikasjonen er oftest innføring av patogene mikroorganismer i såret under operasjonen eller i den postoperative perioden.
- nekrose av huden;
- ligatur fistler;
- divergens av sårkanter;
- subkutant hematom.
- nekrose av paraprotetiske vev;
- dype fistler;
- infisert subfascialt hematom.
Faktum! Mild ømhet, lokal hevelse, rødhet og hypertermi i huden i arrområdet indikerer vanligvis en overfladisk infeksjon, som kan behandles. Utseendet til feber, spontan dehiscens av suturer og sterke smerter i benet tyder på betennelse i dype vev. I dette tilfellet er prognosen mindre gunstig.
Prostetiske leddinfeksjoner
I patologi sprer betennelse seg til hulrommene og membranene i det opererte leddet, rester av synovialmembranen, bein på stedet for fiksering av endoprotesen og tilstøtende bløtvev. Årsaken til komplikasjonen er koloniseringen av leddflater av patogen mikroflora. Bakterier kan komme fra det ytre miljø eller introduseres hematogent.
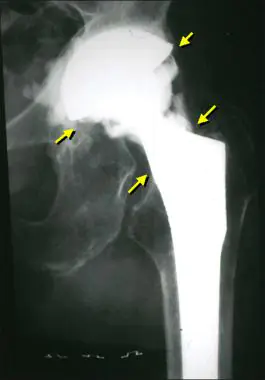
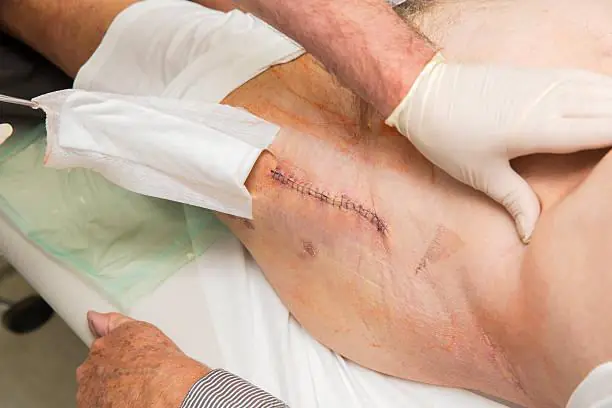
Slik ser en infeksjon ut på røntgen.
Leddproteseinfeksjoner er den alvorligste komplikasjonen blant alle SSI. De reagerer ikke på konservativ terapi, så de må behandles kirurgisk. Leger erstatter endoprotesen, men noen ganger klarer de likevel å redde den.
Det er tre metoder for å behandle infeksjoner i et leddprotese: sårrevisjon uten å fjerne implantatet, ett-trinns revisjon og to-trinns endoproteser. Valget av teknikk avhenger av pasientens tilstand, tidspunktet for manifestasjonen av infeksjonen, stabiliteten til protesekomponentene og arten av den patogene mikrofloraen.
Metoder for diagnostisering av SSI
Tilstedeværelsen av en smittsom prosess i området av det postoperative såret er indikert av purulent utflod, smerte, hevelse og lokal temperaturøkning. Alle disse symptomene vises med både dype og overfladiske infeksjoner.
Røntgenstudier
Røntgenfistelografi spiller en viktig rolle i differensialdiagnosen av fistuløse infeksjonsformer. Med dens hjelp kan du bestemme størrelsen, formen og plasseringen av fistler, identifisere purulente lekkasjer og deres forbindelse med foci av beinødeleggelse. Dette gjør det mulig å skille overfladisk fra dype SSI-er.
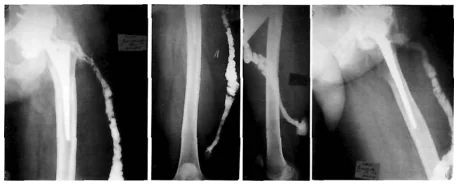
Foto: Røntgenfistel, fistel i nedre tredjedel av låret.
Røntgenstråler brukes oftest for å diagnostisere leddproteseinfeksjoner. Metoden gir ikke 100 % korrekte resultater, men den lar en mistenke patologi. Tilstedeværelsen av en paraprotetisk infeksjon er indikert ved plutselig opptreden av en periosteal reaksjon og osteolyse. Hvis disse tegnene dukker opp plutselig, kort tid etter en vellykket operasjon, er det grunn til å mistenke at noe er galt.
Nysgjerrig! MR, ultralyd og radioisotopskanning brukes sjelden til diagnostiske formål på grunn av deres lave informasjonsinnhold. For eksempel forstyrrer en installert endoprotese med magnetisk resonansavbildning, noe som gjør bildet uskarpt og uklart.
Laboratorietester
Å ta tester hjelper til med å identifisere akutte og kroniske inflammatoriske prosesser i kroppen. En økning i indikatorer er ikke et pålitelig tegn på SSI. For å stille en diagnose er det nødvendig å ta hensyn til tilstedeværelsen av visse kliniske symptomer, radiografiske data og andre forskningsmetoder.
Klinisk signifikante laboratorieparametre:
- Antall hvite blodlegemer. Det er viktig ved diagnostisering av akutt paraprotetisk infeksjon. Et tydelig tegn på betennelse er en økning i det totale antallet leukocytter og nøytrofiler, et skifte i leukocyttformelen til venstre.
- ESR. Det er en ikke-spesifikk indikator. En normal erytrocyttsedimenteringshastighet indikerer fravær av inflammatoriske prosesser, en økt hastighet indikerer deres tilstedeværelse.
- C-reaktivt protein. CRP er et akuttfaseprotein og en svært sensitiv markør for SSI hos personer som har gjennomgått artroplastikk. Når du diagnostiserer paraprotetiske infeksjoner, må du være oppmerksom på denne indikatoren.
Mikrobiologiske studier
Bakterioskopiske og bakteriologiske studier gjør det mulig å identifisere og identifisere årsaken til infeksjonen, samt bestemme dens følsomhet for antibiotika. Kvantitative studier gjør det mulig å bestemme antall mikrobielle kropper i purulent utslipp.
Følgende materialer kan brukes til forskning:
- utslipp fra et sår;
- stoff prøver;
- væske fra leddhulen;
- protesemateriale.
Ved implantatassosiert infeksjon er det nesten umulig å oppdage bakterier i biologiske væsker og vev. Patogene mikroorganismer finnes på overflaten av selve endoproteser. De dekker implantatene i form av en selvklebende film.
Faktum! I tillegg til bakteriologisk undersøkelse kan PCR (polymerasekjedereaksjon) brukes til diagnostisering. Metoden har høy sensitivitet men lav spesifisitet. På grunn av dette gir det ofte falske positive resultater.
Behandling
Før de bestemmer seg for hvordan de skal håndtere infeksjonen, undersøker legene nøye pasienten. Først etter å ha etablert en diagnose og bestemt følsomheten til patogen mikroflora for antibiotika, tar de en endelig beslutning.
Tabell 2. Behandlingsmetoder for paraprotetiske infeksjoner:
| Metode | Indikasjoner | resultater |
| Sårsanering samtidig som endoprotesen bevares | Det utføres i tilfeller der en SSI oppstår i de første 3 månedene etter operasjonen. Det er mulig å redde endoprotesen bare i fravær av purulente lekkasjer og alvorlige samtidige sykdommer. I dette tilfellet må implantatet være stabilt, og mikrofloraen må være svært følsom for antibiotika. | Det er den minst traumatiske behandlingsmetoden. Ifølge ulike kilder er effektiviteten av kirurgisk debridering 18-83%. |
| Revisjon (gjentatt) endoproteser | Ett- eller to-trinns implantatutskifting utføres i tilfeller hvor det ikke er mulig å redde leddet. En lignende situasjon er observert med ustabilitet av endoprotesekomponenter, sen utvikling av infeksjon, lav følsomhet av mikroflora for antibiotika og tilstedeværelsen av alvorlige somatiske sykdommer. | Lar deg takle problemet fullstendig i 73-94% av tilfellene. Dessverre må pasienten under behandlingen endre den installerte endoprotesen fullstendig. |
| Artrodese med transossøs osteosyntese | Dyp tilbakevendende paraprotetisk infeksjon, mikroflora ufølsom for antibiotika, tilstedeværelse av alvorlig samtidig patologi. | I 85% av tilfellene eliminerer det den inflammatoriske prosessen og gjenoppretter støtteevnen til underekstremiteten. |
| Disartikulasjon i hofteleddet | Kronisk tilbakevendende betennelse som truer pasientens liv, eller fullstendig tap av funksjon av underekstremiteten. | En mann mister beinet permanent. Den er avskåret på høyde med hofteleddet. |
Implantatsparende taktikk
Hovedmålet er å eliminere den smittsomme prosessen samtidig som endoprotesen bevares. Pasienten gjennomgår kirurgisk behandling av såret, hvor puss og nekrotisk vev fjernes. Hvis leddet selv er involvert i den patologiske prosessen, utføres artroskopisk debridement. Pasienten er foreskrevet massiv antibakteriell terapi.
Nysgjerrig! Vitenskapelige studier har bevist effektiviteten av ikke-kirurgisk behandling av tidlige dype infeksjoner. Som det viste seg, hjelper en kombinasjon av antibiotika og enzympreparater å eliminere betennelse på 5-7 dager.
Revisjonsoperasjoner
De utføres i tilfeller der leger ikke klarer å redde leddet. Kirurger fjerner endoprotesen helt og setter en ny på plass. Risikoen for tilbakevendende infeksjon etter revisjonsproteser er høyere enn etter primærproteser.

https://cyberleninka.ru/article/v/lokalnaya-antibiotikoterapiya-pri-infektsii-oblasti-endoproteza-sustava
https://cyberleninka.ru/article/v/revizionnoe-endoprotezirovanie-tazobedrennogo-sustava-pri-glubokoy-infektsii
https://cyberleninka.ru/article/v/otsenka-adgezivnoy-aktivnosti-bakteriy-vydelennyh-u-patsientov-s-infitsirovannymi-endoprotezami-krupnyh-sustavov
https://cyberleninka.ru/article/v/metod-dvuhetapnoy-revizii-pri-glubokoy-paraproteznoy-infektsii-endoproteza-kolennogo-sustava
Legg til en kommentar Avbryt svar
03/12/2018 klokken 8:44
Hei, jeg fikk byttet hofteleddet for 3 år siden, de renset det allerede 2 ganger fordi fistelen åpnet seg og gnaget, de trodde det var på grunn av bolten, de fjernet bolten det året, men det tok fortsatt ikke root, jeg ser etter hva jeg skal gjøre? For 2 uker siden begynte betennelsen igjen, de tok et snitt og sa at det sannsynligvis var et hematom ved suturen, men etter noen dager begynte det å komme puss.
Artusmed – Konsulent:
03/12/2018 kl 10:02
Hallo! Det er nødvendig å bli undersøkt, bestemme årsaken til infeksjonen og bli behandlet.
Tatiana:
05/07/2019 klokken 18:07
Jeg fikk skiftet begge leddene i 2007 og 2008, etter 10 år spratt den første ut og hele sømmen var hoven. De fjernet det bare når puss strømmet ut over hele sømmen. Jeg går rundt i leiligheten med krykker, beinet mitt gjør ikke vondt, men et år senere åpnet en fistel seg og i et år nå har det kommet grønt puss ut, en flekk på størrelse med en rubel hver dag. Jeg er redd for å få en ny. Jeg led i 10 år med injeksjoner, jeg hadde feber, ESR-40. Men legene sa at alt var bra. Og nå er det ingen temperatur, ingenting gjør vondt. Bare bevegelsen er begrenset, hendene mine er nummen.
Artusmed – Konsulent:
19.10.2018 kl 11:16
gjennomgikk leddproteseoperasjon i Rostov-on-Don, Russland. En infeksjon utviklet seg og såret grodde ikke (tanten min tilbrakte 4 måneder på sykehuset) De utførte en ny operasjon og erstattet innleggene. Det samme, såret er squelching, temperaturen vedvarer. Hva råder du??
Påføring av kirurgiske suturer er den siste fasen av intrakavitær kirurgi. De eneste unntakene er operasjoner på purulente sår, hvor det er nødvendig å sikre utstrømning av innhold og redusere betennelse i omkringliggende vev.
Suturer kan være naturlige eller syntetiske, absorberbare eller ikke-absorberbare. En alvorlig inflammatorisk prosess på stedet for suturen kan føre til frigjøring av puss fra snittet.
Lekkasjen av serøs væske, komprimering og hevelse av vevet indikerer et slikt patologisk fenomen som en ligaturfistel av et postoperativt arr.
Hvorfor oppstår en ligaturfistel etter operasjonen?
En ligatur er en tråd for å binde blodkar. Ved å bruke en sutur prøver leger å stoppe blødningen og forhindre at den oppstår i fremtiden. Ligaturfistel er en inflammatorisk prosess på stedet for sårsuturering.
Det utvikler seg på grunn av bruk av materiale forurenset med patogener. Det patologiske elementet er omgitt av et granulom - en komprimering som består av forskjellige vev og celler:
Ligaturtråden er også en del av granulomet. Dens suppuration er farlig ved utvikling av en abscess.
Det er klart at hovedårsaken til dannelsen av en ligaturfistel ligger i infeksjon av suturmaterialet. Utviklingen av en ugunstig prosess er provosert av forskjellige faktorer:
- Avitaminose.
- Syfilis.
- Tuberkulose.
- Allmenntilstand og alder på pasienten.
- Sykehusinfeksjon (streptokokker, stafylokokker).
- Onkologiske sykdommer som fører til proteinmangel.
- Høy immunreaktivitet hos en ung organisme.
- Avvisning av tråden av kroppen på grunn av individuell intoleranse mot materialet.
- Sårinfeksjon på grunn av manglende antiseptisk behandling.
- Metabolske forstyrrelser (diabetes, fedme).
- Lokalisering av det opererte området (abdomen hos kvinner etter keisersnitt, paraproktitt).
Ligaturfistler forekommer i alle deler av kroppen og i alle typer vev. Når det gjelder tidspunktet for deres opptreden, er det ingen eksakte prognoser. For noen pasienter oppstår problemet etter en uke eller en måned, men det hender også at fistelen plager deg et år etter operasjonen.
Symptomer på ligaturfistel
Følgende symptomer hjelper til med å identifisere en fistel på et arr etter operasjonen:
- I de første dagene etter operasjonen tykner området, svulmer opp og forårsaker smerte ved berøring. Huden rundt såret blir rød, og den lokale temperaturen stiger.
- Etter en uke, når trykk påføres suturen, frigjøres serøs væske og puss.
- Kroppstemperaturen stiger til 37,5 – 39°C.
- Fistelens oppførsel er uforutsigbar - passasjen kan spontant lukkes og senere åpne igjen.
Bare gjentatt operasjon kan bidra til å bli helt kvitt kanalen. Du kan se hvordan en ligaturfistel ser ut på bildet.
Utvendig er det et dypt sår med betent hud rundt kantene. Interessant nok kan en fistel dannes helt annerledes enn der snittet ble laget. Leger kjenner til tilfeller der betennelse utviklet seg i lang tid inne i pasientens kropp, men personen selv innså at han var syk først da det dukket opp et lite hull på kroppen, hvorfra purulent-serøs væske strømmet ut.
En fistel er en hul kanal inne i kroppen, en slags forbindelse mellom organer og det ytre miljø. Det kan også være et knutepunkt mellom det indre hulrommet og en onkologisk neoplasma. Kanalen, som ser ut som et rør, er foret med epitel fra innsiden. Pus kommer ut gjennom det. I avanserte tilfeller kommer galle, urin og avføring ut av fistelen.
Postoperative fistler er delt inn i flere typer:
- Full. Karakterisert av tilstedeværelsen av to utganger. Denne strukturen fremmer rask helbredelse.
- Ufullstendig. Fistelen har én utgang inne i bukhulen. Under slike forhold multipliserer patogen flora raskt og intensiverer den inflammatoriske prosessen.
- Rørformet. En riktig utformet kanal frigjør purulent, slimete og fekalt materiale.
- Leppeformet. Fistelen smelter sammen med muskel- og hudvev. Det kan bare fjernes gjennom kirurgi.
- Granulerer. Fistelen blir overgrodd med granulasjonsvev, overflaten av den omkringliggende huden ser hyperemisk og hoven ut.
I ICD-10 er ligaturfistel oppført under kode L98.8.0.
Oftest dannes ligaturfistler på steder der silketråd påføres. For å unngå dette problemet bruker moderne leger et materiale som ikke krever fjerning av suturer og oppløses av seg selv etter kort tid.
Diagnose og behandling av ligaturfistel på et arr
Ligaturfistel diagnostiseres under undersøkelse av det postoperative såret. For fullstendig undersøkelse av det mistenkelige området henvises pasienten til ultralyd og fistelografi. Dette er en slags røntgen med et kontrastmiddel. Bildet viser tydelig plasseringen av fistelkanalen.
Behandling av ligaturfistel krever en integrert tilnærming. Pasienter er foreskrevet forskjellige grupper av legemidler:
- Enzymer chymotrypsin og trypsin.
- Antiseptika for lokal behandling.
- SSD-antibiotika - Norfloxacin, Ampicillin, Ceftriaxone, Levofloxacin.
- Vannløselige salver - Levomekol, Levosin, Trimistin.
- Fine pulver – Baneocin, Gentaxan, Tyrosur.
Enzymer og antiseptika injiseres i fistelkanalen og omkringliggende vev. Stoffene virker i 3 – 4 timer, så problemområdet behandles flere ganger daglig. Ved rikelig utslipp av purulente masser er det forbudt å bruke Vishnevskys liniment og synthomycinsalve. De tetter kanalen og forsinker utstrømningen av puss.
For å lindre betennelse henvises pasienten til fysioterapeutiske prosedyrer. Kvartsbehandling av såret og UHF-terapi forbedrer mikrosirkulasjonen av blod og lymfe, reduserer hevelse og nøytraliserer patogen flora. Prosedyrene gir stabil remisjon, men bidrar ikke til fullstendig bedring.
Komplikasjoner av en ligaturfistel: abscess, flegmon, sepsis, toksisk-resorptiv feber og eventration - tap av organer på grunn av purulent smelting av vev.
En ikke-lukkende ligaturfistel behandles ved kirurgisk debridering av et komplisert postoperativt sår. Området desinfiseres, bedøves og snittes for å fjerne suturmaterialet fullstendig. Årsaken til fistelen fjernes også sammen med tilstøtende vev.
For å stoppe blødningen, bruk en elektrokoagulator eller hydrogenperoksid (3%), ellers vil suturering av karet provosere dannelsen av en ny fistel. Kirurgens arbeid fullføres ved å vaske såret med et antiseptisk middel (klorheksidin, decasan eller 70 % alkohol), påføre en sekundær sutur og organisere drenering i det behandlede området.
I den postoperative perioden vaskes dreneringen og bandasjen skiftes. For flere purulente lekkasjer brukes antibiotika, Diclofenac, Nimesil og salver - metyluracil eller Troxevasin. Minimalt invasive metoder for fjerning av fistel, for eksempel gjennom ultralyd, er ineffektive.



