Melanom regnes som en av de mest lumske maligne svulstene hos mennesker, hvor sykelighet og dødelighet øker jevnt fra år til år. De snakker om det på TV, skriver i blader og på internett. Vanlige menneskers interesse skyldes at svulsten i økende grad oppdages hos innbyggere i ulike land, og antallet dødsfall er fortsatt høyt, selv til tross for intensiv behandling.
Når det gjelder prevalens, ligger melanom betydelig etter epitelhudsvulster (plateepitelkarsinom, basalcellekarsinom, etc.), ifølge ulike kilder, og utgjør 1,5 til 3 % av tilfellene, men det er mye farligere. I løpet av de 50 årene av forrige århundre økte forekomsten med 600 %. Denne figuren er nok til å alvorlig frykte sykdommen og se etter årsakene og metodene for å behandle den.
Hva det er?
Melanom er en ondartet svulst som utvikler seg fra melanocytter - pigmentceller som produserer melanin. Sammen med plateepitel- og basalcellehudkreft er det en ondartet hudsvulst. Det er hovedsakelig lokalisert i huden, mindre vanlig i netthinnen og slimhinnene (munnhulen, skjeden, endetarmen).
En av de farligste menneskelige ondartede svulstene, ofte tilbakevendende og metastaserende gjennom lymfogen og hematogen vei til nesten alle organer. En særegenhet er kroppens svake respons eller dens fravær, og det er grunnen til at melanom ofte utvikler seg raskt.
Fører til
La oss se på hovedårsakene som forårsaker utviklingen av melanom:
- Langvarig og hyppig eksponering for ultrafiolett stråling på huden. Solen i senit er spesielt farlig. Dette inkluderer også eksponering for kunstige kilder til ultrafiolett stråling (solarium, bakteriedrepende lamper, etc.).
- Traumatiske lesjoner av aldersflekker, nevi, spesielt på de stedene hvor det er konstant kontakt med klær og andre miljøfaktorer.
- Traumatiske lesjoner av føflekker.
Melanom utvikler seg fra føflekker eller nevi i 60% av tilfellene. Det er ganske mye. De viktigste stedene der melanomer utvikler seg er slike deler av kroppen som: hode; nakke; hender; ben; tilbake; bryst; palmer; såler; pungen.
Personer som har mer enn én av følgende risikofaktorer er mest sannsynlig å utvikle melanom:
- En historie med solbrenthet.
- Tilstedeværelse av hudsykdommer, hudkreft, melanom i familien.
- Genetisk bestemt rød hårfarge, tilstedeværelsen av fregner og også lys hud.
- Lys, nesten hvit hud, på grunn av genetiske egenskaper, lavt innhold av melaninpigment i huden.
- Tilstedeværelsen av aldersflekker og nevi på kroppen. Men hvis det vokser hår på nevus, kan ikke dette området av huden degenerere til en ondartet form.
- Tilstedeværelsen av et stort antall føflekker på kroppen. Det antas at hvis det er mer enn 50 føflekker, kan dette allerede være farlig.
- Høy alder, men nylig har melanom blitt mer vanlig hos unge mennesker.
- Tilstedeværelsen av hudsykdommer som kan utløse utviklingen av melanom. Dette er sykdommer som Dubreuils melanose, xeroderma pigmentosum og noen andre.
Hvis en person tilhører en gruppe fra listen ovenfor, bør han være veldig forsiktig i solen og oppmerksom på helsen hans, siden han har en ganske høy sannsynlighet for å utvikle melanom.
Statistikk
I følge WHO ble det i 2000 diagnostisert mer enn 200 000 tilfeller av melanom over hele verden og 65 000 melanomrelaterte dødsfall skjedde.
I perioden fra 1998 til 2008 var økningen i forekomsten av melanom i Russland 38,17 %, og den standardiserte forekomsten økte fra 4,04 til 5,46 per 100 000 innbyggere. I 2008 utgjorde antallet nye tilfeller av hudmelanom i Russland 7 744 personer. Dødeligheten av melanom i den russiske føderasjonen i 2008 var 3159 personer, og den standardiserte dødeligheten var 2,23 personer per 100 000 innbyggere. Gjennomsnittsalderen for melanompasienter diagnostisert for første gang i livet i 2008 i Russland var 58,7 år[3]. Den høyeste forekomsten ble observert i alderen 75-84 år.
I 2005 registrerte USA 59 580 nye tilfeller av melanom og 7 700 dødsfall på grunn av denne svulsten. I SEER (The Surveillance, Ep >
Kliniske typer
Faktisk er det et betydelig antall melanom, inkludert blodmelanom, neglemelanom, lungemelanom, koroidalt melanom, ikke-pigmentert melanom og andre, som utvikler seg over tid i forskjellige deler av menneskekroppen på grunn av sykdomsforløpet og metastaser, men i medisin skilles følgende: hovedtyper av melanomer:
- Overfladisk eller overfladisk melanom. Dette er den vanligste typen svulst (70%). Sykdomsforløpet er preget av langvarig, relativt godartet vekst i det ytre laget av huden. Med denne typen melanom vises en flekk med taggete kanter, hvis farge kan endres: brunbrun, rød, svart, blå eller til og med hvit.
- Nodulært (nodulært) melanom er på andreplass i antall diagnostiserte pasienter (15-30 % av tilfellene). Mest vanlig hos personer over 50 år. Kan dannes på alle deler av kroppen. Men som regel vises slike svulster hos kvinner - på underekstremitetene, hos menn - på kroppen. Ofte dannes nodulært melanom mot bakgrunnen av en nevus. Karakterisert av vertikal vekst og aggressiv utvikling. Utvikles på 6-18 måneder. Denne typen svulst har en rund eller oval form. Pasienter konsulterer ofte en lege når melanom allerede har tatt form av en svart eller svart-blå plakett, som har klare grenser og hevede kanter. I noen tilfeller vokser nodulært melanom til en stor størrelse, eller tar form av en polypp som har sårdannelse og er preget av hyperaktivitet.
- Lentiginøst melanom. Denne formen for sykdommen er også kjent som lentigo maligna eller Hutchinsons fregne. Oftest dannes det fra en aldersrelatert pigmentflekk, et fødselsmerke, eller sjeldnere fra en vanlig føflekk. Denne typen svulster er utsatt for dannelse i de områdene av kroppen som er mest utsatt for ultrafiolett solstråling, som ansikt, ører, nakke og hender. Dette melanomet utvikler seg veldig sakte hos de fleste syke mennesker, noen ganger kan det ta opptil 30 år å nå det siste stadiet av utviklingen. Metastaser forekommer sjelden, og det er tegn på resorpsjon av denne formasjonen, derfor anses lentiginøst melanom som den mest gunstige hudkreften når det gjelder prognose.
- Lentigo maligna ligner på overfladisk melanom. Utviklingen er lang, i de øvre lagene av huden. I dette tilfellet er det berørte området av huden flatt eller litt hevet, ujevnt farget. Fargen på et slikt sted er mønstret med brune og mørkebrune komponenter. Dette melanomet oppstår ofte hos eldre mennesker på grunn av konstant eksponering for sollys. Lesjoner vises i ansiktet, ørene, armene og overkroppen.
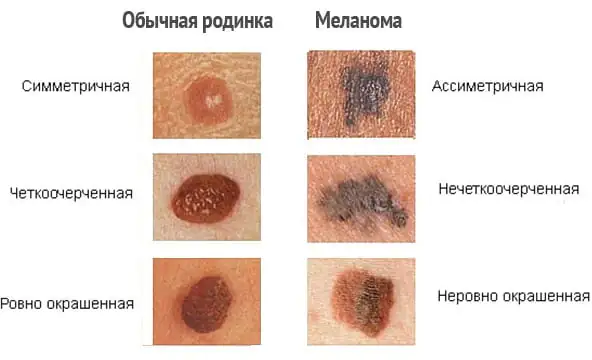
Melanom symptomer
I den innledende fasen av utviklingen av en ondartet svulst på sunn hud, og enda mer mot bakgrunnen av en nevus, er det få åpenbare visuelle forskjeller mellom dem. Godartede fødselsmerker er preget av:
- Symmetrisk form.
- Glatte, jevne konturer.
- Ensartet pigmentering, som gir formasjonen en farge som spenner fra gul til brun og til og med noen ganger svart.
- En flat overflate som er i flukt med overflaten av den omkringliggende huden eller litt jevnt hevet over den.
- Ingen økning i størrelse eller liten vekst over lang tid.
De viktigste symptomene på melanom er som følger:
- Hårtap fra overflaten av nevus er forårsaket av degenerering av melanocytter til tumorceller og ødeleggelse av hårsekker.
- Kløe, svie og prikking i området for pigmentdannelse er forårsaket av økt celledeling i det.
- Sår og/eller sprekker, blødninger eller væsker er forårsaket av at svulsten ødelegger normale hudceller. Derfor brister det øverste laget, og eksponerer de nedre hudlagene. Som et resultat, ved den minste skade, "eksploderer" svulsten og innholdet strømmer ut. I dette tilfellet kommer kreftceller inn i sunn hud og trenger inn i den.
- En økning i størrelse indikerer økt celledeling i pigmentdannelsen.
- Ujevne kanter og fortykning av føflekken er et tegn på økt deling av tumorceller, så vel som deres spiring til sunn hud.
- Utseendet til "datter"-føflekker eller "satelitter" nær hovedpigmentformasjonen er et tegn på lokal metastase av tumorceller.
- Utseendet til rødhet i form av en krone rundt pigmentdannelsen er betennelse, noe som indikerer at immunsystemet har gjenkjent tumorceller. Derfor sendte hun spesielle stoffer (interleukiner, interferoner og andre) til tumorstedet, som er designet for å bekjempe kreftceller.
- Forsvinningen av hudmønsteret er forårsaket av at svulsten ødelegger de normale hudcellene som danner hudmønsteret.
- Tegn på øyeskade: mørke flekker vises på iris i øyet, synsforstyrrelser og tegn på betennelse (rødhet), det er smerter i det berørte øyet.
- Fargeendring:
1) Styrking eller utseende av mørkere områder på pigmentdannelsen skyldes at melanocytten, som degenererer til en tumorcelle, mister sine prosesser. Derfor akkumuleres pigmentet, som ikke er i stand til å forlate cellen.
2) Clearing skyldes at pigmentcellen mister evnen til å produsere melanin.
Hvert "fødselsmerke" går gjennom følgende utviklingsstadier:
- Borderline nevus, som er en flekkete formasjon, hvis reir av celler er lokalisert i epidermallaget.
- Blandet nevus - cellereir migrerer inn i dermis over hele området av stedet; klinisk er et slikt element en papulær formasjon.
- Intradermal nevus - formasjonscellene forsvinner fullstendig fra epidermallaget og forblir bare i dermis; gradvis mister formasjonen pigmentering og gjennomgår omvendt utvikling (involusjon).
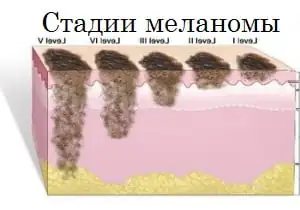
Stadier
Forløpet av melanom bestemmes av det spesifikke stadiet som pasientens tilstand tilsvarer i et bestemt øyeblikk; det er fem av dem totalt: stadium null, stadier I, II, III og IV. Stadium null lar deg identifisere tumorceller utelukkende innenfor det ytre cellelaget; deres spiring til dyptliggende vev skjer ikke på dette stadiet.
- Melanom i de tidlige stadiene. Behandling innebærer lokal utskjæring av svulsten i normalt, sunt vev. Den totale mengden frisk hud som må fjernes avhenger av dybden av sykdomspenetrasjon. Fjerning av lymfeknuter nær melanomet øker ikke overlevelsesraten for personer med stadium I melanom;
- Trinn 2. I tillegg til eksisjon av formasjonen, utføres en biopsi av regionale lymfeknuter. Hvis en ondartet prosess bekreftes under prøveanalyse, fjernes hele gruppen av lymfeknuter i dette området. I tillegg kan alfa-interferoner foreskrives for forebyggende formål.
- Trinn 3. I tillegg til svulsten fjernes alle lymfeknuter som ligger i nærheten. Hvis det er flere melanomer, må alle fjernes. Strålebehandling utføres i det berørte området, immunterapi og kjemoterapi er også foreskrevet. Som vi allerede har bemerket, kan tilbakefall av sykdommen ikke utelukkes selv med riktig definert og administrert behandling. En patologisk prosess kan returnere enten til et område som tidligere var skadet eller dannes i en del av kroppen som ikke var relatert til det forrige forløpet av prosessen.
- Trinn 4. På dette stadiet kan melanompasienter ikke helbredes fullstendig. Ved hjelp av kirurgiske operasjoner fjernes store svulster som gir ekstremt ubehagelige symptomer. Det er ekstremt sjeldent at metastaser fjernes fra organer, men dette avhenger direkte av deres plassering og symptomer. Kjemoterapi og immunterapi brukes ofte i dette tilfellet. Prognoser på dette stadiet av sykdommen er ekstremt skuffende og utgjør i gjennomsnitt opptil seks måneder av livet for personer som utvikler melanom og når dette stadiet. I sjeldne tilfeller lever personer diagnostisert med stadium 4 melanom flere år.
Hovedkomplikasjonen av melanom er spredningen av den patologiske prosessen gjennom metastaser.
Postoperative komplikasjoner inkluderer utseendet på tegn på infeksjon, endringer i det postoperative snittet (hevelse, blødning, utflod) og smerte. På stedet for det fjernede melanomet eller på frisk hud, kan en ny føflekk utvikles eller misfarging av huden kan oppstå.
Metastase
Ondartet melanom er utsatt for ganske uttalt metastase, ikke bare gjennom lymfogen rute, men også gjennom hematogen rute. Hjernen, leveren, lungene og hjertet er hovedsakelig påvirket, som vi allerede har bemerket. I tillegg forekommer ofte spredning (spredning) av tumorknuter langs huden på torso eller lem.
Det er ikke utelukket at pasienten søker hjelp fra en spesialist utelukkende på grunnlag av faktisk forstørrelse av lymfeknuter i ethvert område. I mellomtiden kan en grundig undersøkelse i dette tilfellet fastslå at han for en viss tid siden, for eksempel, for å oppnå den passende kosmetiske effekten, fjernet en vorte. Denne "vorten" viste seg faktisk å være melanom, som senere ble bekreftet av resultatene av histologisk undersøkelse av lymfeknuter.
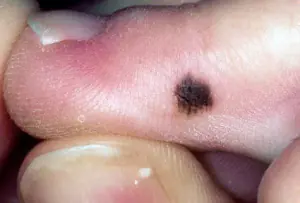
Hvordan melanom ser ut, bilde
Bildet nedenfor viser hvordan sykdommen manifesterer seg hos mennesker i innledende og andre stadier.
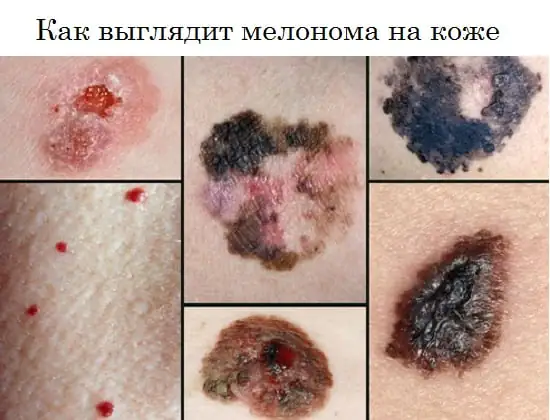
Melanom kan vises som en flat pigmentert eller ikke-pigmentert flekk med en liten forhøyning, rund, polygonal, oval eller uregelmessig i form med en diameter større enn 6 mm. Det kan opprettholde en glatt skinnende overflate i lang tid, hvor små sårdannelser, ujevnheter og blødninger senere oppstår med mindre traumer.
Pigmenteringen er ofte ujevn, men mer intens i den sentrale delen, noen ganger med en karakteristisk kant av svart farge rundt basen. Fargen på hele neoplasma kan være brun, svart med en blåaktig fargetone, lilla, variert i form av individuelle ujevnt fordelte flekker.
Diagnostikk
En lege kan mistenke melanom basert på pasientens klager og visuell undersøkelse av den endrede huden. For å bekrefte diagnosen:
- Dermatoskopi er en undersøkelse av et hudområde under en spesiell enhet. Denne undersøkelsen hjelper til med å undersøke kantene på flekken, dens vekst i epidermis og indre inneslutninger.
- Biopsi – ta en svulstprøve for histologisk undersøkelse.
- Ultralyd og datatomografi er foreskrevet for å oppdage metastaser og for å bestemme kreftstadiet.
Om nødvendig, og for å utelukke andre hudsykdommer, kan legen foreskrive en rekke diagnostiske prosedyrer og blodprøver. Effektiviteten av deres eliminering avhenger i stor grad av nøyaktigheten av å diagnostisere melanomer.
Hvordan behandle melanom?
I den innledende fasen av melanom er kirurgisk utskjæring av svulsten obligatorisk. Det kan være økonomisk, med fjerning av ikke mer enn 2 cm hud fra kanten av melanomet, eller bred, med reseksjon av hud opptil 5 cm rundt kanten av neoplasma. Det er ingen enkelt standard for kirurgisk behandling av stadium I og II melanom i denne forbindelse. Bred utskjæring av melanom garanterer mer fullstendig fjerning av svulstfokuset, men samtidig kan det føre til tilbakefall av kreft på stedet for det dannede arret eller den transplanterte hudlappen. Typen kirurgisk behandling for melanom avhenger av typen og plasseringen av svulsten, samt pasientens beslutning.
En del av den kombinerte behandlingen av melanom er preoperativ strålebehandling. Det er foreskrevet i nærvær av sårdannelser på svulsten, blødning og betennelse i svulstområdet. Lokal strålebehandling undertrykker den biologiske aktiviteten til ondartede celler og skaper gunstige forhold for kirurgisk behandling av melanom.
Strålebehandling brukes sjelden som en uavhengig metode for behandling av melanom. Og i den preoperative perioden med behandling av melanom har bruken blitt vanlig praksis, siden utskjæring av svulsten kan utføres bokstavelig talt neste dag etter slutten av strålebehandlingsforløpet. Intervallet for gjenoppretting av kroppen mellom to typer behandling for symptomer på hudmelanom opprettholdes vanligvis ikke.
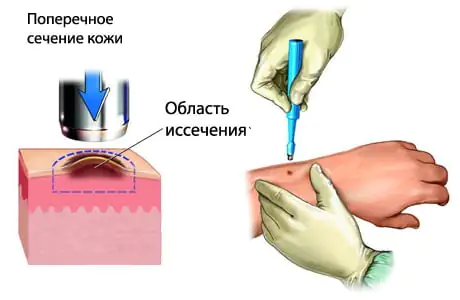
Varsel for livet
Prognosen for melanom avhenger av tidspunktet for påvisning og graden av tumorprogresjon. Når de oppdages tidlig, reagerer de fleste melanomer godt på behandlingen.
Melanom som har vokst dypt eller har spredt seg til lymfeknutene øker risikoen for tilbakefall etter behandling. Hvis dybden av lesjonen overstiger 4 mm eller det er en lesjon i lymfeknuten, er det stor sannsynlighet for metastasering til andre organer og vev. Når sekundære lesjoner vises (trinn 3 og 4), blir behandling av melanom ineffektiv.
- Overlevelsesrater for melanom varierer mye avhengig av sykdomsstadiet og behandlingen som gis. I den innledende fasen er kur mest sannsynlig. Også kur kan forekomme i nesten alle tilfeller av stadium 2 melanom. Pasienter som behandles i det første trinnet har 95 prosent femårs overlevelse og 88 prosent tiårs overlevelse. For andre trinn er disse tallene henholdsvis 79 % og 64 %.
- I trinn 3 og 4 har kreften spredt seg til fjerne organer, noe som har resultert i en betydelig redusert overlevelsesrate. Fem-års overlevelsesraten for pasienter med stadium 3 melanom varierer (i henhold til ulike kilder) fra 29 % til 69 %. Ti års overlevelse oppnås hos bare 15 prosent av pasientene. Hvis sykdommen har utviklet seg til stadium 4, reduseres sjansen for fem års overlevelse til 7-19%. Det er ingen 10-års overlevelsesstatistikk for pasienter med stadium 4.
Risikoen for tilbakefall av melanom øker hos pasienter med stor tumortykkelse, så vel som i nærvær av sårdannelser av melanom og nærliggende metastatiske hudlesjoner. Tilbakevendende melanom kan oppstå enten i umiddelbar nærhet av det forrige stedet eller i betydelig avstand fra det.
Mange mennesker som oppdager en flekk under neglen begynner å søke på Internett for å finne ut hva det kan være? Og det viser seg at dette kan være en dødelig sykdom - subungualt melanom.
I denne artikkelen skal vi se på:
- konsept av subungual melanom;
- sjansene for at denne typen svulster oppstår;
- bilder av symptomer med histologisk bekreftelse;
- måter å skille subungual melanom fra hematom;
- prosedyrer for å avklare diagnosen;
- prognose og behandling.
Subungualt melanom - hva er det?
Andelen melanom blant hudsvulster er bare 4 %. Men det er fra denne ondartede neoplasmen at 80 % av pasientene med hudsvulster dør [1]. I Russland utvikler rundt 8 717 personer i året hudmelanom (data for 2012) [2]. Subungualt melanom er lokalisert i neglesengen og vises vanligvis som en stripe på neglen.
Hva er sjansene for at denne typen svulst oppstår hos en innbygger i Russland?
Av det totale antallet melanomer er andelen av denne svulsten bare 2 % [3], det vil si i absolutte verdier hos 170 personer per år. På bakgrunn av landets totale befolkning på 146 000 000 er dette etter min mening svært lite. Samtidig eliminerer ikke en lav insidensrate muligheten for å bli syk.
For representanter for andre hudfototyper enn 2, kan sjansene være svært forskjellige. Representanter for de mongoloide og negroide rasene har en høyere (opptil 40 %) sjanse for å utvikle melanom i neglesengen [4, 5].
Hvor oppstår subungualt melanom oftest?
Svulsten rammer oftest stortærne [3].
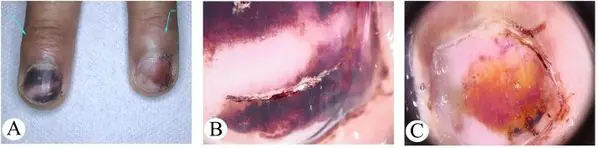
Hvordan ser subungualt melanom ut? Bilder og skilt.
Alle bildene nedenfor er histologisk bekreftet og ikke hentet fra Internett. Kilden er angitt i hakeparenteser. Det er 2 vanligste tegn:
Signer I
Oftest vises subungualt melanom som en brun eller svart stripe. Strimlen starter fra neglefolden og ender ved kanten av neglen. Denne tilstanden kalles longitudinell melanonychia. Noen medisiner kan føre til at slike bånd vises - retinoider og Docetaxel (Taxotere) [10]. Dette tegnet kan også oppstå under forhold som ikke er forbundet med melanom, for eksempel med soppinfeksjon i neglen, pigmentert nevus i neglesengen.
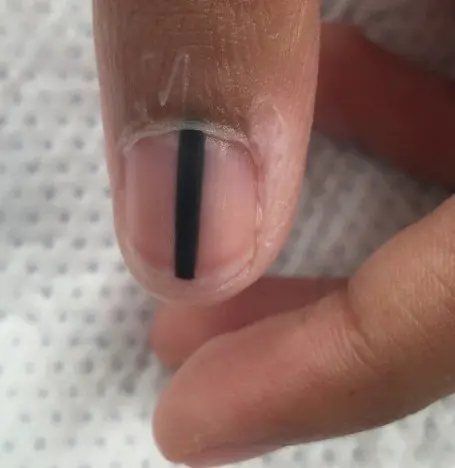
Subungual pigmentert nevus hos en 13 år gammel gutt [9]
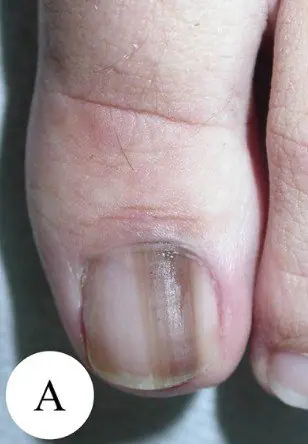
Subungualt melanom stadium I, 0,2 mm ifølge Breslow [10]
Tegn II
Det vanligste symptomet på denne typen melanom er Hutchinsons tegn – overgang av pigmentering til neglefolden eller fingertuppen. Denne funksjonen er synlig i 7 av de 8 bildene nedenfor. Samtidig kan det ikke entydig fastslås at dette symptomet kun oppstår ved melanom. Det kan også observeres med en gjennomsiktig neglebånd [10].
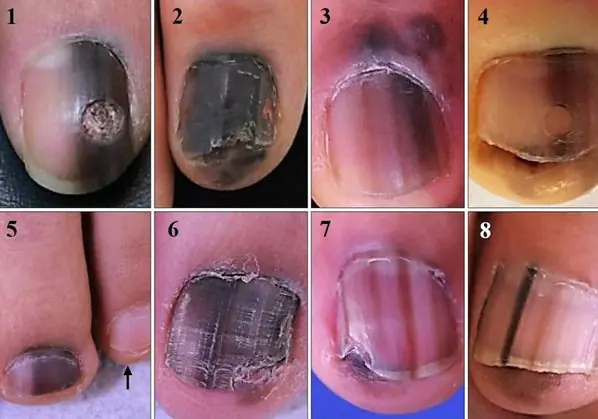
8 tilfeller av subunguale melanomer in situ (initial stadium) [6]
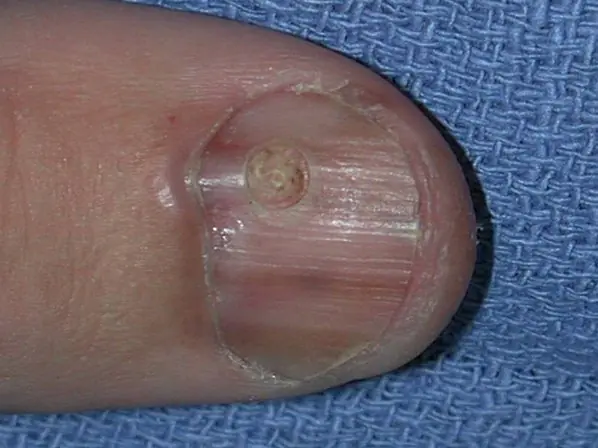
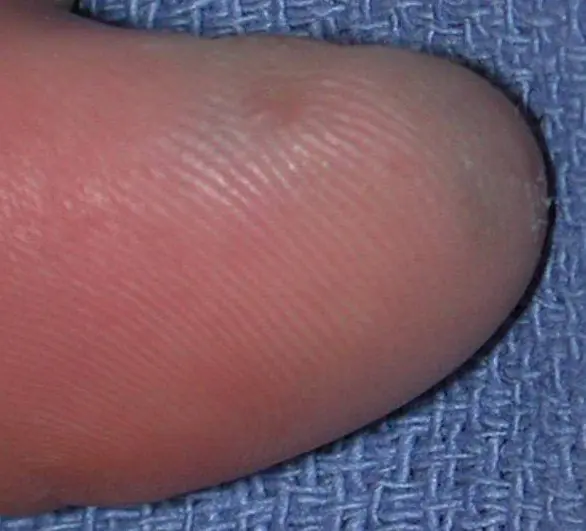
Subungual melanom i tommelen med nivå 4 invasjon ifølge Clark, tykkelse i henhold til Breslow er ikke spesifisert [8]
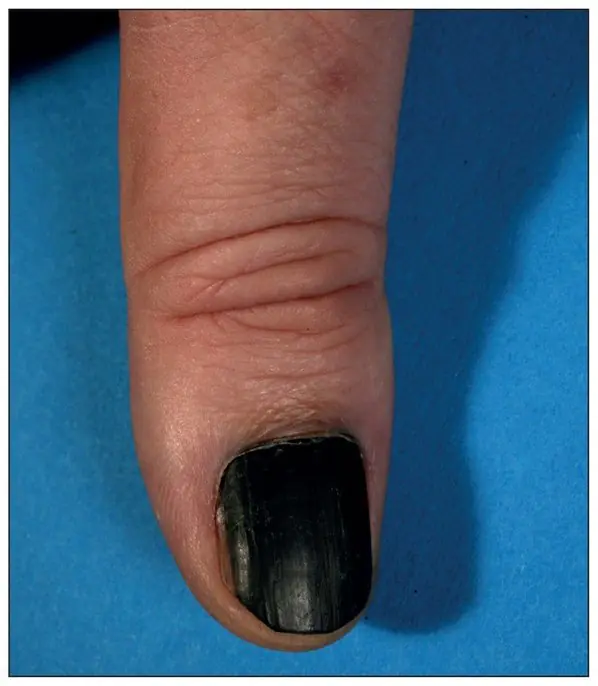
Subungualt melanom, Breslow tykkelse 1,5 mm [7]
Hvordan skille subungual melanom fra alt annet?
Her er en ganske enkel algoritme.
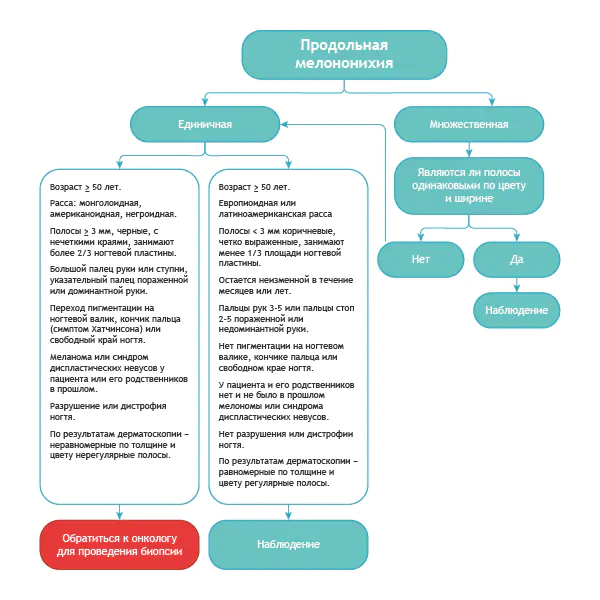
Algoritme for differensialdiagnose av benign melanonychi og samme tilstand ved melanom [8]
ABCDEF-regel for diagnostisering av melanom i negleseng
A (alder) alder - den høyeste forekomsten av subungualt melanom forekommer mellom 50 og 70 år, og indikerer også raser med økt risiko: asiater, afrikanere - de står for 1/3 av alle melanomtilfeller.
B (brun til svart) – farge brun og svart, med en stripebredde på mer enn 3 mm og uskarpe grenser.
Med (endre) – endring i fargen på negleplaten eller ingen endring etter behandling.
D (siffer) – fingeren som det vanligste skadestedet.
E (utvidelse) - spredning av pigmentering til neglefolden eller fingertuppen (Hutchinsons symptom).
F (familie) – pårørende eller pasienten har hatt melanom eller dysplastisk nevus-syndrom. [elleve]
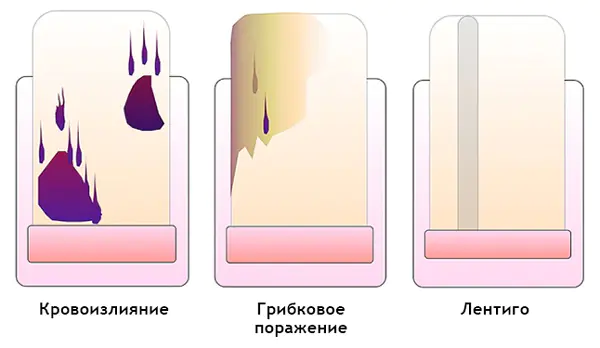
Hvordan skille et hematom fra et subungualt melanom ved dermatoskopi
Hematom: [10]
- Den beveger seg under neglen sammen med veksten. Du kan spore dette ved å ta et bilde av formasjonen mot bakgrunnen av en linjal plassert i lengderetningen. Det er viktig å merke seg at et hematom ikke alltid vises på grunn av traumer.
- Farge fra rød-blå til svart-blå.
- Overføres ikke til neglebåndet, neglefolden og fingertuppen.
- Involverer ikke hele neglen i lengderetningen.
- Kan endre seg i løpet av noen uker.
- Fargeintensiteten avtar fra sentrum til periferien.
- Det kan innledes med traumer.
- Små blodflekker orientert mot kanten av neglen ved dermatoskopi
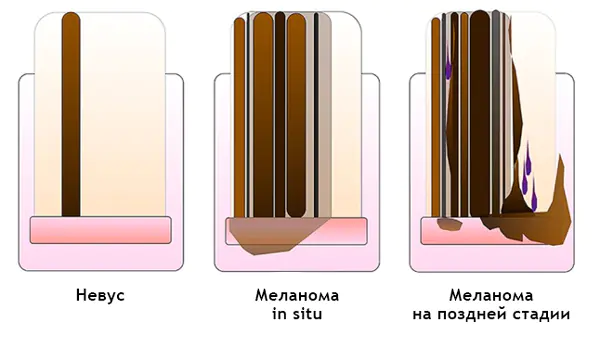
Subungualt melanom: [12]
- Heterogen farge, uregelmessige striper med melanonychia.
- Trekantede striper.
- Smøres på negleplaten, fri kant av neglen eller fingertuppen.
- Ødeleggelse eller dystrofi av neglen.
Hvordan stilles diagnosen?
Hvis du mistenker melanom i neglesengen, er det 3 scenarier:
- Observasjon med fotografisk opptak og gjentatte undersøkelser.
- Biopsi med delvis fjerning av negleplaten.
- Biopsi med fullstendig fjerning av negleplaten.
Det resulterende materialet sendes til histologisk undersøkelse.
Behandling av subungualt melanom
Som regel snakker vi om amputasjon av en finger. Nylig er mange forskere tilbøyelige til å amputere falanx i stedet for hele fingeren. Det er også arbeider som viser at mengden innrykk ikke påvirker prognosen.
Prognose
Som med melanomer av andre lokaliseringer, avhenger prognosen direkte av resultatene av histologisk undersøkelse. Samtidig bør det bemerkes at prognosen for subungual melanom er noe dårligere enn for de som ligger på andre deler av kroppen. Jo lavere Breslow-tykkelse, jo bedre prognose.
Sammendrag
Subungualt melanom er en svulst som er ganske vanskelig å diagnostisere tidlig. De vanligste tegnene er tilstedeværelsen av en stripe på neglen og overgangen av pigmentering til neglefolden eller fingertuppen. Hvis du finner et av disse symptomene, må du oppsøke en onkolog.
P.S.: Hvis du finner deg selv på en avtale med en hudlege eller onkolog, vis ham neglene dine. Hvis du bruker neglelakk, er det best å fjerne den før avtalen.
Bibliografi
- Miller AJ, Mihm MC. Melanom. N Engl J Med. 2006; 355:51-65.
- Data fra Globocan 2012-studien, International Agency for Research on Cancer (IARC):
- Kuchelmeister C, Schaumburg-Lever G, Garbe C. Akral kutan melanom hos kaukasiere: kliniske trekk, histopatologi og prognose hos 112 pasienter // J. Dermatol. – 2000
- Takematsu H, Obata M, Tomita Y. Subungualt melanom. En klinikopatologisk studie av 16 japanske tilfeller // Kreft. – 1985
- Wu XC, E >
Andre artikler:
Nyttig artikkel? Repost på ditt sosiale nettverk!
Legg igjen en kommentar eller still et spørsmål

Hallo! Dessverre er ikke informasjonen du har gitt nok. En online konsultasjon koker ikke ned til "Jeg så på bildet og ga en nøyaktig, pålitelig diagnose."
For å gjøre svaret mitt så begrunnet som mulig, ber jeg deg:
1) Svar på spørsmålene i spørreskjemaet på denne lenken:
https://cloud.mail.ru/public/N6PL/vjuWrRPvp
Du kan ganske enkelt kopiere spørreskjemaet inn i tekstfeltet og skrive inn svarene rett etter spørsmålene.
2) Send et bilde i samsvar med anbefalingene i denne artikkelen:
http://beinusov.ru/info/kak-sdelat-khoroshee-foto-rodinki-5-sovetov/
Et godt bilde er viktigere enn et spørreskjema, så hvis du ikke kan gjøre det som beskrevet i artikkelen, er det bedre å ikke kaste bort tid og umiddelbart oppsøke en onkolog for en personlig konsultasjon.
3) På grunn av det svært store antallet spørsmål svarer jeg kun på mandager.
Fingerkreft er en patologisk tilstand i kroppen, som er preget av ukontrollert og kaotisk deling av muterte celler i fingervev. En ondartet svulst kan stamme fra huden, bindevevet og beinlaget i armens eller benets falanger.
Klassifisering og beskrivelse
- Hudkreft på fingeren:
Klinisk forekommer det i form av melanom. Svulsten er dannet fra celler i det overfladiske laget av epidermis, kalt melanocytter, siden de produserer et spesifikt pigment - melanin.
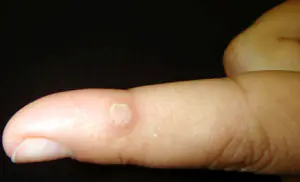
I henhold til det kliniske forløpet av sykdommen skiller leger tre former for fingermelanom:
- Den overfladiske nodulære formen regnes som den vanligste melanomet, som dannes fra medfødte nevi og aldersflekker. Den patologiske neoplasmen utvikler seg veldig sakte i den første perioden, uten å forårsake subjektive klager hos pasienten. Etter 1-2 år begynner en slik ondartet svulst å vokse aktivt, danne metastaser, forårsaker en svulst i tåen eller kreft i hånden. Utseendet til kreftlesjonen er en flat brun vekst med stiplede blå flekker. Melanom viser som regel en tendens til sårdannelse, blødning og stiger ikke over overflaten av huden.
- Nodulært melanom regnes som en spesielt aggressiv svulst fordi den har infiltrativ vekst (penetrerer inn i de dype lagene av huden) og tidlig dannelse av metastaser. Sykdommen er preget av utviklingen av en nodulær lesjon av et uendret område av mørkfarget hud. Den nodulære formen av svulsten vokser som regel veldig raskt, derfor er prognosen for sykdommen ekstremt ugunstig som et resultat.
- Lentigo melanom rammer hovedsakelig eldre mennesker. Fingerkreft er lokalisert i åpne områder av huden og ser ut som en mørkeblå flekk med radiell vekst av patologisk vev. Prognosen for sykdommen anses som gunstig.
- Tumorer i mykt vev i fingeren:
Dannet av muskel- og ligamentvev i hånden. Slike kreft i fingrene er rikelig innervert og forsynt med blod. Gitt arten av lokaliseringen av bløtvevssarkom, øker den ondartede neoplasmen raskt i størrelse og danner fjerne metastaser. Kliniske manifestasjoner av svulsten inkluderer begrenset hevelse og rødhet i håndfalanksen. Forekomsten av smerte er assosiert med trykket av kreftvev på nerveendene til fingeren. Smertene lindres ikke av tradisjonelle smertestillende på lang tid. Med rettidig diagnose opprettholder sykdommen et gunstig resultat.
Dette er en ondartet neoplasma av beinstrukturer. Tåkreft og hender, fortsetter i henhold til osteoidtypen, påvirker i de fleste tilfeller middelaldrende mennesker.
Symptomer på sykdommen oppstår i de senere stadier av kreftutvikling. Den vanligste klagen hos pasienter er verkende smerte, som forsterkes etter hvert som kreftsvulsten vokser. Visuelle manifestasjoner av onkologi: dannelse av fremspring av beinstrukturen, dysfunksjon i form av leddkontraktur, sårdannelse og blødning.
Osteosarkom går gradvis gjennom to stadier under utviklingen:
- Lokalisert sarkom. Den patologiske prosessen er kun konsentrert i området med primær beinskade.
- Metastatisk svulst. På dette stadiet av onkologisk utvikling kan kreftceller være lokalisert i fjerne organer i kroppen. For eksempel, fingerbeinkreft Metastaserer ofte til aksillære lymfeknuter og brystorganer.
Diagnose av fingerkreft
Diagnose av ondartede svulster i fingrene utføres av en onkolog. Først av alt gjennomgår pasienten en visuell og palpasjonsundersøkelse, hvor lokaliseringen og omfanget av den onkologiske prosessen etableres. Etter den første undersøkelsen foreskrives pasienten ytterligere diagnostiske metoder:
- En røntgenundersøkelse, hvor lokalisering og struktur av en kreftlesjon av beinvev avklares.
- Computertomografi er en svært nøyaktig metode for å bestemme tilstedeværelsen av en ondartet neoplasma ved hjelp av lag-for-lag fluoroskopi.
- Beinskanning. Metoden lar deg diagnostisere hvordan tåkreft, så fingerkreft, som noen ganger ikke kan diagnostiseres ved hjelp av røntgenmetoder.
Den endelige bestemmelsen av typen og stadiet av tumorutvikling er mulig basert på resultatene av cytologisk analyse av muterte celler. Prøver av kreftvev fjernes under en biopsi.
Moderne behandling av fingerkreft
Moderne pasienter velger i økende grad videokonsultasjonsformatet for å motta anbefalinger fra de mest kjente legene, uavhengig av geolokalisering. Finn ut hvor mye det koster å kommunisere eksternt med leger som behandler politikere og presidenter!
Onkologi av huden og beinvevet i ekstremitetene kan kirurgisk utskjæres ved bruk av tradisjonell kirurgi (sene stadier av kreftprosessen) og metoden for dypfrysing med flytende nitrogen (initial stadium av sykdommen). Ondartede prosesser i de dype lagene av fingeren og osteosarkom krever radikal intervensjon for å fjerne svulsten sammen med nærliggende sunt vev. Ved betydelig spredning av kreft utfører kirurger amputasjon av hånden eller overekstremiteten.
Ytterligere terapimetoder som brukes til å stabilisere ondartet vekst i den preoperative perioden og for å forhindre dannelse av metastaser etter tumorreseksjon:
- Kjemoterapi er en metode for å ødelegge kreftceller ved hjelp av cellegift.
- Strålebehandling, som innebærer bruk av høyaktive røntgenstråler.



