Czerniak jest uważany za jeden z najbardziej podstępnych nowotworów złośliwych człowieka, na który zachorowalność i śmiertelność stale rośnie z roku na rok. Mówią o tym w telewizji, piszą w magazynach i Internecie. Zainteresowanie zwykłych ludzi wynika z faktu, że nowotwór jest coraz częściej wykrywany u mieszkańców różnych krajów, a liczba zgonów, nawet pomimo intensywnego leczenia, jest wciąż wysoka.
Pod względem częstości występowania czerniak pozostaje znacząco w tyle za nowotworami nabłonkowymi skóry (rak płaskonabłonkowy, rak podstawnokomórkowy itp.), według różnych źródeł i stanowi od 1,5 do 3% przypadków, jest jednak znacznie bardziej niebezpieczny. W ciągu 50 lat ubiegłego wieku zapadalność wzrosła o 600%. Liczba ta wystarczy, aby poważnie bać się choroby i szukać przyczyn oraz metod jej leczenia.
Co to jest?
Czerniak to nowotwór złośliwy, który rozwija się z melanocytów – komórek barwnikowych wytwarzających melaninę. Wraz z rakiem płaskonabłonkowym i podstawnokomórkowym skóry jest nowotworem złośliwym skóry. Umiejscawia się głównie w skórze, rzadziej w siatkówce i błonach śluzowych (jama ustna, pochwa, odbytnica).
Jeden z najniebezpieczniejszych nowotworów złośliwych człowieka, często nawracający i dający przerzuty drogą limfogenną i krwiopochodną do niemal wszystkich narządów. Osobliwością jest słaba reakcja organizmu lub jej brak, dlatego czerniak często postępuje szybko.
Powoduje
Przyjrzyjmy się głównym przyczynom powodującym rozwój czerniaka:
- Długotrwała i częsta ekspozycja skóry na promieniowanie ultrafioletowe. Szczególnie niebezpieczne jest słońce w zenicie. Obejmuje to również narażenie na sztuczne źródła promieniowania ultrafioletowego (solaria, lampy bakteriobójcze itp.).
- Urazowe zmiany plam starczych, znamion, szczególnie w miejscach, w których występuje stały kontakt z odzieżą i innymi czynnikami środowiskowymi.
- Urazowe zmiany znamion.
Czerniak rozwija się z znamion lub znamion w 60% przypadków. To całkiem dużo. Głównymi miejscami rozwoju czerniaka są takie części ciała jak: głowa; szyja; ręce; nogi; z powrotem; pierś; dłonie; podeszwy; worek mosznowy.
Na czerniaka najbardziej narażone są osoby, u których występuje więcej niż jeden z poniższych czynników ryzyka:
- Historia oparzeń słonecznych.
- Obecność chorób skóry, raka skóry, czerniaka w rodzinie.
- Genetycznie zdeterminowany rudy kolor włosów, obecność piegów, a także jasna karnacja.
- Jasna, prawie biała skóra, ze względu na cechy genetyczne, niską zawartość pigmentu melaniny w skórze.
- Obecność plam starczych i znamion na ciele. Ale jeśli na znamieniu rosną włosy, ten obszar skóry nie może przerodzić się w postać złośliwą.
- Obecność dużej liczby moli na ciele. Uważa się, że jeśli jest więcej niż 50 moli, może to już być niebezpieczne.
- Podeszły wiek, ale ostatnio czerniak coraz częściej występuje u młodych ludzi.
- Obecność chorób skóry, które mogą wywołać rozwój czerniaka. Są to choroby takie jak melanoza Dubreuila, xeroderma pigmentosum i kilka innych.
Jeśli dana osoba należy do którejkolwiek grupy z powyższej listy, powinna bardzo uważać na słońcu i zwracać uwagę na swoje zdrowie, ponieważ ma dość wysokie prawdopodobieństwo zachorowania na czerniaka.
Statystyka
Według WHO w 2000 roku na całym świecie zdiagnozowano ponad 200 000 przypadków czerniaka i doszło do 65 000 zgonów z jego powodu.
W latach 1998-2008 wzrost zapadalności na czerniaka w Federacji Rosyjskiej wyniósł 38,17%, a standaryzowany współczynnik zapadalności wzrósł z 4,04 do 5,46 na 100 000 mieszkańców. W 2008 roku liczba nowych przypadków czerniaka skóry w Federacji Rosyjskiej wyniosła 7744 osoby. Śmiertelność z powodu czerniaka w Federacji Rosyjskiej w 2008 roku wyniosła 3159 osób, a standaryzowany współczynnik umieralności 2,23 osoby na 100 000 mieszkańców. Średni wiek chorych na czerniaka zdiagnozowanego po raz pierwszy w życiu w 2008 roku w Federacji Rosyjskiej wynosił 58,7 lat[3]. Największą zapadalność odnotowano w wieku 75-84 lata.
W 2005 roku w Stanach Zjednoczonych odnotowano 59 580 nowych przypadków czerniaka i 7 700 zgonów z powodu tego nowotworu. W SEER (Nadzór, odc. >
Typy kliniczne
Tak naprawdę istnieje znaczna liczba czerniaków, m.in. czerniak krwi, czerniak paznokci, czerniak płuc, czerniak naczyniówki, czerniak niebarwnikowy i inne, które rozwijają się z biegiem czasu w różnych częściach ciała człowieka w związku z przebiegiem choroby i przerzuty, ale w medycynie wyróżnia się: główne typy czerniaków:
- Czerniak powierzchowny lub powierzchowny. Jest to najczęstszy rodzaj nowotworu (70%). Przebieg choroby charakteryzuje się długotrwałym, stosunkowo łagodnym rozrostem zewnętrznej warstwy skóry. W przypadku tego typu czerniaka pojawia się plamka o postrzępionych krawędziach, której kolor może się zmieniać: brązowo-brązowy, czerwony, czarny, niebieski, a nawet biały.
- Czerniak guzkowy (guzkowy) znajduje się na drugim miejscu pod względem liczby zdiagnozowanych pacjentów (15-30% przypadków). Najczęściej u osób po 50. roku życia. Może tworzyć się na dowolnej części ciała. Ale z reguły takie guzy pojawiają się u kobiet - na kończynach dolnych, u mężczyzn - na ciele. Często czerniak guzkowy tworzy się na tle znamienia. Charakteryzuje się wzrostem pionowym i agresywnym rozwojem. Rozwija się w ciągu 6-18 miesięcy. Ten typ nowotworu ma kształt okrągły lub owalny. Pacjenci często zgłaszają się do lekarza, gdy czerniak przybrał już postać czarnej lub czarno-niebieskiej blaszki, która ma wyraźne granice i wypukłe krawędzie. W niektórych przypadkach czerniak guzkowy osiąga duże rozmiary lub przybiera postać polipa z owrzodzeniami i charakteryzuje się nadpobudliwością.
- Czerniak soczewicowaty. Ta postać choroby jest również nazywana maligną soczewicowatą lub piegiem Hutchinsona. Najczęściej powstaje z plamki pigmentowej związanej z wiekiem, znamię lub rzadziej ze zwykłego pieprzyka. Ten typ guza jest podatny na tworzenie się w tych obszarach ciała, które są najbardziej narażone na słoneczne promieniowanie ultrafioletowe, takich jak twarz, uszy, szyja i dłonie. U większości chorych czerniak ten rozwija się bardzo powoli, czasami osiągnięcie końcowego stadium rozwoju może zająć nawet 30 lat. Przerzuty występują rzadko i istnieją dowody na resorpcję tej formacji, dlatego czerniak soczewicowaty uważany jest za najkorzystniejszy pod względem rokowania nowotwór skóry.
- Lentigo maligna przypomina powierzchownego czerniaka. Rozwój jest długi, w górnych warstwach skóry. W tym przypadku dotknięty obszar skóry jest płaski lub lekko uniesiony, nierównomiernie zabarwiony. Kolor takiej plamki jest wzorowany z brązowymi i ciemnobrązowymi elementami. Czerniak ten często występuje u osób starszych z powodu ciągłej ekspozycji na światło słoneczne. Zmiany pojawiają się na twarzy, uszach, ramionach i górnej części tułowia.
Objawy czerniaka
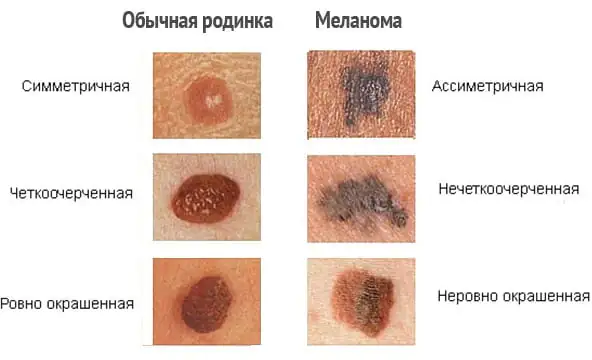
W początkowej fazie rozwoju nowotworu złośliwego na zdrowej skórze, a tym bardziej na tle znamienia, istnieje między nimi kilka wyraźnych różnic wizualnych. Łagodne znamiona charakteryzują się:
- Symetryczny kształt.
- Gładkie, równe kontury.
- Jednolita pigmentacja, nadająca formacji kolor od żółtego do brązowego, a czasem nawet czarnego.
- Płaska powierzchnia zlicowana z powierzchnią otaczającej skóry lub lekko uniesiona nad nią.
- Brak wzrostu wielkości lub niewielki wzrost w długim okresie czasu.
Główne objawy czerniaka są następujące:
- Wypadanie włosów z powierzchni znamion jest spowodowane degeneracją melanocytów do komórek nowotworowych i zniszczeniem mieszków włosowych.
- Swędzenie, pieczenie i mrowienie w obszarze powstawania barwnika spowodowane jest wzmożonym podziałem komórek w jego obrębie.
- Wrzody i/lub pęknięcia, krwawienie lub sączenie są spowodowane przez guz niszczący normalne komórki skóry. Dlatego górna warstwa pęka, odsłaniając dolne warstwy skóry. W rezultacie przy najmniejszym urazie guz „eksploduje” i wylewa się jego zawartość. W tym przypadku komórki nowotworowe dostają się do zdrowej skóry, wnikając w nią.
- Zwiększenie rozmiaru wskazuje na zwiększony podział komórek w obrębie tworzenia pigmentu.
- Nierówne krawędzie i pogrubienie pieprzyka są oznaką wzmożonego podziału komórek nowotworowych, a także ich kiełkowania w zdrową skórę.
- Pojawienie się „córek” moli lub „satelitów” w pobliżu głównej formacji pigmentu jest oznaką lokalnych przerzutów komórek nowotworowych.
- Pojawienie się zaczerwienienia w postaci korony wokół powstawania pigmentu jest stanem zapalnym, co wskazuje, że układ odpornościowy rozpoznał komórki nowotworowe. Dlatego wysłała w miejsce guza specjalne substancje (interleukiny, interferony i inne), które mają za zadanie zwalczać komórki nowotworowe.
- Zanik wzoru skóry jest spowodowany zniszczeniem przez guz normalnych komórek skóry tworzących wzór skóry.
- Objawy uszkodzenia oczu: pojawiają się ciemne plamy na tęczówce oka, zaburzenia widzenia i objawy stanu zapalnego (zaczerwienienie), ból chorego oka.
- Zmiana koloru:
1) Wzmocnienie lub pojawienie się ciemniejszych obszarów na tworzeniu pigmentu wynika z faktu, że melanocyt, degenerując się w komórkę nowotworową, traci swoje procesy. Dlatego pigment, który nie może opuścić komórki, gromadzi się.
2) Oczyszczenie wynika z faktu, że komórka pigmentowa traci zdolność do wytwarzania melaniny.
Każdy „znamion” przechodzi przez następujące etapy rozwoju:
- Znamię graniczne, które jest plamistą formacją, której gniazda komórek znajdują się w warstwie naskórka.
- Mieszane znamię - gniazda komórkowe migrują do skóry właściwej na całej powierzchni plamki; klinicznie takim elementem jest formacja grudkowa.
- Znamię śródskórne - komórki formacyjne całkowicie znikają z warstwy naskórka i pozostają jedynie w skórze właściwej; stopniowo formacja traci pigmentację i ulega odwrotnemu rozwojowi (inwolucji).
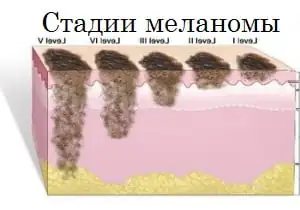
Gradacja
O przebiegu czerniaka decyduje konkretne stadium, któremu w danym momencie odpowiada stan pacjenta, jest ich w sumie pięć: stadium zerowe, etapy I, II, III i IV. Etap zerowy pozwala na identyfikację komórek nowotworowych wyłącznie w obrębie zewnętrznej warstwy komórek, na tym etapie nie następuje ich kiełkowanie do głęboko położonych tkanek.
- Czerniak we wczesnych stadiach. Leczenie polega na miejscowym wycięciu guza w obrębie prawidłowej, zdrowej tkanki. Całkowita ilość zdrowej skóry, którą należy usunąć, zależy od głębokości wniknięcia choroby. Usunięcie węzłów chłonnych w pobliżu czerniaka nie zwiększa przeżywalności osób z czerniakiem w I stopniu zaawansowania;
- Etap 2. Oprócz wycięcia formacji wykonuje się biopsję regionalnych węzłów chłonnych. Jeśli podczas analizy próbki zostanie potwierdzony proces złośliwy, usuwana jest cała grupa węzłów chłonnych w tym obszarze. Ponadto interferony alfa można przepisać w celach profilaktycznych.
- Etap 3. Oprócz guza wycina się wszystkie znajdujące się w pobliżu węzły chłonne. Jeśli jest kilka czerniaków, należy je wszystkie usunąć. W dotkniętym obszarze przeprowadza się radioterapię, przepisuje się także immunoterapię i chemioterapię. Jak już zauważyliśmy, nawet przy prawidłowo zdefiniowanym i zastosowanym leczeniu nie można wykluczyć nawrotów choroby. Proces patologiczny może powrócić albo do obszaru, który uległ wcześniej uszkodzeniu, albo uformować się w części ciała niezwiązanej z wcześniejszym przebiegiem procesu.
- Etap 4. Na tym etapie nie można całkowicie wyleczyć pacjentów z czerniakiem. Za pomocą operacji chirurgicznych usuwa się duże guzy, które powodują wyjątkowo nieprzyjemne objawy. Niezwykle rzadko udaje się usunąć przerzuty z narządów, ale zależy to bezpośrednio od ich lokalizacji i objawów. W tym przypadku często stosuje się chemioterapię i immunoterapię. Prognozy na tym etapie choroby są wyjątkowo rozczarowujące i wynoszą średnio do sześciu miesięcy życia osób, u których rozwinie się czerniak i osiągną ten etap. W rzadkich przypadkach osoby, u których zdiagnozowano czerniaka w stadium 4, żyją kilka lat dłużej.
Głównym powikłaniem czerniaka jest rozprzestrzenianie się procesu patologicznego poprzez przerzuty.
Powikłania pooperacyjne obejmują pojawienie się objawów infekcji, zmiany w nacięciu pooperacyjnym (obrzęk, krwawienie, wydzielina) i ból. W miejscu usuniętego czerniaka lub na zdrowej skórze może pojawić się nowy pieprzyk lub może pojawić się przebarwienie skóry.
Przerzut
Czerniak złośliwy ma skłonność do dość wyraźnych przerzutów, nie tylko drogą limfogenną, ale także drogą krwiopochodną. Jak już zauważyliśmy, dotknięty jest głównie mózg, wątroba, płuca i serce. Ponadto często dochodzi do rozsiewu (rozprzestrzeniania się) węzłów nowotworowych wzdłuż skóry tułowia lub kończyny.
Nie można wykluczyć opcji, w której pacjent zwraca się o pomoc do specjalisty wyłącznie na podstawie faktycznego powiększenia węzłów chłonnych w dowolnej okolicy. Tymczasem wnikliwe badanie w tym przypadku może ustalić, że jakiś czas temu np. w celu uzyskania odpowiedniego efektu kosmetycznego usunął brodawkę. Ta „brodawka” faktycznie okazała się czerniakiem, co zostało później potwierdzone wynikami badania histologicznego węzłów chłonnych.
Jak wygląda czerniak, zdjęcie
Poniższe zdjęcie pokazuje, jak choroba objawia się u ludzi w początkowej i innych stadiach.
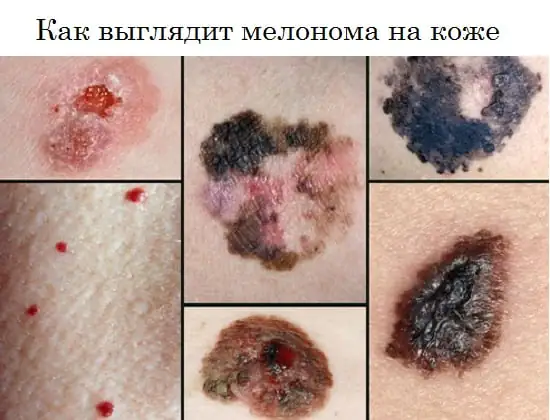
Czerniak może objawiać się płaską, zabarwioną lub pozbawioną pigmentu plamką z niewielkim wzniesieniem, o kształcie okrągłym, wielokątnym, owalnym lub nieregularnym, o średnicy większej niż 6 mm. Potrafi przez długi czas zachować gładką, błyszczącą powierzchnię, na której po niewielkim urazie pojawiają się drobne owrzodzenia, nierówności i krwawienia.
Pigmentacja jest często nierówna, ale bardziej intensywna w części środkowej, czasami z charakterystyczną obwódką czarnego koloru wokół podstawy. Kolor całego nowotworu może być brązowy, czarny z niebieskawym odcieniem, fioletowy, zróżnicowany w postaci pojedynczych nierównomiernie rozmieszczonych plam.
Diagnostyka
Lekarz może podejrzewać czerniaka na podstawie skarg pacjenta i wizualnego badania zmienionej skóry. Aby potwierdzić diagnozę:
- Dermatoskopia to badanie obszaru skóry pod specjalnym urządzeniem. Badanie to pozwala na zbadanie brzegów plamki, jej rozrostu w naskórku oraz wtrętów wewnętrznych.
- Biopsja – pobranie wycinka guza do badania histologicznego.
- W celu wykrycia przerzutów i określenia stadium raka przepisuje się ultradźwięki i tomografię komputerową.
W razie potrzeby i w celu wykluczenia innych chorób skóry lekarz może zalecić szereg badań diagnostycznych i badań krwi. Skuteczność ich eliminacji w dużej mierze zależy od trafności diagnozy czerniaków.
Jak leczyć czerniaka?
W początkowej fazie czerniaka obowiązkowe jest chirurgiczne wycięcie guza. Może być ekonomiczna, polegająca na usunięciu nie więcej niż 2 cm skóry od brzegu czerniaka, lub szeroka, polegająca na wycięciu skóry do 5 cm od granicy nowotworu. Nie ma jednolitego standardu leczenia chirurgicznego czerniaka w I i II stopniu zaawansowania w tym zakresie. Szerokie wycięcie czerniaka gwarantuje pełniejsze usunięcie ogniska nowotworowego, ale jednocześnie może spowodować wznowę nowotworu w miejscu powstałej blizny lub przeszczepionego płata skórnego. Rodzaj leczenia operacyjnego czerniaka zależy od rodzaju i umiejscowienia guza, a także od decyzji pacjenta.
Częścią skojarzonego leczenia czerniaka jest przedoperacyjna radioterapia. Jest przepisywany w obecności owrzodzeń guza, krwawienia i stanu zapalnego w obszarze guza. Miejscowa radioterapia hamuje aktywność biologiczną komórek nowotworowych i stwarza dogodne warunki do leczenia operacyjnego czerniaka.
Radioterapia jest rzadko stosowana jako niezależna metoda leczenia czerniaka. A w przedoperacyjnym okresie leczenia czerniaka jego stosowanie stało się powszechną praktyką, ponieważ wycięcie guza można przeprowadzić dosłownie następnego dnia po zakończeniu radioterapii. Przerwa między dwoma rodzajami leczenia objawów czerniaka skóry zwykle nie jest przestrzegana.
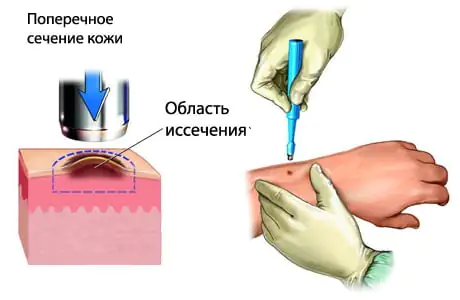
Prognoza na całe życie
Rokowanie w przypadku czerniaka zależy od czasu wykrycia i stopnia progresji nowotworu. Wcześnie wykryty większość czerniaków dobrze reaguje na leczenie.
Czerniak, który wrósł głęboko lub rozprzestrzenił się na węzły chłonne, zwiększa ryzyko nawrotu po leczeniu. Jeśli głębokość zmiany przekracza 4 mm lub występuje zmiana w węźle chłonnym, istnieje duże prawdopodobieństwo przerzutów do innych narządów i tkanek. Kiedy pojawią się zmiany wtórne (stadium 3 i 4), leczenie czerniaka staje się nieskuteczne.
- Wskaźniki przeżycia w przypadku czerniaka różnią się znacznie w zależności od stadium choroby i zastosowanego leczenia. Na początkowym etapie najprawdopodobniej wyleczenie jest możliwe. Ponadto wyleczenie może nastąpić w prawie wszystkich przypadkach czerniaka w stadium 2. Pacjenci leczeni w pierwszym etapie mają 95% wskaźnik przeżycia pięcioletniego i 88% wskaźnik przeżycia 10-letniego. W przypadku drugiego etapu liczby te wynoszą odpowiednio 79% i 64%.
- W stadiach 3 i 4 rak rozprzestrzenił się na odległe narządy, co znacznie zmniejsza przeżywalność. Wskaźnik przeżycia pięcioletniego chorych na czerniaka w stadium 3 waha się (według różnych źródeł) od 29% do 69%. Dziesięcioletnie przeżycie osiąga się jedynie u 15 procent pacjentów. Jeśli choroba osiągnęła etap 4, szansa na pięcioletnie przeżycie zmniejsza się do 7-19%. Nie ma statystyk dotyczących przeżycia 10-letniego pacjentów w stadium 4.
Ryzyko nawrotu czerniaka wzrasta u pacjentów z dużą grubością guza, a także w przypadku obecności owrzodzeń czerniaka i pobliskich przerzutowych zmian skórnych. Czerniak nawrotowy może wystąpić zarówno w bliskiej odległości od miejsca poprzedniego, jak i w znacznej odległości od niego.
Wiele osób, które odkrywają plamę pod paznokciem, zaczyna szukać w Internecie, co to może być? I okazuje się, że może to być śmiertelna choroba - czerniak podpaznokciowy.
W tym artykule przyjrzymy się:
- koncepcja czerniaka podpaznokciowego;
- ryzyko wystąpienia tego typu nowotworu;
- zdjęcia objawów z potwierdzeniem histologicznym;
- sposoby różnicowania czerniaka podpaznokciowego od krwiaka;
- procedury wyjaśniające diagnozę;
- rokowanie i leczenie.
Czerniak podpaznokciowy – co to jest?
Udział czerniaka wśród nowotworów skóry wynosi zaledwie 4%. Ale to właśnie z powodu tego nowotworu złośliwego umiera 80% chorych na nowotwory skóry [1]. W Rosji na czerniaka skóry zapada obecnie około 8717 osób rocznie (dane za 2012 rok) [2]. Czerniak podpaznokciowy znajduje się w łożysku paznokcia i zwykle pojawia się w postaci paska na paznokciu.
Jakie są szanse wystąpienia tego typu nowotworu u mieszkańca Rosji?
Z ogólnej liczby czerniaków udział tego nowotworu wynosi zaledwie 2% [3], czyli w wartościach bezwzględnych u 170 osób rocznie. Na tle całkowitej populacji kraju wynoszącej 146 milionów jest to moim zdaniem bardzo mało. Jednocześnie niska zapadalność nie eliminuje możliwości zachorowania.
W przypadku przedstawicieli innych fototypów skóry niż 2 szanse mogą być bardzo różne. Przedstawiciele rasy mongoloidalnej i murzyńskiej mają większe (do 40%) ryzyko rozwoju czerniaka łożyska paznokcia [4, 5].
Gdzie najczęściej pojawia się czerniak podpaznokciowy?
Guz najczęściej atakuje duże palce u nóg [3].
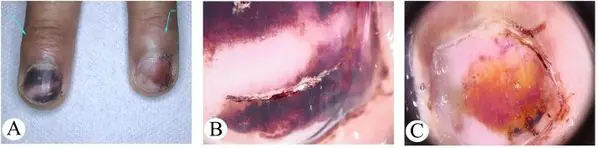
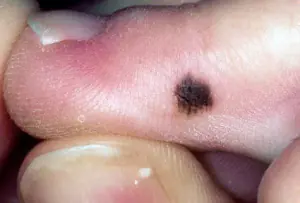
Jak wygląda czerniak podpaznokciowy? Zdjęcia i znaki.
Wszystkie poniższe zdjęcia są potwierdzone histologicznie i nie pochodzą z Internetu. Źródło podano w nawiasach kwadratowych. Istnieją 2 najczęstsze objawy:
Znak I
Najczęściej czerniak podpaznokciowy pojawia się w postaci brązowego lub czarnego paska. Pasek zaczyna się od fałdu paznokcia i kończy na krawędzi paznokcia. Stan ten nazywany jest melanonychią podłużną. Niektóre leki mogą powodować pojawienie się takich pasm – retinoidy i Docetaksel (Taxotere) [10]. Znak ten może również wystąpić w stanach niezwiązanych z czerniakiem, na przykład z grzybicą paznokcia, znamię barwnikowe łożyska paznokcia.
Znamię barwnikowe podpaznokciowe u 13-letniego chłopca [9]
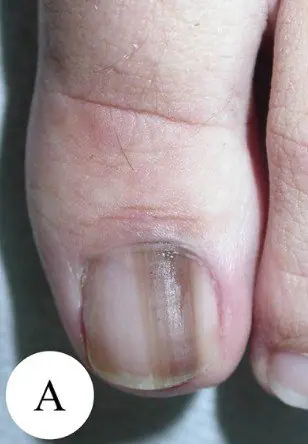
Czerniak podpaznokciowy stopień I, 0,2 mm wg Breslowa [10]
Znak II
Najczęstszym objawem tego typu czerniaka jest objaw Hutchinsona – przejście pigmentacji na wał paznokciowy lub czubek palca. Ta funkcja jest widoczna na 7 z 8 zdjęć poniżej. Jednocześnie nie można jednoznacznie stwierdzić, że objaw ten występuje wyłącznie w przypadku czerniaka. Można to również zaobserwować w przypadku przezroczystego naskórka [10].
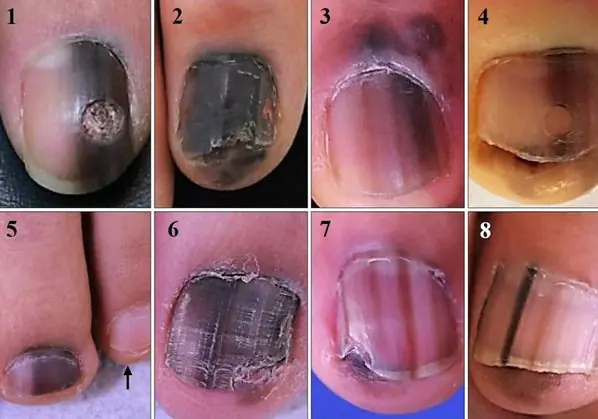
8 przypadków czerniaka podpaznokciowego in situ (stadium początkowe) [6]
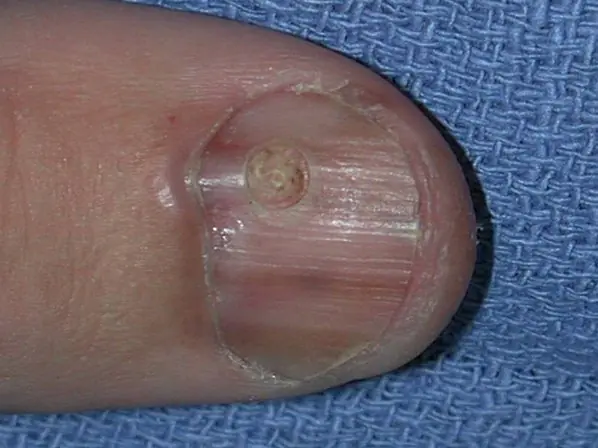
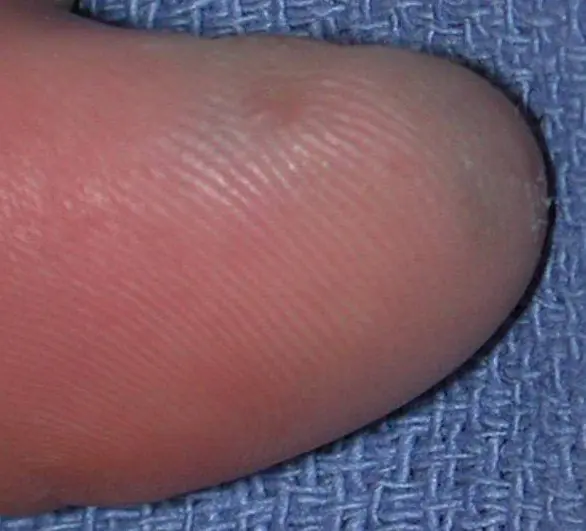
Czerniak podpaznokciowy kciuka z naciekiem 4. stopnia według Clarka, grubość według Breslowa nie jest określona [8]
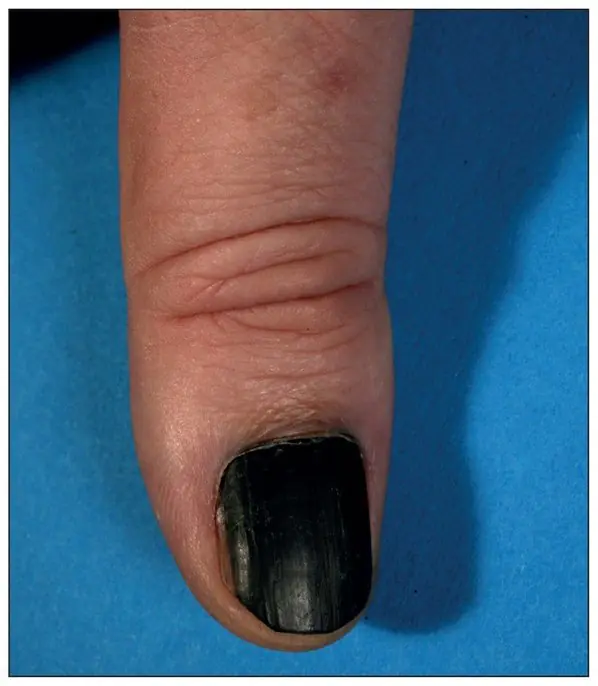
Czerniak podpaznokciowy, grubość Breslowa 1,5 mm [7]
Jak odróżnić czerniaka podpaznokciowego od wszystkiego innego?
Oto dość prosty algorytm.
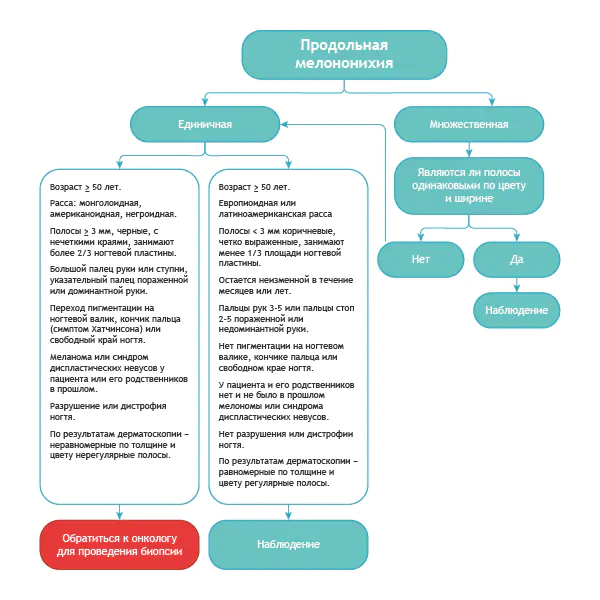
Algorytm diagnostyki różnicowej łagodnej melanonychii i tego samego stanu w czerniaku [8]
Zasada ABCDEF w diagnostyce czerniaka łożyska paznokcia
A (wiek) wiek – szczyt zachorowań na czerniaka podpaznokciowego przypada pomiędzy 50. a 70. rokiem życia, a także wskazuje na rasy o podwyższonym ryzyku: Azjaci, Afrykanie – stanowią oni 1/3 wszystkich przypadków czerniaka.
B (brązowy do czarnego) – barwa brązowo-czarna, z pasem o szerokości powyżej 3 mm i rozmytymi granicami.
C (zmiana) – zmiana koloru płytki paznokcia lub brak zmian po zabiegu.
D (cyfra) – palec jako najczęstsze miejsce urazów.
E (rozszerzenie) – rozprzestrzenienie się pigmentacji na wał paznokciowy lub czubek palca (objaw Hutchinsona).
F (Rodzina) – u krewnych lub pacjenta występował czerniak lub zespół znamion dysplastycznych. [jedenaście]
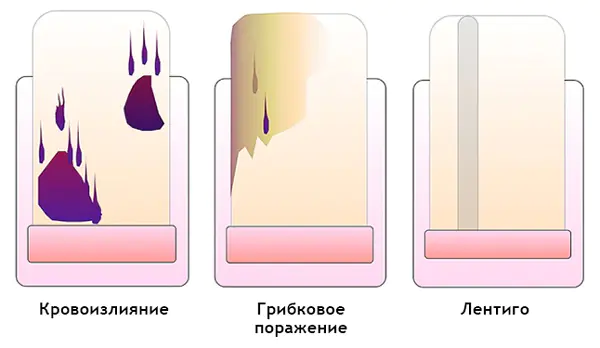
Jak odróżnić krwiak od czerniaka podpaznokciowego za pomocą dermatoskopii
Krwiak: [10]
- Porusza się pod paznokciem wraz z jego wzrostem. Można to prześledzić robiąc zdjęcie formacji na tle linijki umieszczonej wzdłużnie. Należy pamiętać, że krwiak nie zawsze pojawia się z powodu urazu.
- Kolor od czerwono-niebieskiego do czarno-niebieskiego.
- Nie przenosi się na skórki, wał paznokciowy i opuszek palca.
- Nie obejmuje całego paznokcia w kierunku wzdłużnym.
- Może się zmienić w ciągu kilku tygodni.
- Intensywność koloru maleje od środka do obrzeży.
- Może być poprzedzony traumą.
- Małe plamki krwi zorientowane w kierunku krawędzi paznokcia w badaniu dermatoskopowym
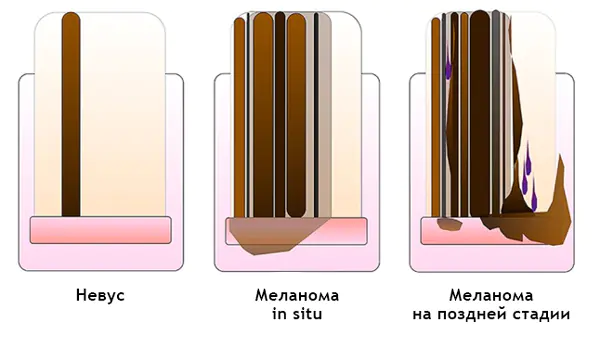
Czerniak podpaznokciowy: [12]
- Kolor niejednorodny, nieregularne paski z melanonychią.
- Trójkątne paski.
- Rozprowadza się na płytce paznokcia, wolnym brzegu paznokcia lub opuszku palca.
- Zniszczenie lub dystrofia paznokcia.
Jak przebiega diagnoza?
Jeśli podejrzewasz czerniaka łożyska paznokcia, istnieją 3 scenariusze:
- Obserwacja z zapisem fotograficznym i powtarzanymi badaniami.
- Biopsja z częściowym usunięciem płytki paznokcia.
- Biopsja z całkowitym usunięciem płytki paznokcia.
Uzyskany materiał przesyła się do badania histologicznego.
Leczenie czerniaka podpaznokciowego
Z reguły mówimy o amputacji palca. Ostatnio wielu badaczy skłania się ku amputacji paliczka zamiast całego palca. Istnieją również prace, które pokazują, że wielkość wcięcia nie ma wpływu na prognozę.
Prognoza
Podobnie jak w przypadku czerniaków innych lokalizacji, rokowanie zależy bezpośrednio od wyników badania histologicznego. Jednocześnie należy zauważyć, że rokowanie w przypadku czerniaka podpaznokciowego jest nieco gorsze niż w przypadku czerniaka zlokalizowanego na innych częściach ciała. Im mniejsza grubość Breslowa, tym lepsze rokowanie.
Streszczenie
Czerniak podpaznokciowy to nowotwór dość trudny do wczesnego zdiagnozowania. Najczęstszymi objawami są obecność paska na paznokciu i przejście pigmentacji na wał paznokciowy lub czubek palca. Jeśli znajdziesz którykolwiek z tych objawów, musisz udać się do onkologa.
P.S. Jeśli znajdziesz się na wizycie u dermatologa lub onkologa, pokaż mu swoje paznokcie. Jeżeli nosisz lakier do paznokci, najlepiej go usunąć przed wizytą.
Bibliografia
- Miller AJ, Mihm MC. Czerniak. N Engl J Med. 2006; 355:51-65.
- Dane z badania Globocan 2012, Międzynarodowa Agencja Badań nad Rakiem (IARC):
- Kuchelmeister C, Schaumburg-Lever G, Garbe C. Czerniak skóry Acral u rasy kaukaskiej: cechy kliniczne, histopatologia i rokowanie u 112 pacjentów // J. Dermatol. – 2000
- Takematsu H, Obata M, Tomita Y. Czerniak podpaznokciowy. Badanie kliniczno-patologiczne 16 japońskich przypadków // Rak. – 1985
- Wu XC, E >
Inne artykuły:
Przydatny artykuł? Opublikuj ponownie w swojej sieci społecznościowej!
Zostaw komentarz lub zadaj pytanie

Cześć! Niestety podane przez Ciebie informacje nie są wystarczające. Konsultacja online nie sprowadza się do tego, że „popatrzyłem na zdjęcie i postawiłem trafną, rzetelną diagnozę”.
Aby moja odpowiedź była jak najbardziej uzasadniona, pytam:
1) Odpowiedz na pytania w ankiecie znajdującej się pod tym linkiem:
https://cloud.mail.ru/public/N6PL/vjuWrRPvp
Możesz po prostu skopiować kwestionariusz do pola tekstowego i wpisać odpowiedzi bezpośrednio po pytaniach.
2) Prześlij zdjęcie zgodnie z zaleceniami tego artykułu:
http://beinusov.ru/info/kak-sdelat-khoroshee-foto-rodinki-5-sovetov/
Dobre zdjęcie jest ważniejsze niż ankieta, więc jeśli nie możesz tego zrobić zgodnie z opisem w artykule, lepiej nie tracić czasu i od razu zgłosić się do onkologa na osobistą konsultację.
3) Ze względu na bardzo dużą ilość pytań odpowiadam tylko w poniedziałki.
Rak palca to stan patologiczny organizmu, który charakteryzuje się niekontrolowanym i chaotycznym podziałem zmutowanych komórek tkanki palca. Nowotwór złośliwy może wywodzić się ze skóry, tkanki łącznej i warstwy kostnej paliczków ręki lub nogi.
Klasyfikacja i opis
- Rak skóry palca:
Klinicznie występuje w postaci czerniaka. Guz powstaje z komórek powierzchniowej warstwy naskórka, zwanych melanocytami, ponieważ wytwarzają one specyficzny pigment – melaninę.
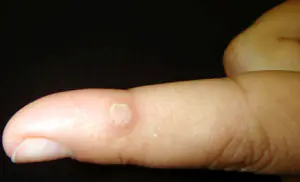
W zależności od przebiegu klinicznego choroby lekarze wyróżniają trzy formy czerniaka palców:
- Powierzchowna postać guzkowa jest uważana za najczęstszy czerniak, który powstaje z wrodzonych znamion i plam starczych. Nowotwór patologiczny rozwija się w początkowym okresie bardzo powoli, nie powodując subiektywnych dolegliwości pacjenta. Po 1-2 latach taki złośliwy guz zaczyna aktywnie rosnąć, tworzyć przerzuty, powodując guz palca lub raka ręki. Zmiana nowotworowa ma postać płaskiego, brązowego narośla z niebieskimi kropkami. Czerniak z reguły ma tendencję do owrzodzeń, krwawień i nie unosi się ponad powierzchnię skóry.
- Czerniak guzkowy jest nowotworem szczególnie agresywnym, ponieważ charakteryzuje się rozrostem naciekowym (wnika do głębokich warstw skóry) i wczesnym powstawaniem przerzutów. Choroba charakteryzuje się rozwojem zmiany guzkowej na niezmienionym obszarze ciemnej skóry. Guzkowa postać guza z reguły rośnie bardzo szybko, dlatego rokowanie choroby jest wyjątkowo niekorzystne.
- Czerniak soczewicowaty dotyka głównie osoby starsze. Rak palca zlokalizowana jest w otwartych obszarach skóry i wygląda jak ciemnoniebieska plama z promieniowym rozrostem patologicznej tkanki. Rokowanie w chorobie uważa się za korzystne.
- Guzy tkanek miękkich palca:
Powstaje z tkanki mięśniowej i więzadłowej ręki. Takie nowotwory palców są obficie unerwione i ukrwione. Biorąc pod uwagę charakter lokalizacji mięsaka tkanek miękkich, nowotwór złośliwy szybko powiększa się i tworzy odległe przerzuty. Objawy kliniczne nowotworu obejmują ograniczony obrzęk i zaczerwienienie paliczka dłoni. Występowanie bólu związane jest z uciskiem tkanki nowotworowej na zakończenia nerwowe palca. Tradycyjne leki przeciwbólowe długo nie łagodzą bólu. Dzięki terminowej diagnozie choroba utrzymuje korzystny wynik.
Jest to nowotwór złośliwy struktur kostnych. Rak palca i dłoni, postępując zgodnie z typem osteoidu, dotyka w większości przypadków osoby w średnim wieku.
Objawy choroby pojawiają się w późniejszych stadiach rozwoju nowotworu. Najczęstszą skargą pacjentów jest ból bólowy, który nasila się w miarę wzrostu guza nowotworowego. Wizualne objawy onkologii: powstawanie wypukłości struktury kostnej, dysfunkcja w postaci przykurczu stawów, owrzodzeń i krwawień.
W trakcie rozwoju kostniakomięsak stopniowo przechodzi przez dwa etapy:
- Zlokalizowany mięsak. Proces patologiczny koncentruje się tylko w obszarze pierwotnego uszkodzenia kości.
- Guz przerzutowy. Na tym etapie rozwoju onkologii komórki nowotworowe mogą być zlokalizowane w odległych narządach organizmu. Na przykład, rak kości palca często daje przerzuty do węzłów chłonnych pachowych i narządów klatki piersiowej.
Diagnostyka raka palca
Rozpoznanie nowotworów złośliwych palców przeprowadza onkolog. Przede wszystkim pacjent przechodzi badanie wzrokowe i palpacyjne, podczas którego ustala się lokalizację i rozległość procesu onkologicznego. Po wstępnym badaniu pacjentowi przepisuje się dodatkowe metody diagnostyczne:
- Badanie rentgenowskie, podczas którego ustala się lokalizację i strukturę zmiany nowotworowej tkanki kostnej.
- Tomografia komputerowa jest bardzo dokładną metodą określania obecności nowotworu złośliwego za pomocą fluoroskopii warstwa po warstwie.
- Skan kości. Metoda pozwala zdiagnozować, jak rak palca, Więc rak palca, których czasami nie można zdiagnozować metodami rentgenowskimi.
Ostateczne określenie rodzaju i stadium rozwoju nowotworu możliwe jest na podstawie wyników analizy cytologicznej zmutowanych komórek. Podczas biopsji pobiera się próbki tkanki nowotworowej.
Nowoczesne leczenie raka palca
Współcześni pacjenci coraz częściej wybierają formę wideokonsultacji, aby otrzymać rekomendacje od najsłynniejszych lekarzy, niezależnie od geolokalizacji. Dowiedz się, ile kosztuje zdalna komunikacja z lekarzami leczącymi polityków i prezydentów!
Onkologię skóry i tkanki kostnej kończyn można wyciąć chirurgicznie, stosując chirurgię tradycyjną (późne stadia procesu nowotworowego) oraz metodę głębokiego zamrażania ciekłym azotem (początkowe stadium choroby). Procesy złośliwe w głębokich warstwach palca i kostniakomięsak wymagają radykalnej interwencji w celu usunięcia guza wraz z pobliską zdrową tkanką. W przypadku znacznego rozsiewu nowotworu chirurdzy dokonują amputacji ręki lub kończyny górnej.
Dodatkowe metody terapii stosowane w celu stabilizacji wzrostu nowotworu złośliwego w okresie przedoperacyjnym i zapobiegania tworzeniu się przerzutów po resekcji guza:
- Chemioterapia to metoda niszczenia komórek nowotworowych przy użyciu leków cytotoksycznych.
- Radioterapia, która polega na wykorzystaniu wysoce aktywnych promieni rentgenowskich.



