Το μελάνωμα θεωρείται ένας από τους πιο ύπουλους κακοήθεις όγκους του ανθρώπου, η νοσηρότητα και η θνησιμότητα από τον οποίο αυξάνεται σταθερά από χρόνο σε χρόνο. Μιλούν για αυτό στην τηλεόραση, γράφουν σε περιοδικά και στο Διαδίκτυο. Το ενδιαφέρον των απλών ανθρώπων οφείλεται στο γεγονός ότι ο όγκος εντοπίζεται ολοένα και περισσότερο σε κατοίκους διαφόρων χωρών και ο αριθμός των θανάτων εξακολουθεί να είναι υψηλός, παρά την εντατική θεραπεία.
Ως προς τον επιπολασμό, το μελάνωμα υστερεί σημαντικά έναντι των επιθηλιακών όγκων του δέρματος (ακανθοκυτταρικό καρκίνωμα, βασικοκυτταρικό καρκίνωμα κ.λπ.), σύμφωνα με διάφορες πηγές, αντιπροσωπεύοντας το 1,5 έως 3% των περιπτώσεων, αλλά είναι πολύ πιο επικίνδυνο. Κατά τα 50 χρόνια του περασμένου αιώνα, η επίπτωση αυξήθηκε κατά 600%. Αυτός ο αριθμός είναι αρκετός για να φοβηθεί σοβαρά την ασθένεια και να αναζητήσει τα αίτια και τις μεθόδους αντιμετώπισής της.
Τι είναι?
Το μελάνωμα είναι ένας κακοήθης όγκος που αναπτύσσεται από μελανοκύτταρα - χρωστικά κύτταρα που παράγουν μελανίνη. Μαζί με τον ακανθοκυτταρικό και τον βασικοκυτταρικό καρκίνο του δέρματος, είναι ένας κακοήθης όγκος του δέρματος. Εντοπίζεται κυρίως στο δέρμα, σπανιότερα στον αμφιβληστροειδή και στους βλεννογόνους (στοματική κοιλότητα, κόλπος, ορθό).
Ένας από τους πιο επικίνδυνους κακοήθεις όγκους στον άνθρωπο, που συχνά υποτροπιάζει και δίνει μεταστάσεις μέσω της λεμφογενούς και αιματογενούς οδού σχεδόν σε όλα τα όργανα. Μια ιδιαιτερότητα είναι η αδύναμη απόκριση του οργανισμού ή η απουσία της, γι' αυτό και το μελάνωμα συχνά εξελίσσεται γρήγορα.
Αιτίες
Ας δούμε τους κύριους λόγους που προκαλούν την ανάπτυξη μελανώματος:
- Παρατεταμένη και συχνή έκθεση στο δέρμα στην υπεριώδη ακτινοβολία. Ο ήλιος στο ζενίθ του είναι ιδιαίτερα επικίνδυνος. Αυτό περιλαμβάνει επίσης την έκθεση σε τεχνητές πηγές υπεριώδους ακτινοβολίας (σολάριουμ, βακτηριοκτόνες λάμπες κ.λπ.).
- Τραυματικές βλάβες γεροντικών κηλίδων, σπίλων, ιδιαίτερα σε εκείνα τα σημεία όπου υπάρχει συνεχής επαφή με ρούχα και άλλους περιβαλλοντικούς παράγοντες.
- Τραυματικές βλάβες σπίλων.
Το μελάνωμα αναπτύσσεται από σπίλους ή σπίλους στο 60% των περιπτώσεων. Αυτό είναι πολύ. Τα κύρια σημεία όπου αναπτύσσονται τα μελανώματα είναι μέρη του σώματος όπως: το κεφάλι. λαιμός; χέρια? πόδια? πίσω; στήθος; παλάμες? πέλματα? θύλακας των ορχέων.
Τα άτομα που έχουν περισσότερους από έναν από τους ακόλουθους παράγοντες κινδύνου είναι πιο πιθανό να αναπτύξουν μελάνωμα:
- Ιστορικό ηλιακού εγκαύματος.
- Παρουσία δερματικών παθήσεων, καρκίνου δέρματος, μελανώματος στην οικογένεια.
- Γενετικά καθορισμένο κόκκινο χρώμα μαλλιών, παρουσία φακίδων και επίσης ανοιχτόχρωμο δέρμα.
- Ανοιχτό, σχεδόν λευκό δέρμα, λόγω γενετικών χαρακτηριστικών, χαμηλή περιεκτικότητα σε χρωστική ουσία μελανίνης στο δέρμα.
- Η παρουσία κηλίδων ηλικίας και σπίλων στο σώμα. Αλλά, εάν φυτρώσουν τρίχες στον σπίλο, τότε αυτή η περιοχή του δέρματος δεν μπορεί να εκφυλιστεί σε κακοήθη μορφή.
- Η παρουσία μεγάλου αριθμού σπίλων στο σώμα. Πιστεύεται ότι εάν υπάρχουν περισσότεροι από 50 κρεατοελιές, τότε αυτό μπορεί να είναι ήδη επικίνδυνο.
- Ηλικία, αλλά πρόσφατα το μελάνωμα γίνεται πιο συχνό στους νέους.
- Η παρουσία δερματικών παθήσεων που μπορούν να πυροδοτήσουν την ανάπτυξη μελανώματος. Πρόκειται για ασθένειες όπως η μελάνωση του Dubreuil, η μελαγχρωστική ξηροδερμία και κάποιες άλλες.
Εάν ένα άτομο ανήκει σε οποιαδήποτε ομάδα από την παραπάνω λίστα, τότε θα πρέπει να είναι πολύ προσεκτικός στον ήλιο και προσεκτικός στην υγεία του, αφού έχει αρκετά μεγάλη πιθανότητα να εμφανίσει μελάνωμα.
Στατιστική
Σύμφωνα με τον ΠΟΥ, το 2000, περισσότερες από 200.000 περιπτώσεις μελανώματος διαγνώστηκαν παγκοσμίως και σημειώθηκαν 65.000 θάνατοι που σχετίζονται με το μελάνωμα.
Την περίοδο από το 1998 έως το 2008, η αύξηση της συχνότητας του μελανώματος στη Ρωσική Ομοσπονδία ήταν 38,17%, και το τυποποιημένο ποσοστό επίπτωσης αυξήθηκε από 4,04 σε 5,46 ανά 100.000 πληθυσμού. Το 2008, ο αριθμός των νέων περιπτώσεων μελανώματος δέρματος στη Ρωσική Ομοσπονδία ανήλθε σε 7.744 άτομα. Το ποσοστό θνησιμότητας από μελάνωμα στη Ρωσική Ομοσπονδία το 2008 ήταν 3159 άτομα και το τυποποιημένο ποσοστό θνησιμότητας ήταν 2,23 άτομα ανά 100.000 πληθυσμού. Η μέση ηλικία των ασθενών με μελάνωμα που διαγνώστηκε για πρώτη φορά στη ζωή τους το 2008 στη Ρωσική Ομοσπονδία ήταν 58,7 έτη[3]. Η υψηλότερη επίπτωση παρατηρήθηκε στην ηλικία των 75-84 ετών.
Το 2005, οι Ηνωμένες Πολιτείες κατέγραψαν 59.580 νέες περιπτώσεις μελανώματος και 7.700 θανάτους λόγω αυτού του όγκου. Στο SEER (The Surveillance, Επ. >
Κλινικοί τύποι
Στην πραγματικότητα, υπάρχει ένας σημαντικός αριθμός μελανωμάτων, όπως το μελάνωμα του αίματος, το μελάνωμα των νυχιών, το μελάνωμα του πνεύμονα, το χοριοειδές μελάνωμα, το μη μελαγχρωματικό μελάνωμα και άλλα, τα οποία αναπτύσσονται με την πάροδο του χρόνου σε διάφορα μέρη του ανθρώπινου σώματος λόγω της εξέλιξης της νόσου και μεταστάσεις, αλλά στην ιατρική διακρίνονται τα ακόλουθα: κύριοι τύποι μελανωμάτων:
- Επιφανειακό ή επιφανειακό μελάνωμα. Αυτός είναι ο πιο κοινός τύπος όγκου (70%). Η πορεία της νόσου χαρακτηρίζεται από παρατεταμένη, σχετικά καλοήθη ανάπτυξη στο εξωτερικό στρώμα του δέρματος. Με αυτόν τον τύπο μελανώματος, εμφανίζεται ένα σημείο με οδοντωτές άκρες, το χρώμα του οποίου μπορεί να αλλάξει: καστανό καφέ, κόκκινο, μαύρο, μπλε ή ακόμα και λευκό.
- Το οζώδες (οζώδες) μελάνωμα βρίσκεται στη δεύτερη θέση στον αριθμό των διαγνωσμένων ασθενών (15-30% των περιπτώσεων). Πιο συχνή σε άτομα άνω των 50 ετών. Μπορεί να σχηματιστεί σε οποιοδήποτε μέρος του σώματος. Αλλά, κατά κανόνα, τέτοιοι όγκοι εμφανίζονται στις γυναίκες - στα κάτω άκρα, στους άνδρες - στο σώμα. Συχνά σχηματίζεται οζώδες μελάνωμα στο φόντο ενός σπίλου. Χαρακτηρίζεται από κάθετη ανάπτυξη και επιθετική ανάπτυξη. Αναπτύσσεται σε 6-18 μήνες. Αυτός ο τύπος όγκου έχει στρογγυλό ή ωοειδές σχήμα. Οι ασθενείς συχνά συμβουλεύονται γιατρό όταν το μελάνωμα έχει ήδη πάρει τη μορφή μαύρης ή μαύρης-μπλε πλάκας, η οποία έχει ξεκάθαρα όρια και υπερυψωμένα άκρα. Σε ορισμένες περιπτώσεις, το οζώδες μελάνωμα μεγαλώνει σε μεγάλο μέγεθος ή παίρνει τη μορφή πολύποδα που έχει έλκη και χαρακτηρίζεται από υπερκινητικότητα.
- Φακοειδές μελάνωμα. Αυτή η μορφή της νόσου είναι επίσης γνωστή ως lentigo maligna ή φακίδα Hutchinson. Τις περισσότερες φορές σχηματίζεται από μια χρωστική κηλίδα που σχετίζεται με την ηλικία, ένα σημάδι εκ γενετής ή λιγότερο συχνά από έναν συνηθισμένο σπίλο. Αυτός ο τύπος όγκου είναι επιρρεπής να σχηματιστεί σε εκείνες τις περιοχές του σώματος που εκτίθενται περισσότερο στην ηλιακή υπεριώδη ακτινοβολία, όπως το πρόσωπο, τα αυτιά, ο λαιμός και τα χέρια. Αυτό το μελάνωμα αναπτύσσεται πολύ αργά στους περισσότερους άρρωστους, μερικές φορές μπορεί να χρειαστούν έως και 30 χρόνια για να φτάσει στο τελικό στάδιο της ανάπτυξής του. Η μετάσταση εμφανίζεται σπάνια και υπάρχουν ενδείξεις απορρόφησης αυτού του σχηματισμού, επομένως το φακοειδές μελάνωμα θεωρείται ο πιο ευνοϊκός καρκίνος του δέρματος από την άποψη της πρόγνωσης.
- Το Lentigo maligna είναι παρόμοιο με το επιφανειακό μελάνωμα. Η ανάπτυξη είναι μακρά, στα ανώτερα στρώματα του δέρματος. Σε αυτή την περίπτωση, η πληγείσα περιοχή του δέρματος είναι επίπεδη ή ελαφρώς ανυψωμένη, ανομοιόμορφα χρωματισμένη. Το χρώμα ενός τέτοιου σημείου έχει μοτίβο με καφέ και σκούρα καφέ συστατικά. Αυτό το μελάνωμα εμφανίζεται συχνά σε άτομα μεγαλύτερης ηλικίας λόγω της συνεχούς έκθεσης στο ηλιακό φως. Οι βλάβες εμφανίζονται στο πρόσωπο, τα αυτιά, τα χέρια και το άνω μέρος του κορμού.
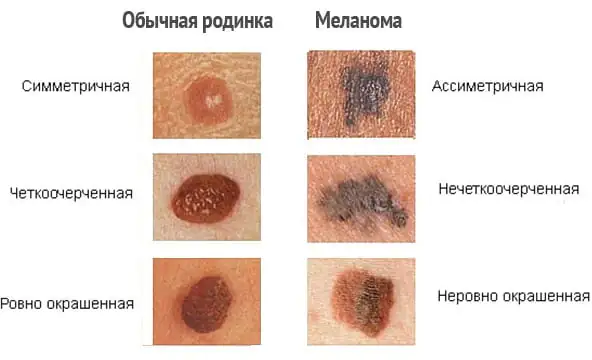
Συμπτώματα μελανώματος
Στο αρχικό στάδιο της ανάπτυξης ενός κακοήθους όγκου σε υγιές δέρμα, και ακόμη περισσότερο στο φόντο ενός σπίλου, υπάρχουν λίγες εμφανείς οπτικές διαφορές μεταξύ τους. Τα καλοήθη σημάδια γέννησης χαρακτηρίζονται από:
- Συμμετρικό σχήμα.
- Ομαλά, ομοιόμορφα περιγράμματα.
- Ομοιόμορφη χρώση, δίνοντας στο σχηματισμό ένα χρώμα που κυμαίνεται από κίτρινο έως καφέ και μερικές φορές ακόμη και μαύρο.
- Μια επίπεδη επιφάνεια που είναι στο ίδιο επίπεδο με την επιφάνεια του περιβάλλοντος δέρματος ή ελαφρώς ανυψωμένη από πάνω της.
- Καμία αύξηση στο μέγεθος ή μικρή ανάπτυξη για μεγάλο χρονικό διάστημα.
Τα κύρια συμπτώματα του μελανώματος είναι τα εξής:
- Η τριχόπτωση από την επιφάνεια του σπίλου προκαλείται από τον εκφυλισμό των μελανοκυττάρων σε καρκινικά κύτταρα και την καταστροφή των τριχοθυλακίων.
- Ο κνησμός, το κάψιμο και το μυρμήγκιασμα στην περιοχή σχηματισμού χρωστικής προκαλούνται από την αυξημένη κυτταρική διαίρεση μέσα σε αυτήν.
- Τα έλκη και/ή οι ρωγμές, η αιμορραγία ή η ροή προκαλούνται από τον όγκο που καταστρέφει τα φυσιολογικά κύτταρα του δέρματος. Επομένως, το ανώτερο στρώμα σκάει, εκθέτοντας τα κατώτερα στρώματα του δέρματος. Ως αποτέλεσμα, με τον παραμικρό τραυματισμό, ο όγκος «εκραγεί» και το περιεχόμενό του ξεχύνεται. Σε αυτή την περίπτωση, τα καρκινικά κύτταρα εισέρχονται στο υγιές δέρμα, διεισδύοντας σε αυτό.
- Μια αύξηση στο μέγεθος υποδηλώνει αυξημένη κυτταρική διαίρεση εντός του σχηματισμού χρωστικής.
- Οι ανομοιόμορφες άκρες και η πάχυνση του σπίλου είναι σημάδι αυξημένης διαίρεσης των καρκινικών κυττάρων, καθώς και της βλάστησής τους σε υγιές δέρμα.
- Η εμφάνιση «θυγατρικών» σπίλων ή «δορυφόρων» κοντά στον κύριο σχηματισμό χρωστικής είναι σημάδι τοπικής μετάστασης των καρκινικών κυττάρων.
- Η εμφάνιση ερυθρότητας με τη μορφή στεφάνης γύρω από τον σχηματισμό χρωστικής είναι φλεγμονή, υποδηλώνοντας ότι το ανοσοποιητικό σύστημα έχει αναγνωρίσει κύτταρα όγκου. Ως εκ τούτου, έστειλε ειδικές ουσίες (ιντερλευκίνες, ιντερφερόνες και άλλες) στο σημείο του όγκου, οι οποίες έχουν σχεδιαστεί για την καταπολέμηση των καρκινικών κυττάρων.
- Η εξαφάνιση του μοτίβου του δέρματος προκαλείται από τον όγκο που καταστρέφει τα φυσιολογικά κύτταρα του δέρματος που σχηματίζουν το μοτίβο του δέρματος.
- Σημάδια οφθαλμικής βλάβης: εμφανίζονται σκούρες κηλίδες στην ίριδα του ματιού, διαταραχές της όρασης και σημάδια φλεγμονής (ερυθρότητα), υπάρχει πόνος στο προσβεβλημένο μάτι.
- Αλλαγή χρώματος:
1) Η ενίσχυση ή η εμφάνιση πιο σκούρων περιοχών στον σχηματισμό χρωστικής οφείλεται στο γεγονός ότι το μελανοκύτταρο, εκφυλιζόμενο σε καρκινικό κύτταρο, χάνει τις διεργασίες του. Επομένως, η χρωστική ουσία, που δεν μπορεί να φύγει από το κύτταρο, συσσωρεύεται.
2) Η κάθαρση οφείλεται στο γεγονός ότι το χρωστικό κύτταρο χάνει την ικανότητα να παράγει μελανίνη.
Κάθε «γενέθλιο σημάδι» περνά από τα ακόλουθα στάδια ανάπτυξης:
- Ο οριακός σπίλος, ο οποίος είναι ένας κηλιδωτός σχηματισμός, οι φωλιές των κυττάρων του οποίου βρίσκονται στο επιδερμικό στρώμα.
- Μικτός σπίλος - φωλιές κυττάρων μεταναστεύουν στο χόριο σε ολόκληρη την περιοχή του σημείου. κλινικά, ένα τέτοιο στοιχείο είναι ένας βλατιδώδης σχηματισμός.
- Ενδοδερμικός σπίλος - τα κύτταρα σχηματισμού εξαφανίζονται εντελώς από το επιδερμικό στρώμα και παραμένουν μόνο στο χόριο. σταδιακά ο σχηματισμός χάνει τη μελάγχρωση και υφίσταται αντίστροφη ανάπτυξη (ελιγμού).
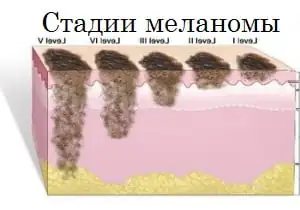
Στάδια
Η πορεία του μελανώματος καθορίζεται από το συγκεκριμένο στάδιο στο οποίο αντιστοιχεί η κατάσταση του ασθενούς σε μια συγκεκριμένη στιγμή· υπάρχουν συνολικά πέντε από αυτά: στάδιο μηδέν, στάδια I, II, III και IV. Το στάδιο μηδέν σάς επιτρέπει να αναγνωρίζετε κύτταρα όγκου αποκλειστικά εντός της εξωτερικής κυτταρικής στιβάδας· η βλάστησή τους σε ιστούς που βρίσκονται σε βάθος δεν συμβαίνει σε αυτό το στάδιο.
- Το μελάνωμα στα αρχικά στάδια. Η θεραπεία περιλαμβάνει τοπική εκτομή του όγκου εντός φυσιολογικού, υγιούς ιστού. Η συνολική ποσότητα υγιούς δέρματος που πρέπει να αφαιρεθεί εξαρτάται από το βάθος διείσδυσης της νόσου. Η αφαίρεση των λεμφαδένων κοντά στο μελάνωμα δεν αυξάνει το ποσοστό επιβίωσης των ατόμων με μελάνωμα σταδίου Ι.
- Στάδιο 2. Εκτός από την εκτομή του σχηματισμού, πραγματοποιείται βιοψία περιφερειακών λεμφαδένων. Εάν επιβεβαιωθεί μια κακοήθης διαδικασία κατά τη διάρκεια της ανάλυσης δείγματος, αφαιρείται ολόκληρη η ομάδα λεμφαδένων σε αυτήν την περιοχή. Επιπλέον, οι άλφα ιντερφερόνες μπορούν να συνταγογραφηθούν για λόγους πρόληψης.
- Στάδιο 3. Εκτός από τον όγκο, αφαιρούνται όλοι οι λεμφαδένες που βρίσκονται κοντά. Εάν υπάρχουν πολλά μελανώματα, πρέπει να αφαιρεθούν όλα. Η ακτινοθεραπεία πραγματοποιείται στην πληγείσα περιοχή, συνταγογραφείται επίσης ανοσοθεραπεία και χημειοθεραπεία. Όπως έχουμε ήδη σημειώσει, οι υποτροπές της νόσου δεν μπορούν να αποκλειστούν ακόμη και με σωστά καθορισμένη και χορηγούμενη θεραπεία. Μια παθολογική διαδικασία μπορεί να επιστρέψει είτε σε μια περιοχή που είχε προηγουμένως καταστραφεί είτε να σχηματιστεί σε ένα μέρος του σώματος που δεν είχε σχέση με την προηγούμενη πορεία της διαδικασίας.
- Στάδιο 4. Σε αυτό το στάδιο, οι ασθενείς με μελάνωμα δεν μπορούν να θεραπευτούν πλήρως. Με τη βοήθεια χειρουργικών επεμβάσεων αφαιρούνται μεγάλοι όγκοι που προκαλούν εξαιρετικά δυσάρεστα συμπτώματα. Είναι εξαιρετικά σπάνιο να αφαιρούνται μεταστάσεις από όργανα, αλλά αυτό εξαρτάται άμεσα από τη θέση και τα συμπτώματά τους. Σε αυτή την περίπτωση χρησιμοποιούνται συχνά χημειοθεραπεία και ανοσοθεραπεία. Οι προβλέψεις σε αυτό το στάδιο της νόσου είναι εξαιρετικά απογοητευτικές και κατά μέσο όρο ανέρχονται σε έως και έξι μήνες ζωής για άτομα που αναπτύσσουν μελάνωμα και φτάνουν σε αυτό το στάδιο. Σε σπάνιες περιπτώσεις, τα άτομα που έχουν διαγνωστεί με μελάνωμα σταδίου 4 ζουν αρκετά περισσότερα χρόνια.
Η κύρια επιπλοκή του μελανώματος είναι η εξάπλωση της παθολογικής διαδικασίας μέσω μεταστάσεων.
Οι μετεγχειρητικές επιπλοκές περιλαμβάνουν την εμφάνιση σημείων μόλυνσης, αλλαγές στη μετεγχειρητική τομή (πρήξιμο, αιμορραγία, έκκριμα) και πόνο. Στο σημείο του αφαιρεθέντος μελανώματος ή σε υγιές δέρμα, μπορεί να αναπτυχθεί ένας νέος σπίλος ή μπορεί να εμφανιστεί αποχρωματισμός του δέρματος.
Μετάσταση
Το κακόηθες μελάνωμα είναι επιρρεπές σε αρκετά έντονες μεταστάσεις, όχι μόνο μέσω της λεμφογενούς οδού, αλλά και μέσω της αιματογενούς οδού. Ο εγκέφαλος, το συκώτι, οι πνεύμονες και η καρδιά επηρεάζονται κυρίως, όπως έχουμε ήδη σημειώσει. Επιπλέον, συχνά εμφανίζεται διάδοση (εξάπλωση) όγκων όγκου κατά μήκος του δέρματος του κορμού ή του άκρου.
Δεν αποκλείεται ο ασθενής να ζητήσει τη βοήθεια ειδικού αποκλειστικά με βάση την πραγματική μεγέθυνση των λεμφαδένων σε οποιαδήποτε περιοχή. Εν τω μεταξύ, μια ενδελεχής έρευνα σε αυτή την περίπτωση μπορεί να καθορίσει ότι πριν από κάποιο χρονικό διάστημα, για παράδειγμα, για να επιτύχει το κατάλληλο καλλυντικό αποτέλεσμα, αφαίρεσε ένα κονδυλωμάτων. Αυτό το "κονδυλωμάτων" στην πραγματικότητα αποδείχθηκε ότι ήταν μελάνωμα, το οποίο στη συνέχεια επιβεβαιώθηκε από τα αποτελέσματα της ιστολογικής εξέτασης των λεμφαδένων.
Πώς φαίνεται το μελάνωμα, φωτογραφία
Η παρακάτω φωτογραφία δείχνει πώς εκδηλώνεται η ασθένεια στον άνθρωπο στο αρχικό και σε άλλα στάδια.
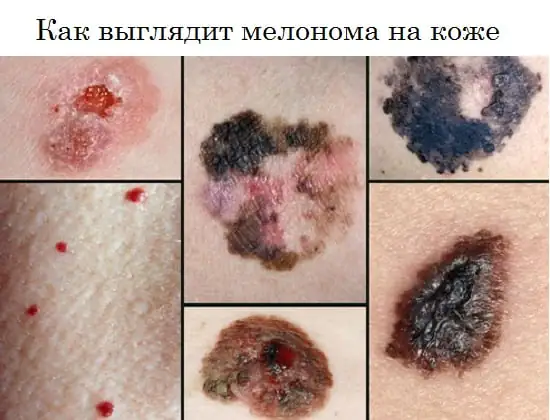
Το μελάνωμα μπορεί να εμφανιστεί ως μια επίπεδη μελάγχρωση ή μη κηλίδα με ελαφρά ανύψωση, στρογγυλό, πολυγωνικό, ωοειδές ή ακανόνιστο σχήμα με διάμετρο μεγαλύτερη από 6 mm. Μπορεί να διατηρήσει μια λεία γυαλιστερή επιφάνεια για μεγάλο χρονικό διάστημα, στην οποία εμφανίζονται μικρά έλκη, ανομοιομορφίες και αιμορραγία στη συνέχεια με μικρό τραύμα.
Η μελάγχρωση είναι συχνά ανομοιόμορφη, αλλά πιο έντονη στο κεντρικό τμήμα, μερικές φορές με χαρακτηριστικό χείλος μαύρου χρώματος γύρω από τη βάση. Το χρώμα ολόκληρου του νεοπλάσματος μπορεί να είναι καφέ, μαύρο με μπλε απόχρωση, μωβ, διαφοροποιημένο με τη μορφή μεμονωμένων άνισα κατανεμημένων κηλίδων.
Διαγνωστικά
Ένας γιατρός μπορεί να υποψιαστεί μελάνωμα με βάση τα παράπονα του ασθενούς και την οπτική εξέταση του αλλαγμένου δέρματος. Για να επιβεβαιώσετε τη διάγνωση:
- Η δερματοσκόπηση είναι η εξέταση μιας περιοχής του δέρματος κάτω από μια ειδική συσκευή. Αυτή η εξέταση βοηθά στην εξέταση των άκρων της κηλίδας, της ανάπτυξής της στην επιδερμίδα και των εσωτερικών εγκλεισμάτων.
- Βιοψία – λήψη δείγματος όγκου για ιστολογική εξέταση.
- Το υπερηχογράφημα και η αξονική τομογραφία συνταγογραφούνται για την ανίχνευση μεταστάσεων και τον προσδιορισμό του σταδίου του καρκίνου.
Εάν είναι απαραίτητο, και για να αποκλειστούν άλλες δερματικές παθήσεις, ο γιατρός μπορεί να συνταγογραφήσει μια σειρά από διαγνωστικές διαδικασίες και εξετάσεις αίματος. Η αποτελεσματικότητα της εξάλειψής τους εξαρτάται σε μεγάλο βαθμό από την ακρίβεια της διάγνωσης των μελανωμάτων.
Πώς να αντιμετωπίσετε το μελάνωμα;
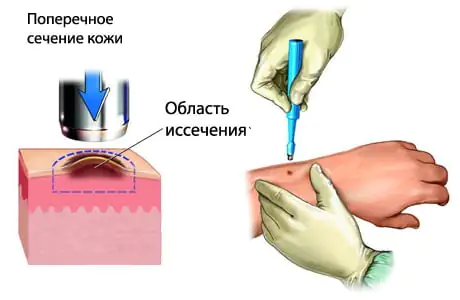
Στο αρχικό στάδιο του μελανώματος, η χειρουργική εκτομή του όγκου είναι υποχρεωτική. Μπορεί να είναι οικονομικό, με αφαίρεση όχι περισσότερο από 2 cm δέρματος από την άκρη του μελανώματος ή ευρεία, με εκτομή δέρματος έως 5 cm γύρω από το όριο του νεοπλάσματος. Δεν υπάρχει ενιαίο πρότυπο στη χειρουργική θεραπεία του μελανώματος σταδίου Ι και ΙΙ από αυτή την άποψη. Η ευρεία εκτομή του μελανώματος εγγυάται πληρέστερη αφαίρεση της εστίας του όγκου, αλλά ταυτόχρονα μπορεί να προκαλέσει υποτροπή του καρκίνου στο σημείο της σχηματισμένης ουλής ή του μεταμοσχευμένου κρημνού δέρματος. Το είδος της χειρουργικής θεραπείας για το μελάνωμα εξαρτάται από τον τύπο και τη θέση του όγκου, καθώς και από την απόφαση του ασθενούς.
Μέρος της συνδυασμένης θεραπείας του μελανώματος είναι η προεγχειρητική ακτινοθεραπεία. Συνταγογραφείται παρουσία ελκών στον όγκο, αιμορραγίας και φλεγμονής στην περιοχή του όγκου. Η τοπική ακτινοθεραπεία καταστέλλει τη βιολογική δραστηριότητα των κακοήθων κυττάρων και δημιουργεί ευνοϊκές συνθήκες για τη χειρουργική αντιμετώπιση του μελανώματος.
Η ακτινοθεραπεία χρησιμοποιείται σπάνια ως ανεξάρτητη μέθοδος θεραπείας του μελανώματος. Και στην προεγχειρητική περίοδο θεραπείας του μελανώματος, η χρήση του έχει γίνει κοινή πρακτική, καθώς η εκτομή του όγκου μπορεί να πραγματοποιηθεί κυριολεκτικά την επόμενη ημέρα μετά το τέλος της πορείας της ακτινοθεραπείας. Το διάστημα για την ανάκαμψη του σώματος μεταξύ δύο τύπων θεραπείας για τα συμπτώματα του μελανώματος του δέρματος συνήθως δεν διατηρείται.
Πρόβλεψη για τη ζωή
Η πρόγνωση του μελανώματος εξαρτάται από τον χρόνο ανίχνευσης και τον βαθμό εξέλιξης του όγκου. Όταν εντοπίζονται έγκαιρα, τα περισσότερα μελανώματα ανταποκρίνονται καλά στη θεραπεία.
Το μελάνωμα που έχει αναπτυχθεί βαθιά ή έχει εξαπλωθεί στους λεμφαδένες αυξάνει τον κίνδυνο υποτροπής μετά τη θεραπεία. Εάν το βάθος της βλάβης υπερβαίνει τα 4 mm ή υπάρχει βλάβη στον λεμφαδένα, τότε υπάρχει μεγάλη πιθανότητα μετάστασης σε άλλα όργανα και ιστούς. Όταν εμφανίζονται δευτερεύουσες βλάβες (στάδια 3 και 4), η θεραπεία του μελανώματος καθίσταται αναποτελεσματική.
- Τα ποσοστά επιβίωσης για το μελάνωμα ποικίλλουν ευρέως ανάλογα με το στάδιο της νόσου και τη θεραπεία που παρέχεται. Στο αρχικό στάδιο, η θεραπεία είναι πολύ πιθανή. Επίσης, η θεραπεία μπορεί να συμβεί σε όλες σχεδόν τις περιπτώσεις μελανώματος σταδίου 2. Οι ασθενείς που έλαβαν θεραπεία στο πρώτο στάδιο έχουν 95 τοις εκατό ποσοστό πενταετούς επιβίωσης και 88 τοις εκατό δεκαετή επιβίωση. Για το δεύτερο στάδιο, τα ποσοστά αυτά είναι 79% και 64%, αντίστοιχα.
- Στα στάδια 3 και 4, ο καρκίνος έχει εξαπλωθεί σε μακρινά όργανα, με αποτέλεσμα να μειωθεί σημαντικά το ποσοστό επιβίωσης. Το ποσοστό πενταετούς επιβίωσης των ασθενών με μελάνωμα σταδίου 3 κυμαίνεται (σύμφωνα με διάφορες πηγές) από 29% έως 69%. Δεκαετής επιβίωση επιτυγχάνεται μόνο στο 15 τοις εκατό των ασθενών. Εάν η νόσος έχει προχωρήσει στο στάδιο 4, τότε η πιθανότητα πενταετούς επιβίωσης μειώνεται στο 7-19%. Δεν υπάρχουν στατιστικά στοιχεία 10ετούς επιβίωσης για ασθενείς με στάδιο 4.
Ο κίνδυνος υποτροπής του μελανώματος αυξάνεται σε ασθενείς με μεγάλο πάχος όγκου, καθώς και σε παρουσία ελκών μελανώματος και γειτονικών μεταστατικών βλαβών του δέρματος. Το υποτροπιάζον μελάνωμα μπορεί να εμφανιστεί είτε σε κοντινή απόσταση από το προηγούμενο σημείο είτε σε σημαντική απόσταση από αυτό.
Πολλοί άνθρωποι που ανακαλύπτουν ένα σημείο κάτω από το νύχι τους αρχίζουν να ψάχνουν στο Διαδίκτυο για να βρουν τι θα μπορούσε να είναι; Και αποδεικνύεται ότι αυτό μπορεί να είναι μια θανατηφόρα ασθένεια - υπογλώσσιο μελάνωμα.
Σε αυτό το άρθρο θα εξετάσουμε:
- έννοια του υπογόνιμου μελανώματος?
- τις πιθανότητες εμφάνισης αυτού του τύπου όγκου.
- φωτογραφίες συμπτωμάτων με ιστολογική επιβεβαίωση.
- τρόποι διάκρισης του υπογόνιμου μελανώματος από το αιμάτωμα.
- διαδικασίες για την αποσαφήνιση της διάγνωσης·
- πρόγνωση και θεραπεία.
Υπογλώσσιο μελάνωμα - τι είναι αυτό;
Το μερίδιο του μελανώματος μεταξύ των όγκων του δέρματος είναι μόνο 4%. Αλλά από αυτό το κακοήθη νεόπλασμα πεθαίνει το 80% των ασθενών με όγκους του δέρματος [1]. Στη Ρωσία, περίπου 8.717 άτομα ετησίως εμφανίζουν μελάνωμα δέρματος (στοιχεία για το 2012) [2]. Το υπογόνιο μελάνωμα εντοπίζεται στο κρεβάτι του νυχιού και συνήθως εμφανίζεται ως λωρίδα στο νύχι.
Ποιες είναι οι πιθανότητες εμφάνισης αυτού του τύπου όγκου σε κάτοικο της Ρωσίας;
Από τον συνολικό αριθμό των μελανωμάτων, το μερίδιο αυτού του όγκου είναι μόνο 2% [3], δηλαδή σε απόλυτες τιμές σε 170 άτομα ετησίως. Με φόντο τον συνολικό πληθυσμό της χώρας των 146.000.000 κατοίκων, αυτό, κατά τη γνώμη μου, είναι πολύ μικρό. Ταυτόχρονα, ένα χαμηλό ποσοστό επίπτωσης δεν εξαλείφει την πιθανότητα να αρρωστήσετε.
Για εκπροσώπους άλλων φωτοτύπων δέρματος εκτός του 2, οι πιθανότητες μπορεί να είναι πολύ διαφορετικές. Οι εκπρόσωποι των Μογγολοειδών και Νεγροειδών φυλών έχουν υψηλότερη (έως 40%) πιθανότητα να αναπτύξουν μελάνωμα του νυχιού [4, 5].
Πού εμφανίζεται πιο συχνά το υπογόνιο μελάνωμα;
Ο όγκος προσβάλλει συχνότερα τα μεγάλα δάκτυλα των ποδιών [3].
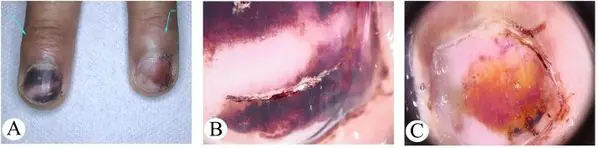
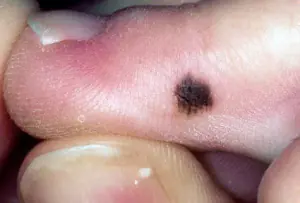
Πώς μοιάζει το υπογόνιο μελάνωμα; Φωτογραφίες και πινακίδες.
Όλες οι παρακάτω εικόνες είναι ιστολογικά επιβεβαιωμένες και δεν έχουν ληφθεί από το Διαδίκτυο. Η πηγή αναφέρεται σε αγκύλες. Υπάρχουν 2 πιο κοινά σημάδια:
Υπογράψτε Ι
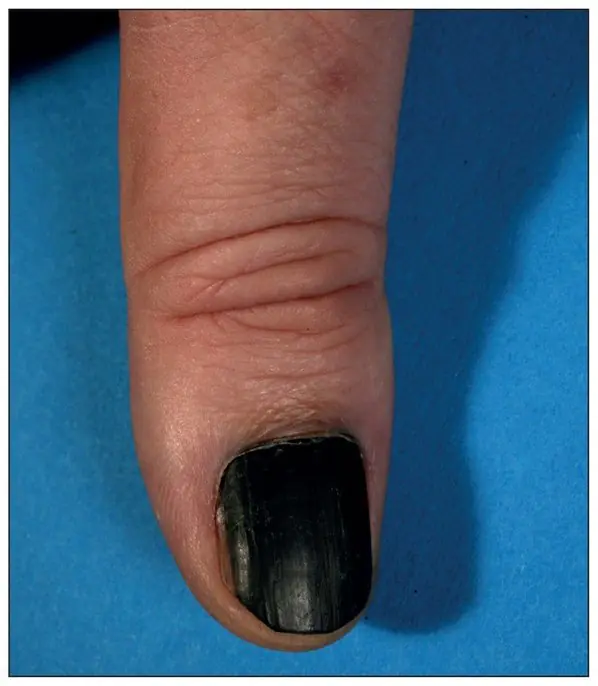
Τις περισσότερες φορές, το υπογόνιο μελάνωμα εμφανίζεται ως καφέ ή μαύρη λωρίδα. Η λωρίδα ξεκινά από την πτυχή του νυχιού και καταλήγει στην άκρη του νυχιού. Αυτή η κατάσταση ονομάζεται διαμήκης μελανωνυχία. Ορισμένα φάρμακα μπορεί να προκαλέσουν την εμφάνιση τέτοιων ζωνών - τα ρετινοειδή και η Docetaxel (Taxotere) [10]. Αυτό το σημάδι μπορεί επίσης να εμφανιστεί σε καταστάσεις που δεν σχετίζονται με το μελάνωμα, για παράδειγμα, με μυκητιασική λοίμωξη του νυχιού, μελάγχρωση σπίλου του νυχιού.
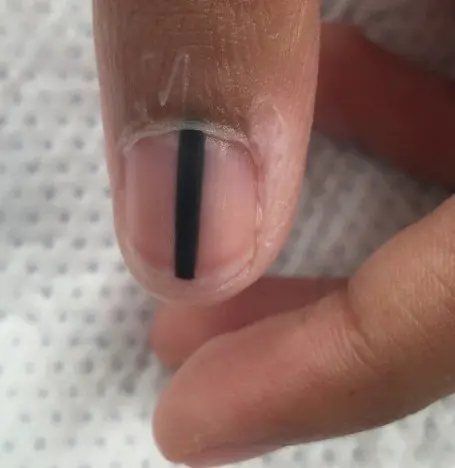
Υπογλώσσιος μελαγχρωστικός σπίλος σε αγόρι 13 ετών [9]
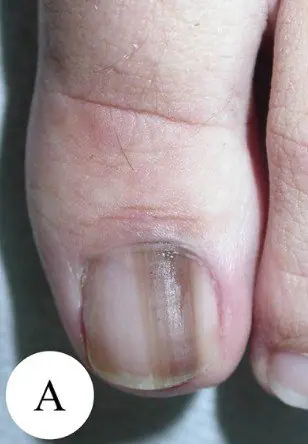
Υπογλώσσιο μελάνωμα σταδίου Ι, 0,2 mm σύμφωνα με τον Breslow [10]
Σημάδι II
Το πιο κοινό σύμπτωμα αυτού του τύπου μελανώματος είναι Σημάδι του Χάτσινσον – μετάβαση της μελάγχρωσης στην πτυχή του νυχιού ή στην άκρη του δακτύλου. Αυτή η δυνατότητα είναι ορατή σε 7 από τις 8 παρακάτω εικόνες. Ταυτόχρονα, δεν μπορεί να δηλωθεί κατηγορηματικά ότι αυτό το σύμπτωμα εμφανίζεται μόνο με μελάνωμα. Μπορεί επίσης να παρατηρηθεί με μια διαφανή επιδερμίδα [10].
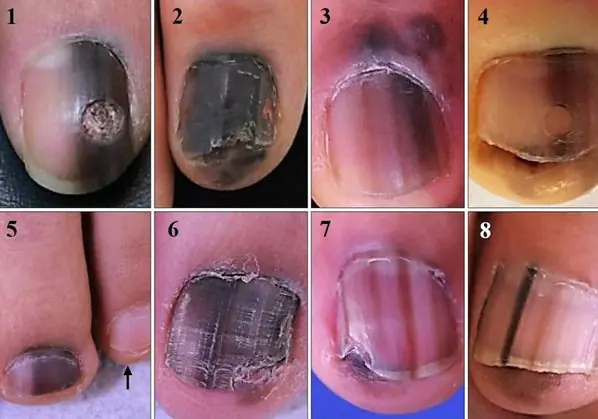
8 περιπτώσεις υπογλώσσιων μελανωμάτων in situ (αρχικό στάδιο) [6]
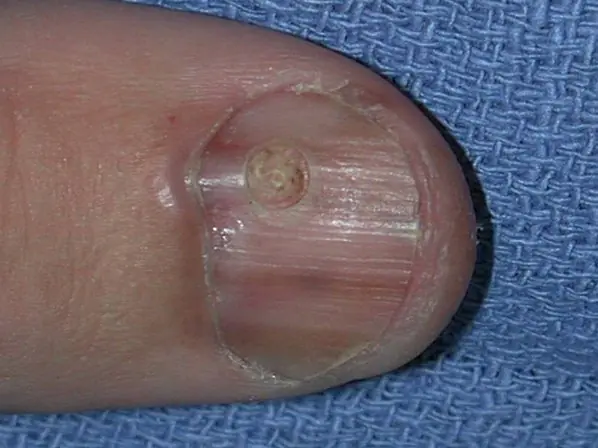
Υπογόνιο μελάνωμα του αντίχειρα με εισβολή επιπέδου 4 σύμφωνα με τον Clark, το πάχος σύμφωνα με τον Breslow δεν προσδιορίζεται [8]
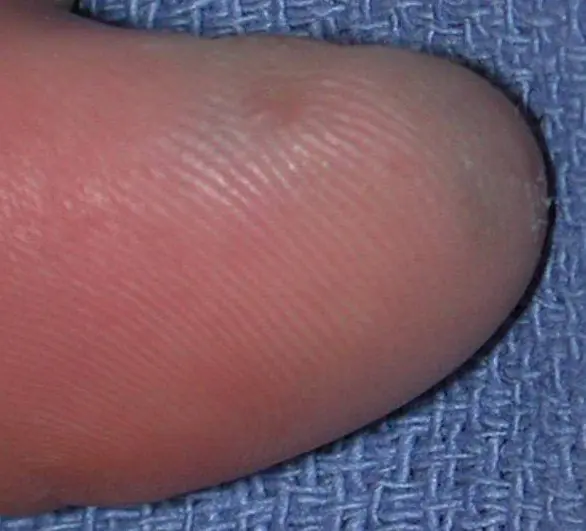
Υπογλώσσιο μελάνωμα, πάχος Breslow 1,5 mm [7]
Πώς να ξεχωρίσετε το υπογόνιο μελάνωμα από οτιδήποτε άλλο;
Εδώ είναι ένας αρκετά απλός αλγόριθμος.
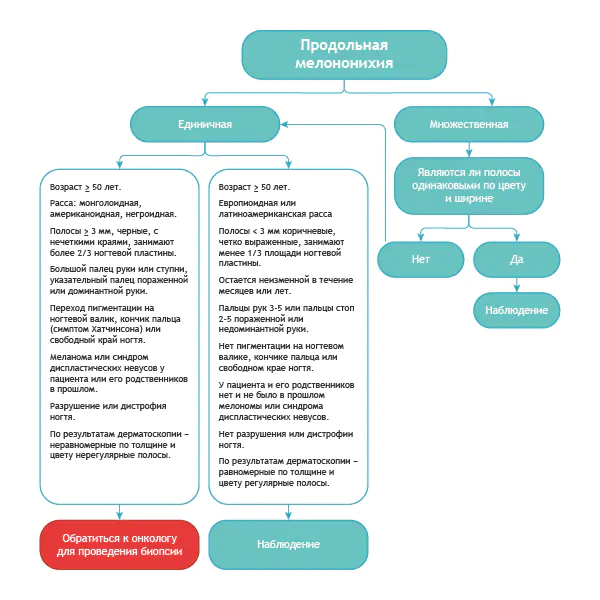
Αλγόριθμος για τη διαφορική διάγνωση της καλοήθους μελανονυχίας και της ίδιας πάθησης στο μελάνωμα [8]
Κανόνας ABCDEF για τη διάγνωση του μελανώματος του νυχιού
Α (ηλικία) ηλικία - η μέγιστη συχνότητα εμφάνισης υπογόνιμου μελανώματος εμφανίζεται μεταξύ 50 και 70 ετών και υποδεικνύει επίσης φυλές με αυξημένο κίνδυνο: Ασιάτες, Αφρικανοί - αντιπροσωπεύουν το 1/3 όλων των περιπτώσεων μελανώματος.
Β (καφέ σε μαύρο) – χρώμα καφέ και μαύρο, με πλάτος λωρίδας άνω των 3 mm και θολά όρια.
Με (αλλαγή) – αλλαγή στο χρώμα της πλάκας νυχιών ή καμία αλλαγή μετά τη θεραπεία.
D (ψηφίο) – το δάκτυλο ως το πιο κοινό σημείο τραυματισμού.
Ε (επέκταση) – εξάπλωση της μελάγχρωσης στην πτυχή του νυχιού ή στην άκρη του δακτύλου (σύμπτωμα Hutchinson).
F (Οικογένεια) – οι συγγενείς ή ο ασθενής έχουν ιστορικό μελανώματος ή συνδρόμου δυσπλαστικού σπίλου. [έντεκα]
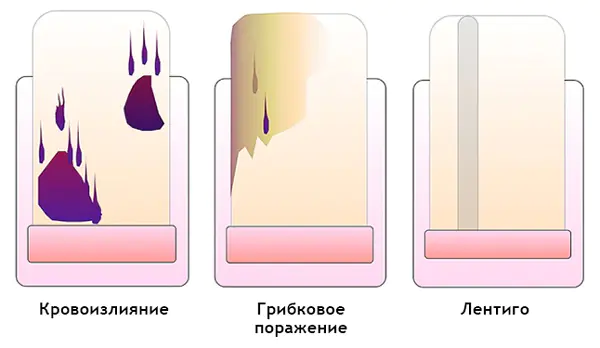
Πώς να ξεχωρίσετε ένα αιμάτωμα από ένα υπογόνιο μελάνωμα με δερματοσκόπηση
Αιμάτωμα: [10]
- Κινείται κάτω από το νύχι μαζί με την ανάπτυξή του. Μπορείτε να το παρακολουθήσετε τραβώντας μια φωτογραφία του σχηματισμού με φόντο έναν χάρακα που βρίσκεται κατά μήκος. Είναι σημαντικό να σημειωθεί ότι ένα αιμάτωμα δεν εμφανίζεται πάντα λόγω τραύματος.
- Χρώμα από κόκκινο-μπλε έως μαύρο-μπλε.
- Δεν μεταφέρεται στην επιδερμίδα, την πτυχή των νυχιών και την άκρη του δακτύλου.
- Δεν εμπλέκει ολόκληρο το νύχι στη διαμήκη κατεύθυνση.
- Μπορεί να αλλάξει μέσα σε λίγες εβδομάδες.
- Η ένταση του χρώματος μειώνεται από το κέντρο προς την περιφέρεια.
- Μπορεί να προηγηθεί τραύμα.
- Μικρές κηλίδες αίματος προσανατολισμένες προς την άκρη του νυχιού στη δερματοσκόπηση
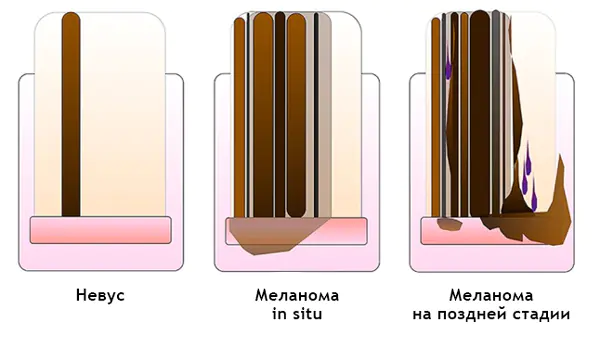
Υπογλώσσιο μελάνωμα: [12]
- Ετερογενές χρώμα, ακανόνιστες ρίγες με μελανωνυχία.
- Τριγωνικές ρίγες.
- Απλώνεται στην πλάκα των νυχιών, στην ελεύθερη άκρη του νυχιού ή στην άκρη του δακτύλου.
- Καταστροφή ή δυστροφία του νυχιού.
Πώς γίνεται η διάγνωση;
Εάν υποπτεύεστε μελάνωμα του νυχιού, υπάρχουν 3 σενάρια:
- Παρατήρηση με φωτογραφική καταγραφή και επαναλαμβανόμενες εξετάσεις.
- Βιοψία με μερική αφαίρεση της πλάκας του νυχιού.
- Βιοψία με πλήρη αφαίρεση της πλάκας του νυχιού.
Το υλικό που προκύπτει αποστέλλεται για ιστολογική εξέταση.
Θεραπεία υπογλώσσιου μελανώματος
Κατά κανόνα, μιλάμε για ακρωτηριασμό δακτύλου. Πρόσφατα, πολλοί ερευνητές τείνουν να ακρωτηριάσουν τη φάλαγγα αντί ολόκληρου του δακτύλου. Υπάρχουν επίσης εργασίες που δείχνουν ότι το μέγεθος της εσοχής δεν επηρεάζει την πρόβλεψη.
Πρόβλεψη
Όπως και με τα μελανώματα άλλων εντοπισμών, η πρόγνωση εξαρτάται άμεσα από τα αποτελέσματα της ιστολογικής εξέτασης. Ταυτόχρονα, πρέπει να σημειωθεί ότι η πρόγνωση για το υπογλώσσιο μελάνωμα είναι κάπως χειρότερη από ό,τι για εκείνα που εντοπίζονται σε άλλα μέρη του σώματος. Όσο χαμηλότερο είναι το πάχος του Breslow, τόσο καλύτερη είναι η πρόγνωση.
Περίληψη
Το υπογλώσσιο μελάνωμα είναι ένας όγκος που είναι αρκετά δύσκολο να διαγνωστεί έγκαιρα. Τα πιο συνηθισμένα σημάδια είναι η παρουσία μιας λωρίδας στο νύχι και η μετάβαση της μελάγχρωσης στην πτυχή του νυχιού ή στην άκρη του δακτύλου. Εάν εντοπίσετε ένα από αυτά τα συμπτώματα, πρέπει να επισκεφτείτε έναν ογκολόγο.
P.S.: Αν βρεθείτε σε ραντεβού με δερματολόγο ή ογκολόγο, δείξτε του τα νύχια σας. Εάν φοράτε βερνίκι νυχιών, είναι καλύτερο να το αφαιρέσετε πριν από το ραντεβού σας.
Βιβλιογραφία
- Miller AJ, Mihm MC. Μελάνωμα. N Engl J Med. 2006; 355:51-65.
- Δεδομένα από τη μελέτη Globocan 2012, Διεθνής Υπηρεσία Έρευνας για τον Καρκίνο (IARC):
- Kuchelmeister C, Schaumburg-Lever G, Garbe C. Ακρυλικό δερματικό μελάνωμα σε Καυκάσιους: κλινικά χαρακτηριστικά, ιστοπαθολογία και πρόγνωση σε 112 ασθενείς // J. Dermatol. – 2000
- Takematsu H, Obata M, Tomita Y. Υπογόνιο μελάνωμα. Μια κλινικοπαθολογική μελέτη 16 ιαπωνικών περιπτώσεων // Καρκίνος. – 1985
- Wu XC, E >
Άλλα άρθρα:
Χρήσιμο άρθρο; Αναδημοσίευση στο κοινωνικό σας δίκτυο!
Αφήστε ένα σχόλιο ή κάντε μια ερώτηση

Γειά σου! Δυστυχώς, οι πληροφορίες που παρείχατε δεν είναι αρκετές. Μια διαδικτυακή διαβούλευση δεν συνοψίζεται στο "κοίταξα τη φωτογραφία και έδωσα μια ακριβή, αξιόπιστη διάγνωση".
Για να είναι όσο το δυνατόν πιο τεκμηριωμένη η απάντησή μου, σας ρωτώ:
1) Απαντήστε στις ερωτήσεις του ερωτηματολογίου που βρίσκεται σε αυτόν τον σύνδεσμο:
https://cloud.mail.ru/public/N6PL/vjuWrRPvp
Μπορείτε απλώς να αντιγράψετε το ερωτηματολόγιο στο πεδίο εισαγωγής κειμένου και να εισαγάγετε τις απαντήσεις αμέσως μετά τις ερωτήσεις.
2) Στείλτε μια φωτογραφία σύμφωνα με τις συστάσεις αυτού του άρθρου:
http://beinusov.ru/info/kak-sdelat-khoroshee-foto-rodinki-5-sovetov/
Μια καλή φωτογραφία είναι πιο σημαντική από ένα ερωτηματολόγιο, οπότε αν δεν μπορείτε να το κάνετε όπως περιγράφεται στο άρθρο, είναι καλύτερα να μην χάνετε χρόνο και να επισκεφτείτε αμέσως έναν ογκολόγο για μια προσωπική διαβούλευση.
3) Λόγω του πολύ μεγάλου αριθμού ερωτήσεων, απαντώ μόνο Δευτέρα.
Ο καρκίνος των δακτύλων είναι μια παθολογική κατάσταση του σώματος, η οποία χαρακτηρίζεται από ανεξέλεγκτη και χαοτική διαίρεση μεταλλαγμένων κυττάρων των ιστών των δακτύλων. Ένα κακοήθη νεόπλασμα μπορεί να προέρχεται από το δέρμα, τον συνδετικό ιστό και το οστικό στρώμα των φαλαγγών του χεριού ή του ποδιού.
Ταξινόμηση και περιγραφή
- Καρκίνος του δέρματος του δακτύλου:
Κλινικά εμφανίζεται με τη μορφή μελανώματος. Ο όγκος σχηματίζεται από κύτταρα του επιφανειακού στρώματος της επιδερμίδας, που ονομάζονται μελανοκύτταρα, αφού παράγουν μια συγκεκριμένη χρωστική ουσία - τη μελανίνη.
Σύμφωνα με την κλινική πορεία της νόσου, οι γιατροί διακρίνουν τρεις μορφές μελανώματος των δακτύλων:
- Η επιφανειακή οζώδης μορφή θεωρείται το πιο κοινό μελάνωμα, το οποίο σχηματίζεται από συγγενείς σπίλους και κηλίδες ηλικίας. Το παθολογικό νεόπλασμα αναπτύσσεται πολύ αργά στην αρχική περίοδο, χωρίς να προκαλεί υποκειμενικά παράπονα στον ασθενή. Μετά από 1-2 χρόνια, ένας τέτοιος κακοήθης όγκος αρχίζει να αναπτύσσεται ενεργά, να σχηματίζει μεταστάσεις, προκαλώντας όγκο στο δάχτυλο του ποδιού ή καρκίνο του χεριού. Η εμφάνιση της καρκινικής βλάβης είναι μια επίπεδη καφέ ανάπτυξη με μπλε στίγματα. Το μελάνωμα, κατά κανόνα, παρουσιάζει τάση για εξέλκωση, αιμορραγία και δεν ανεβαίνει πάνω από την επιφάνεια του δέρματος.
- Το οζώδες μελάνωμα θεωρείται ιδιαίτερα επιθετικός όγκος γιατί έχει διηθητική ανάπτυξη (διεισδύει στα βαθιά στρώματα του δέρματος) και πρώιμο σχηματισμό μεταστάσεων. Η ασθένεια χαρακτηρίζεται από την ανάπτυξη μιας οζώδους βλάβης μιας αμετάβλητης περιοχής σκουρόχρωμου δέρματος. Η οζώδης μορφή του όγκου, κατά κανόνα, αναπτύσσεται πολύ γρήγορα, επομένως, ως αποτέλεσμα, η πρόγνωση της νόσου είναι εξαιρετικά δυσμενής.
- Το μελάνωμα Lentigo επηρεάζει κυρίως ηλικιωμένους. Καρκίνος των δακτύλων εντοπίζεται σε ανοιχτές περιοχές του δέρματος και μοιάζει με σκούρο μπλε σημείο με ακτινωτή ανάπτυξη παθολογικού ιστού. Η πρόγνωση της νόσου θεωρείται ευνοϊκή.
- Όγκοι μαλακών ιστών του δακτύλου:
Σχηματίζεται από τον μυ και τον συνδεσμικό ιστό του χεριού. Τέτοιοι καρκίνοι των δακτύλων νευρώνονται άφθονα και τροφοδοτούνται με αίμα. Δεδομένης της φύσης του εντοπισμού του σαρκώματος των μαλακών ιστών, το κακοήθη νεόπλασμα αυξάνεται γρήγορα σε μέγεθος και σχηματίζει απομακρυσμένες μεταστάσεις. Οι κλινικές εκδηλώσεις του όγκου περιλαμβάνουν περιορισμένο οίδημα και ερυθρότητα της φάλαγγας του χεριού. Η εμφάνιση πόνου σχετίζεται με την πίεση του καρκινικού ιστού στις νευρικές απολήξεις του δακτύλου. Ο πόνος δεν ανακουφίζεται από τα παραδοσιακά παυσίπονα για μεγάλο χρονικό διάστημα. Με την έγκαιρη διάγνωση, η ασθένεια διατηρεί ευνοϊκή έκβαση.
Πρόκειται για ένα κακοήθη νεόπλασμα των οστικών δομών. Καρκίνος των ποδιών και τα χέρια, προχωρώντας σύμφωνα με τον οστεοειδές τύπο, επηρεάζουν στις περισσότερες περιπτώσεις μεσήλικες.
Τα συμπτώματα της νόσου εμφανίζονται στα τελευταία στάδια της ανάπτυξης του καρκίνου. Το πιο συχνό παράπονο των ασθενών είναι ο πόνος, ο οποίος εντείνεται καθώς μεγαλώνει ο καρκινικός όγκος. Οπτικές εκδηλώσεις ογκολογίας: σχηματισμός προεξοχής της οστικής δομής, δυσλειτουργία με τη μορφή σύσπασης της άρθρωσης, εξέλκωση και αιμορραγία.
Το οστεοσάρκωμα περνά σταδιακά από δύο στάδια κατά την ανάπτυξη:
- Τοπικό σάρκωμα. Η παθολογική διαδικασία συγκεντρώνεται μόνο στην περιοχή της πρωτογενούς οστικής βλάβης.
- Μεταστατικός όγκος. Σε αυτό το στάδιο της ογκολογικής ανάπτυξης, τα καρκινικά κύτταρα μπορεί να βρίσκονται σε απομακρυσμένα όργανα του σώματος. Για παράδειγμα, καρκίνος των οστών των δακτύλων συχνά δίνει μεταστάσεις στους μασχαλιαίους λεμφαδένες και στα όργανα του θώρακα.
Διάγνωση καρκίνου των δακτύλων
Η διάγνωση των κακοήθων όγκων των δακτύλων πραγματοποιείται από ογκολόγο. Πρώτα απ 'όλα, ο ασθενής υποβάλλεται σε οπτική και ψηλαφητική εξέταση, κατά την οποία διαπιστώνεται ο εντοπισμός και η έκταση της ογκολογικής διαδικασίας. Μετά την αρχική εξέταση, ο ασθενής συνταγογραφείται πρόσθετες διαγνωστικές μέθοδοι:
- Μια εξέταση με ακτίνες Χ, κατά την οποία διευκρινίζεται η θέση και η δομή μιας καρκινικής βλάβης του οστικού ιστού.
- Η αξονική τομογραφία είναι μια μέθοδος υψηλής ακρίβειας για τον προσδιορισμό της παρουσίας κακοήθους νεοπλάσματος χρησιμοποιώντας ακτινοσκόπηση στρώμα προς στρώμα.
- Σάρωση οστών. Η μέθοδος σάς επιτρέπει να διαγνώσετε πώς καρκίνος των ποδιών, Έτσι καρκίνος των δακτύλων, που μερικές φορές δεν μπορεί να διαγνωστεί με μεθόδους ακτινογραφίας.
Ο τελικός προσδιορισμός του τύπου και του σταδίου ανάπτυξης του όγκου είναι δυνατός με βάση τα αποτελέσματα της κυτταρολογικής ανάλυσης των μεταλλαγμένων κυττάρων. Δείγματα καρκινικού ιστού αφαιρούνται κατά τη διάρκεια μιας βιοψίας.
Σύγχρονη θεραπεία του καρκίνου των δακτύλων
Οι σύγχρονοι ασθενείς επιλέγουν όλο και περισσότερο τη μορφή συμβουλευτικής βίντεο για να λαμβάνουν συστάσεις από τους πιο διάσημους γιατρούς, ανεξαρτήτως γεωγραφικής θέσης. Μάθετε πόσο κοστίζει η εξ αποστάσεως επικοινωνία με γιατρούς που θεραπεύουν πολιτικούς και προέδρους!
Η ογκολογία του δέρματος και του οστικού ιστού των άκρων μπορεί να αφαιρεθεί χειρουργικά χρησιμοποιώντας την παραδοσιακή χειρουργική επέμβαση (τελευταία στάδια της διαδικασίας του καρκίνου) και τη μέθοδο βαθιάς κατάψυξης με υγρό άζωτο (αρχικό στάδιο της νόσου). Οι κακοήθεις διεργασίες στα βαθιά στρώματα του δακτύλου και το οστεοσάρκωμα απαιτούν ριζική παρέμβαση για την αφαίρεση του όγκου μαζί με τον κοντινό υγιή ιστό. Σε περιπτώσεις σημαντικής εξάπλωσης του καρκίνου, οι χειρουργοί πραγματοποιούν ακρωτηριασμό του χεριού ή του άνω άκρου.
Πρόσθετες μέθοδοι θεραπείας που χρησιμοποιούνται για τη σταθεροποίηση της κακοήθους ανάπτυξης στην προεγχειρητική περίοδο και για την πρόληψη του σχηματισμού μεταστάσεων μετά την εκτομή του όγκου:
- Η χημειοθεραπεία είναι μια μέθοδος καταστροφής καρκινικών κυττάρων χρησιμοποιώντας κυτταροτοξικά φάρμακα.
- Ακτινοθεραπεία, η οποία περιλαμβάνει τη χρήση ακτινογραφιών υψηλής ενεργότητας.



